一病例報告:周邊性眩暈續發外側延髓及小腦梗塞
陳建志 1,2 鄭若詩2,3 陳登郎 4 單位: 1中國醫學大學附設醫院神經科部 2中國醫學大學醫學院醫學系 3國立台灣大學醫學院附設醫院教學部 4吉豐診所 簡題:眩暈及腦幹梗塞 通訊地址:40447 台中市北區育德路 2 號神經科部 通訊作者:陳建志 電話:+886-4-22344055 傳真:+886-4-22052121 分機 5085 E-mail: jiannjy@yahoo.com.tw一病例報告:周邊性眩暈續發外側延髓及小腦梗塞
一57歲男性,因右側前庭神經炎而住院,該周邊性眩暈在2日後痊癒,順利 出院。然而,出院後隔日卻又發作另一次的眩暈,合併左側Wallenburg氏症候群之 症狀及徵候,包括打嗝、左側眼皮下垂、交叉感覺徵候 (左側面部、右側肢體及右側 軀幹感覺減弱)、左半邊味覺減弱、左側肢體辨距不能以及寬大步伐等。經影像學檢 查後,證實為急性左外側延髓及小腦梗塞。本個案顯示即使是已經確診為前庭神 經炎所致之周邊性眩暈,仍有可能會在短時間內續發腦梗塞所致之中樞性眩暈。 因此,我們在面對眩暈患者時,不僅要分辨是周邊性或中樞性,還要預測未來注 意其近期是否有發生腦梗塞之可能,期能僅早提供必要的預防及治療。關鍵詞:vestibular neuritis, lateral medullary infarction, cerebellar infarction, vertigo, Wallenburg’s syndrome
前 言
在全數腦梗塞患者中,會有3.2%會僅因頭暈、眩暈或不平衡感而急診 [1];有 9.1%的急性單獨性眩暈患者其實是後顱窩循環區域之急性缺血性梗塞所致 [2]。根 據2006年之全民健保資料庫,該年度首次眩暈發作之患者 (ICD代碼 078.81、386.00~386.9或780.4),在1年內罹患腦梗塞的比率 (0.5%,平均年齡67.8 歲) 高於另一沒有眩暈發作的族群 (0.3%,平均年齡72.3歲) [3]。因此,我們在面對 眩暈患者時,不僅要分辨是周邊性或中樞性,還要預測注意其是否會罹患腦梗塞。 現報告一罕見的前庭神經炎患者,在該周邊性眩暈消失後隔日,出現另一側急性 外側延髓 (lateral medulla) 及小腦梗塞所致之中樞性眩暈。病 例 報 告
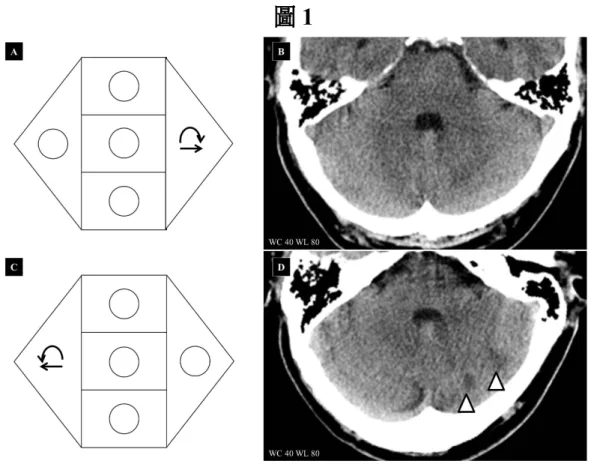
一57 歲男性,身體質量指數為 27.7 kg/m2,每日抽菸1 包已經超過 20 年, 無高血壓、糖尿病、心臟病或其他系統性疾病。因突發眩暈2 小時急診,走路時會 向右傾斜,無頭痛、複視、耳鳴、聽覺減弱、感覺異常、肢體無力、構音異常、吞嚥困 難、辨距不能 (dysmetria) 等其他神經學症狀。 入院急診時,體溫36.8℃,脈搏 61 次/ min,呼吸 20 次/min,血壓 176/92 mmHg。嗅覺、視覺、動眼、滑車、三叉、外旋、顏面、聽、舌咽、迷走、脊副及舌下等顱 神經功能檢查均為正常,但向左注視時,會出現水平向左、順時針旋轉的眼振 (圖1A),向右推頭測試 (head thrust test) 為陽性,閉眼誤指測試 (past-pointing test) 顯 示偏向左側;患者可在無任何扶助下輕易站立,但Romberg 氏測試時會向右傾斜。 四肢肌力、感覺、深腱反射、指鼻追蹤檢測 (finger-to-nose test) 及膝踝協調檢測 (hee l-to-shin test) 等均為正常。腦部電腦斷層檢查無異常發現 (圖 1B)。純音聽力檢查顯 示兩耳對稱之高頻性感音性聽障,兩側鼓室圖均為A 型態。一般血球、生化、尿酸、 總膽固醇、高密度膽固醇、低密度膽固醇、三酸甘油脂、總膽色素等血液學檢查均無 異常發現,但糖化血色素為 6.1% (正常參考值 4~6%)。顱外頸部動脈及顱內超音 波顯示右側顱外椎動脈血流速較低 (平均流速 13.8 cm/秒),可能是發育不全或是 有高度的狹窄,右側內頸動脈有35.8%的狹窄,左側內頸動脈也有 29.3%的狹窄, 顱內椎基底動脈系統無異常發現。在住院接受靜脈注射NaHCO3 以及口服 Diphenidol 等症狀治療 2 日後,眩暈完全消失,遂於狀況穩定下出院,診斷為右 側前庭神經炎。 然而,出院後隔日下午,眩暈復發,合併打嗝及左側眼皮下垂,左側面部、 右側肢體及右側軀幹麻木,又急診於本院。血壓172/87 mmHg,脈搏 59 次/min, 呼吸18 次/min,體溫 35.3℃。理學檢查與上次住院相較,不同處在於左側顏面、 右側肢體及軀幹對於針刺、溫度及震動等感覺刺激均減弱,左半邊舌頭對於甜味 刺激的感受亦減弱;向右注視時,會出現水平向右、逆時針旋轉的眼振 (圖 1C),
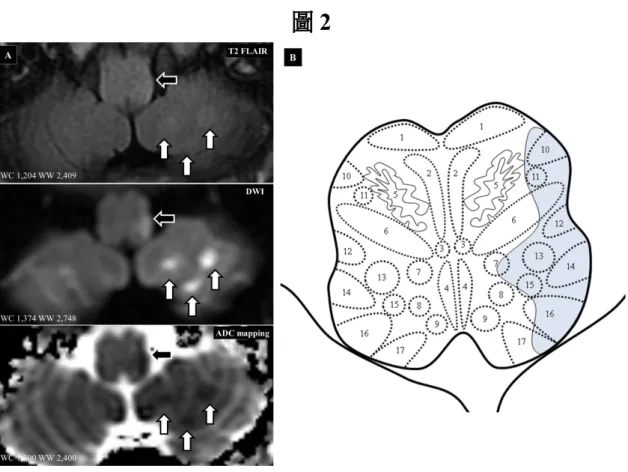
向左推頭測試呈現陽性,閉眼誤指測試顯示偏向右側;患者無法自行站立,需人 攙扶方可站起,Romberg 測試時身體會向左傾斜。左側肢體出現了辨距不能,步 行時呈現寬大步伐。電腦斷層檢查顯示左側小腦有低密度病變 (圖 1D),磁振造影 檢查證實為左外側延髓及小腦急性梗塞 (圖 2),磁振血管造影無異常發現。依美國 國家衛生研究院中風評量表 (National Institute of Health Stroke Score,NIHSS) 評估 為2 分,故未接受靜脈注射合成組織胞漿素原活化劑 (recombinant tissue
plasminogen activator,r-TPA)。入院後,給予點滴輸液及每天 100 毫克之Aaspirin 治療,並以口服Diphenidol 及 Metoclopramide 治療眩暈及打嗝。交叉感覺徵候 (cross sensory defect) 在 2 週後依然持續,但眩暈、複視、眼皮下垂及打嗝等症狀緩 解,遂於狀況穩定下出院。,交叉感覺徵候在半年後完全消失。
討 論
面對急性眩暈患者時,可以從自發性眼振型態、推頭測試結果、平衡失調之嚴 重程度,以及是否出現神經學症狀或徵候來區分周邊性或中樞性。推頭測試,主 要用於測試水平半規管之前庭眼反射,施測者扶住患者頭部,請受測者盯住施測 者的鼻尖,提供一個短暫、小幅度 (10 度) 但加速快的頭部轉向,先向一側,接者 轉向另一側;如果受測者眼球會隨著頭部轉動而移動,無法固視在施測者鼻尖, 隨即出現矯正性的快速眼球運動時,表示該側前庭功能障礙,應是出現了位於前庭迷路或前庭神經本身之周邊性病變。 典型的周邊性眩暈之自發性眼振為水平性,會有旋轉性的成分,眼振方向不 會因注視方向而改變,患者通常可以站立,但會向前庭功能相對較弱側傾倒 [4]; 不僅如此,陽性推頭測試或是眼振型態符合Alexander氏法則者 (向眼振快速相側 注視時,眼振會增強,向慢速相側注視時,眼振會減弱),應是周邊性眩暈 [4,5]。中 樞性眩暈之自發性眼振可是單純的水平性、垂直性或旋轉性,眼振方向會因注視 方向而改變,患者常常無法站立,甚至會合併強烈的頭痛或是相關的神經學症狀 或徵候,例如構音障礙、共濟失調、麻木、肢體無力或其他 [4]。 前庭神經炎,在台灣大多發生於22~66 歲 [6],目前並無任何診斷標準,只能 根據特殊的眼振型態、陽性推頭測試,以及神經學檢查無異常發現來判斷。若能以 眼振電圖記錄下單側溫差眼振消失時會更好,卻非確診的必要條件 [4]。若合併一側
的聽力喪失時,有可能是梅尼爾氏病 (Meniére's Disease)、迷路炎 (labyrinthitis)、迷 路梗塞或外淋巴瘻管等內耳疾患所致。本個案在第1 次眩暈發作時,並無其他神 經學之症狀或徵候,可在無任何扶助下輕易站立;固然向右推頭測試呈現陽性, 注視性眼振型態符合Alexander 氏法則,急診電腦斷層亦無特殊發現,加上沒有 合併聽覺症狀,純音聽力檢查無不對稱的聽障,故確診為右側前庭神經炎。
Alexander 氏法則 (圖 1C),與左側前庭神經炎相似,卻合併左側 Wallenburg 氏症 候群之病症及徵候,而且無法自行站立,需人攙扶方可站起立,最終影像學證實 是急性左外側延髓及小腦梗塞。由於梗塞涉及左外側延髓之下小腦腳、下前庭神經 核及耳蝸神經核 (圖 2B),影響到左側第 8 腦神經的前庭功能傳入,以及左側小腦 小葉小結 (flocculonodular lobe) 對左側前庭功能的調控,使左側前庭輸入完全受 阻,導致左側前庭神經功能喪失,造成右側前庭功能相對較強之中樞性眩暈。不 僅如此,梗塞涉及小腦下半月葉及前方小腦脊髓徑,導致左側肢體辨距不能;涉 及中央交感神經路徑及孤立徑核,造成左側眼皮下垂及左半側舌部味覺減弱;涉 及三叉神經脊徑核及外側丘腦脊髓徑,造成左側面部、右側身體及肢體感覺減弱 之交叉感覺徵候;涉及網狀結構,影響到呼吸中樞引發打嗝 [7]。 在台灣,腦梗塞的盛行率在36歲以上者為0.5~1.6% [8,9],在民國101年時,標 準化死亡率為每十萬人中30.8人,高居十大死亡原因之一[10]。根據年齡 (55歲以上) 男性、糖尿病、高血壓、高血脂症、冠狀動脈疾病和心房震顫等病史,可以皆是預測 眩暈患者是否會續發腦梗塞之危險因子,其中以高血壓病史最有意義 [3]。不僅如 此,眩暈患者通常年齡較老、尿酸值較高或者身體質量指數較高,男性患者還會 有較低的高密度膽固醇值,女性患者則會有較大的腰圍 [11];除了尿酸值外 [12],其 他因子同是腦梗塞的危險因子。在本個案,可根據年齡 (55歲以上)、男性及輕度肥
胖 (27≦身體質量指數<30)等因子,預測其為續發腦梗塞之高風險者。 急性前庭神經病變炎若發生於老年人,加上合併高血壓、糖尿病、心房震顫 或高膽固醇血症等病史時,有可能是腦梗塞所致 [13,畢竟大約有10.4%之小腦梗 塞在一開始時會僅出現類似前庭神經炎的表徵,接著在2日後才會出現其他神經 學症狀或徵候 [14],亦有外側延髓梗塞僅以前庭神經炎症狀為表徵 [15]。在本個案, 亦有可能是椎基底動脈缺血,先引起右側迷路動脈缺血,造成右側前庭神經炎病 變,接著引起續發左側後下小腦動脈缺血,造成左外側延髓及小腦梗塞。為客觀 計,避免把前庭神經炎當成爾後腦幹和小腦梗塞的最初症狀,或是把前庭神經炎 當成爾後腦幹和小腦梗塞之致病因,本文遂題為「周邊性眩暈續發外側延髓及小 腦梗塞」,而非「以對側前庭神經炎為表徵之一側外側延髓及小腦梗塞」或「一側前 庭神經炎所致之對側外側延髓及小腦梗塞」。
結
論
即使是已經確診為前庭神經炎之周邊性眩暈,仍有可能在短時間內發生腦梗 塞所致之中樞性眩暈。期待本文能提高大家對高風險眩暈患者儘早提供必要之預 防保健,並提高對病人之醫療照護的品質。參 考 文 獻
patients with dizziness, vertigo, and imbalance in the emergency department: a population-based study. Stroke 2006;37:2484–7.
2. Mosarrezai A, Toghae M, Majed M, Aloosh M: Isolated vertigo and possibility of brain ischemia. Arch Iran Med 2012;15:469–71.
3. Huon LK, Wang TC, Fang TY, Chuang LJ, Wang PC: Vertigo and stroke: a national database survey. Otol Neurotol 2012;33:1131–5.
4. Baloh RW: Clinical practice. Vestibular neuritis. N Engl J Med 2003;348:1027–32. 5. Jeffcoat B, Shelukhin A, Fong A, Mustain W, Zhou W: Alexander's Law revisited.
J Neurophysiol 2008;100:154–9.
6. 楊怡和、呂宗禧:前庭神經炎之我見。中耳醫誌 1996;31:507–10。 7. Baehr M, Frotscher M: Brainstem. In: Duus’ topical diagnosis in neurology. 5th
English ed. New York: Thieme 2012:73–156.
8. Lee TH, Hsu WC, Chen CJ, Chen ST: Etiologic study of young ischemic stroke in Taiwan. Stroke 2002;33:1950–5.
9. Liu HM, Tu YK, Yip PK, Su CT: Evaluation of intracranial and extracranial carotid steno-occlusive diseases in Taiwan Chinese patients with MR angiography: preliminary experience. Stroke 1996;27:650–3.
http://www.mohw.gov.tw/cht/DOS/Statistic.aspx? f_list_no=312&fod_list_no=2747
11. Chang CC, Chang WN, Huang CR, Liou CW, Lin TK, Lu CH: The relationship between isolated dizziness/vertigo and the risk factors of ischemic stroke: a case control study. Acta Neurol Taiwan 2011;20:101–6.
12. Miedema I, Uyttenboogaart M, Koch M, Kremer B, de Keyser J, Luijckx GJ: Lack of association between serum uric acid levels and outcome in acute ischemic stroke. J Neurol Sci 2012;319:51–5.
13. Di Legge S, Koch G, Diomedi M, Stanzione P, Sallustio F: Stroke prevention: managing modifiable risk factors. Stroke Res Treat 2012;2012:391538.
14. Lee H, Sohn SI, Cho YW, et al: Cerebellar infarction presenting isolated vertigo: frequency and vascular topographical patterns. Neurology 2006;67:1178–83. 15. Choi HS, Park SC, Lee YJ, Kang JW: Lateral medullary infarction presenting with
vertigo without other neurological signs. Otolaryngol Head Neck Surg 2012;147:1162–3.
圖
1
圖1A:第 1 次眩暈發作時,患者向左注視會出現水平向左 (頻率 5Hz,震幅 2mm)、順時針旋轉的眼振,但向其他方向注視時,則無眼振出現。圖 1B:當時腦 部電腦斷層檢查並無異常發現。圖1C:第 2 次眩暈發作時,向右注視會出現水平 向右 (頻率 3Hz,震幅 2mm)、逆時針旋轉的眼振,但向其他方向注視時,則無眼 振出現。圖1D:電腦斷層檢查顯示左側小腦半球下半月葉有低密度的病灶 (箭頭)。圖
2
圖2A:磁振造影檢查顯示在左外側延髓 (實心箭號) 及小腦半球下半月葉 (空心箭 號) 有急性的梗塞,在磁振液體訊號減弱之逆轉回復 (T2 FLAIR)(TR/TE: 8002/133.988) 及擴散權重顯影 (DWI)(TR/TE: 6500/72.8) 下為高訊號,在擴散係數 分布圖 (ADC mapping)(TR/TE: 6500/72.8) 下為低訊號。圖 2B:左外側延髓的梗塞 區域涉及網狀結構 (號碼 6) 、中央交感神經路徑 (號碼 7)、中央蓋膜束 (號碼 10)、外 側丘腦脊髓徑 (號碼 11)、前方小腦脊髓徑 (號碼 12)、三叉神經脊徑核 (號碼 13)、耳 蝸神經核 (號碼 14)、孤立徑核 (號碼 15)、下小腦腳 (號碼 16)、下前庭神經核 (號碼 17)。號碼 1=錐體路徑,號碼 2=內側蹄系,號碼 3=頂蓋脊髓徑,號碼 4=內側縱束, 號碼5=下橄欖核,號碼 8=背側迷走神經核,號碼 9=舌下神經核。Peripheral Vertigo Followed by Lateral Medullary and
Cerebellar Infarction: A Case Report
Jiann-Jy Chen 1,2, Joyce Tay 2,3, Dem-Lion Chen 4
ABSTRACT
A 57-year-old man has been admitted due to right vestibular neuritis. His peripheral vertigo remitted in two days. However, the other vertigo occurred one day after he was discharged at stable condition; besides, there were symptoms and signs of left Wallenburg’s syndrome, including singultus, left ptosis, cross sensory defects (left hemifacial, right limbs’ and hemitruncal hypesthesia), left hemiglossal dysguesia, left limbs’ dysmetria and wide-base gait. After imaging studies were performed, he was diagnosed with acute left lateral medullary and cerebellar infarction related central vertigo. By this case, brain infarction related central vertigo could follow in short time even though vestibular neuritis related peripheral vertigo is identified. We hope to provide the risky patients with preventive health care as early as possible.
---1 Department of Neurology, China Medical University Hospital, Taichung; 2 Faculty of
Medical Education, National Taiwan University Hospital, Taipei; 4 G-Home Clinic,