國立臺灣大學公共衛生學院 流行病學與預防醫學研究所
碩士論文
Graduate Institute of Epidemiology and Preventive Medicine
College of Public Health
National Taiwan University Master Thesis
台灣下咽鱗狀細胞癌及食道鱗狀細胞癌 發生率趨勢分析
Analysis of incidence trends of hypopharyngeal and esophageal squamous cell carcinoma in Taiwan
林世倉
Lin, Shih-Tsang
指導教授﹕賴美淑 博士 Advisor: Lai, Mei-Shu, Ph.D.
中華民國 100 年 6 月
June 2011
誌謝
感謝指導老師賴美淑教授的在論文方向和寫作上的指導、李文宗教授在年齡- 年代-世代模型的教導與建議以及游山林老師、台灣癌症登記小組成員濬如、詠宸、
林彣學長姐的協助,使得論文可以順利完成。
另外,感謝署立桃園醫院耳鼻喉科魏銘華主任的鼓勵以及台中慈濟醫院耳鼻 喉科主任吳弘斌的支持,讓我有動機與動力報考並完成碩士班的學業。
在碩士班兩年期間,二女兒的出生,生活變得更加忙碌與充實。非常幸運,
我有很好的父母和太太,尤其是我的母親,可以照顧好小孩及家庭,也謝謝玲慧 二姨和燕琴表姊在家中的幫忙,讓我無後顧之憂在臨床的工作下完成學業。
中文摘要
背景
在台灣下咽癌和食道癌的發生率近二十年來有明顯上升的趨勢。抽菸、喝酒、
嚼檳榔是主要的危險因子,這些與生活習慣相關的危險因子在年齡-年代-世代模型 中大部分被歸類為世代效應。最近幾年,以全人口為基礎的研究顯示,下咽癌在 口腔及咽癌中得到第二原發食道癌的風險最高。本研究主要目的在針對鱗狀細胞 癌探討下咽癌和食道癌間的關係,並對於下咽鱗狀細胞癌併發第二原發食道鱗狀 細胞癌的發生率趨勢加以分析。
材料與方法
以台灣癌症登記資料,取得西元 1983 到 2007 年間下咽鱗狀細胞癌和食道鱗 狀細胞癌的個案,計算不同性別的年齡標準化發生率。將這期間男性下咽鱗狀細 胞癌和食道鱗狀細胞癌個案分為十一個年齡群(30-34 歲~80-84 歲)、五個年代組 (1983-1987 年~2003-2007 年)及與其相對應的十五個世代組(1898-1907 出生世代
~1968-1977 出生世代)。利用自我廻歸年齡-年代-世代模型,分別得到年齡效應、
年代效應以及世代效應,來進行分析。並對男性下咽鱗狀細胞癌併發第二原發食 道鱗狀細胞癌發生率進行分析。且將之分為"同時性" (與第一原發癌同時診斷或診 斷後六個月內發生的第二原發癌)及"異時性"(第一原發癌診斷後六個月後發生的 第二原發癌)第二原發食道鱗狀細胞癌,對其發生率趨勢變化加以分析。
結果
在年齡-年代-世代的分析,下咽鱗狀細胞癌和食道鱗狀細胞癌有相同年齡、年
代及世代效應的趨勢。世代效應是一個先降後升的趨勢。從 1898-1907 出生世代開 始下降,到 1943-1952 出生世代才開始逐漸上升一直到 1968-1977 出生世代。年代 效應從年代組 1983-1987 年開始就持續上升到 2003-2007 年。年齡效應則從年齡群 30-34 歲上升到 60-64 歲,然後才開始有些許的下降。三者效應強弱依次為年齡效 應,世代效應,最後才是年代效應。下咽鱗狀細胞癌併發第二原發食道鱗狀細胞 癌的發生率有持續增加的趨勢,男性每十萬人年齡標準化發生率從西元 1987 年 0.03 上升到西元 2007 年 0.21。另外,下咽鱗狀細胞癌併發同時性和異時性第二原 發食道鱗狀細胞癌的發生率從西元 1987-2002 年間都有上升趨勢,但在西元 2003-2007 年間卻呈相反的趨勢變化。其中,同時性第二原發食道鱗狀細胞癌的發 生率呈現較西元 2003 年之前增加更快的趨勢,而異時性第二原發食道鱗狀細胞癌 的發生率則呈現下降的趨勢。
結論
下咽鱗狀細胞癌和食道鱗狀細胞癌的年齡-年代-世代分析結果呈現相同的趨 勢,顯示兩者之間有相似的 病因,並推論有相同機轉的致癌過程。而下咽鱗狀細 胞癌併發第二原發食道鱗狀細胞癌的分析呈現兩者的診斷差異日在西元 2003 至 2007 年間有明顯縮短的現象,診斷技術的進步和臨床醫師的警覺性提高可能是主 要原因。
關鍵字: 下咽、食道、鱗狀細胞癌、發生率、年齡-年代-世代模型、第二原發癌、
同時性、異時性
Abstract
Background and Objectives
The incidence of hypopharyngeal cancer and esophageal cancer has been reported to
increase in recent two decades in Taiwan. Alcohol intake, betel quid chewing, and
smoking were considered to be associated to the increased trends and such lifestyle
factors was regarded mostly as cohort effect in age-period cohort model. In recent
population-based study in Taiwan, the risk of developing second primary esophageal
cancer was showed to be highest in hypophayngeal cancer among oral and pharyngeal
cancer. This study aimed to exam the relationship of incidence trends of
hypopharyngeal and esophageal cancer, which focused on squamous cell carcinoma and
to demonstrate the incidence trends of hypopharyngeal squamous cell carcinoma with
second primary esophageal squamous cell carcinoma.
Materials and Methods
A population-based study was conducted using the database from Taiwan Cancer
Registry between 1983 and 2007. Patients with hypopharyngeal and esophageal
squamous cell carcinoma were identified and gender-specific age-standardized
incidence rates of that were calculated. These cases were divided into 11 age groups
(30-34~ 80-84), 5 time periods (1983-1987~2003-2007) and 15 birth cohorts
(1898-1907~1968-1977). Autoregressive age-period-cohort model was analyzed and
age effect, period effect, and cohort effect were obtained respectively. The incidence
trend of hypopharyngeal squamous cell carcinoma with second primary esophageal
squamous cell carcinoma was also analyzed. Furthermore, the incidence trends of
‘synchronous’ (difference of diagnostic time between primary and second primary
cancer is simultaneous or less than 6 months) and ‘metachronous’ (difference of
diagnostic time between primary and second primary cancer is more than 6 months)
second primary esophageal squamous cell carcinoma of men were compared.
Results
The result showed the same pattern of age-period-cohort model in both
hypopharyngeal and esophageal squamous cell carcinoma. The cohort effect decreased
gradually from the first birth cohort 1898-1907, and then increased from birth cohort
1943-1952 until birth cohort 1968-1977. Period effect increased persistently since time
period 1983-1987. Age effect increased from age group 30-34 until 60-64 and then
decreased slightly. Age effect was strongest, followed by cohort effect and period effect.
The incidence trend of hypopharyngeal squamous cell carcinoma with second primary
esophageal squamous cell carcinoma increased during 1987-2007. However, during
time period 2003-2007, there were inverse incidence trends of hypopharyngeal
squamous cell carcinoma with synchronous and metachronous second primary
esophageal squamous cell carcinoma. The incidence trend of synchronous second
primary esophageal squamous cell carcinoma increased more rapidly and that of
metachronous second primary esophageal squamous cell carcinoma decreased after
2003.
Conclusions
The same pattern of age-period-cohort model in both hypopharygneal and
esophageal squamous cell carcinoma implies similar etiology and even mechanism of
carcinogenesis. There is obvious shortening of diagnostic time between hypopharyngeal
squamous cell carcinoma and second primary esophageal squamous cell carcinoma
during time period 2003-2007. Advanced diagnostic tools and increased clinical alert
were considered to be the main reason.
Key words: hypopharynx, esophagus, squamous cell carcinoma, incidence,
age-period-cohort model, second primary cancer, synchronous, metachronous
目錄
誌謝 ... ii
中文摘要 ... iii
Abstract ... v
第一章 背景 ... - 1 -
第二章 文獻回顧 ... - 3 -
第一節 各國發生率趨勢 ... - 3 -
第二節 年齡-年代-世代模型 ... - 4 -
第三節 各國年齡別發生率曲線 (年齡效應) ... - 5 -
第四節 台灣癌症登記系統進展 (年代效應) ... - 6 -
第五節 危險因子 (世代效應) ... - 6 -
第六節 下咽癌併發第二原發食道癌 ... - 8 -
研究目的 ... - 20 -
第三章 研究材料與研究方法: ... - 21 -
第一節 研究資料收集 ... - 21 -
第二節 研究方法 ... - 21 -
第三節 統計分析 ... - 22 -
第四章 結果 ... - 25 -
第一節 下咽鱗狀細胞癌及食道鱗狀細胞癌發生率趨勢分析 ... - 25 -
1.1 年齡標準化發生率趨勢 ... - 25 -
1.2 Joinpoint Regression Program 分析 ... - 26 -
1.3 年齡與年代及年齡與世代雙因子模型分析 ... - 26 -
第二節 年齡-年代-世代模型分析 ... - 27 -
2.1 自我廻歸年齡-年代-世代模型 ... - 27 -
2.2 年齡、年代及世代效應強弱比較 ... - 28 -
2.3 敏感度分析(sensitivity analysis) ... - 28 -
第三節 下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率趨勢分析 . - 29 - 3.1 同時性及異時性第二原發食道鱗狀細胞癌發生率趨勢 ... - 29 -
3.2 調整診斷差異日發生率趨勢變化 ... - 30 -
第五章 討論 ... - 31 -
第一節 下咽及食道鱗狀細胞癌在台灣的特殊性 ... - 31 -
第二節 年齡、年代及世代效應探討 ... - 32 -
2.1 年齡效應 ... - 32 -
2.2 年代效應 ... - 32 -
2.3 世代效應 ... - 33 -
2.4 由年齡-年代-世代模型推論 ... - 34 -
第三節 下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率探討 ... - 34 -
3.1 發生率上升趨勢之探討 ... - 34 -
3.2 同時性和異時性第二原發食道鱗狀細胞癌發生率趨勢相反之探討 .... - 35 -
第四節 與其他研究的比較 ... - 36 -
4.1 年齡-年代-世代模型比較 ... - 36 -
4.2 下咽癌併發第二原發食道癌的排除條件 ... - 37 -
第五節 研究限制 ... - 38 -
第六章 結論 ... - 39 -
圖目錄: ... - 40 -
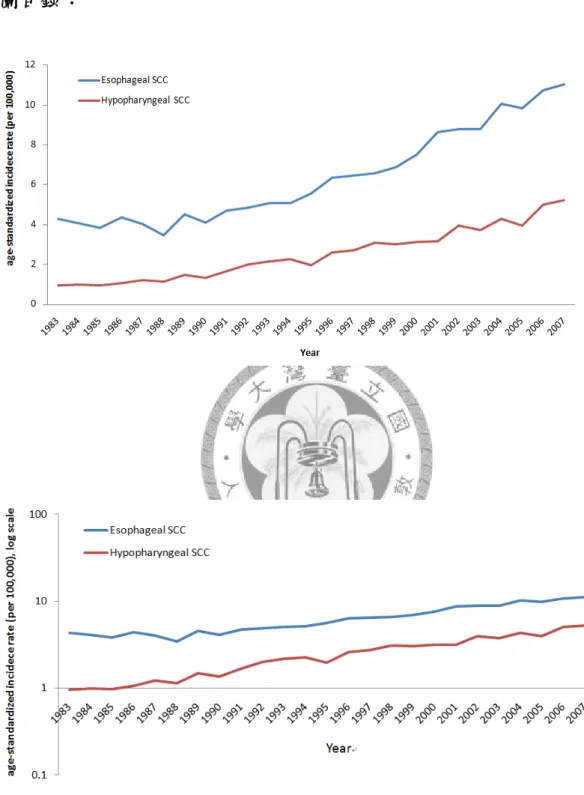
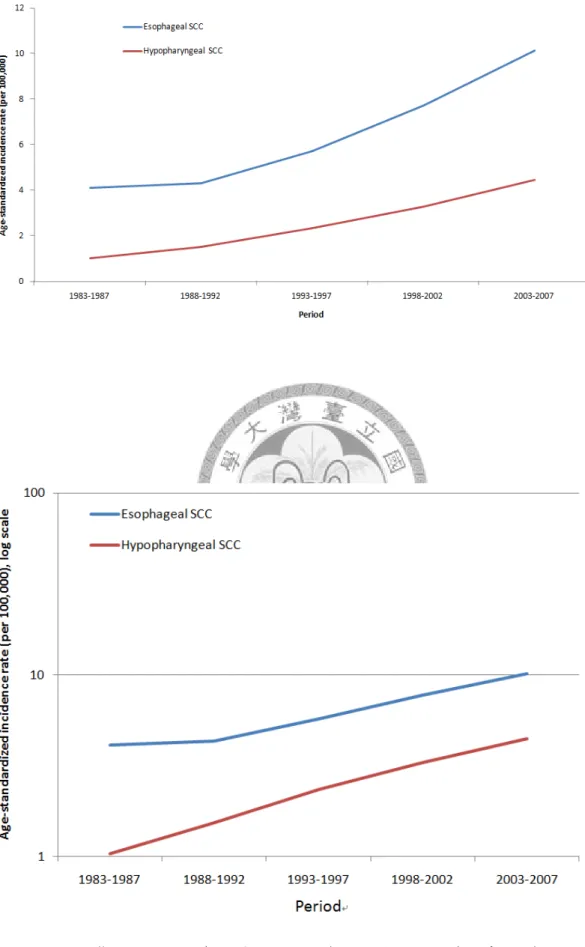
Figure 1. 台灣男性下咽及食道鱗狀細胞癌年齡標準化發生率趨勢圖(年) - 40 - Figure 2. 台灣男性下咽及食道鱗狀細胞癌年齡標準化發生率趨勢圖(年代組) ... - 41 -
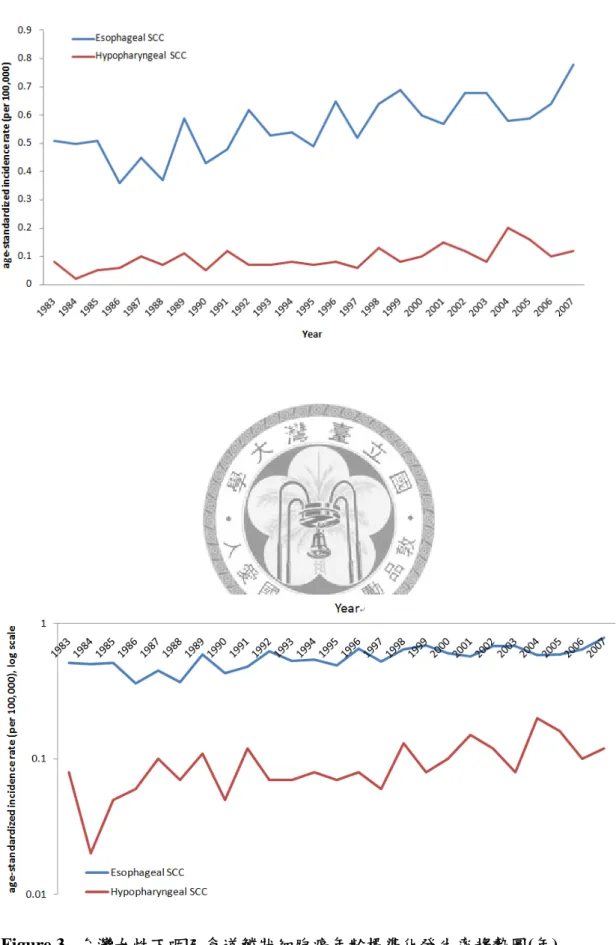
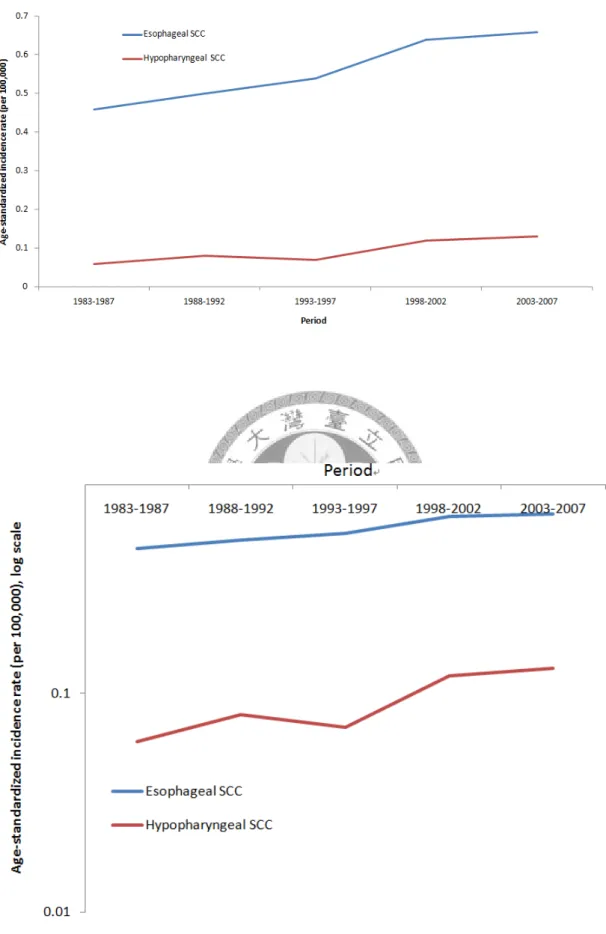
Figure 3. 台灣女性下咽及食道鱗狀細胞癌年齡標準化發生率趨勢圖(年) - 42 - Figure 4. 台灣女性下咽及食道鱗狀細胞癌年齡標準化發生率趨勢圖(年代組) ... - 43 -
Figure 5. 台灣男性下咽及食道鱗狀細胞癌發生率趨勢廻歸線分析 ... - 44 -
Figure 6. 男性下咽鱗狀細胞癌年齡-年代模型 (年齡為橫軸) ... - 45 -
Figure 7. 男性食道鱗狀細胞癌年齡-年代模型 (年齡為橫軸) ... - 45 -
Figure 8. 男性下咽鱗狀細胞癌年齡-年代模型 (年代為橫軸) ... - 46 -
Figure 9. 男性食道鱗狀細胞癌年齡-年代模型 (年代為橫軸) ... - 46 -
Figure 10. 男性下咽鱗狀細胞癌年齡-世代模型 ... - 47 -
Figure 11. 男性食道鱗狀細胞癌年齡-世代模型 ... - 47 -
Figure 12. 男性下咽及食道鱗狀細胞癌自我廻歸年齡-年代-世代模型 ... - 48 -
Figure 13.男性下咽及中下食道鱗狀細胞癌自我廻歸年齡-年代-世代模型- 48 - Figure 14. 下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌個數年齡分佈圖, 1987-2007 ... - 49 -
Figure 15. 男性下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率趨勢
... ….- 50 -
Figure 16. 男性下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率趨勢 (年代組) ... - 50 -
Figure 17. 男性下咽鱗狀細胞癌併發同時性第二原發食道鱗狀細胞癌發生率 趨勢 ... - 51 -
Figure 18. 男性下咽鱗狀細胞癌併發同時性第二原發食道鱗狀細胞癌發生率 趨勢 (年代組) ... - 51 -
Figure 19. 男性下咽鱗狀細胞癌併發異時性第二原發食道鱗狀細胞癌發生率 趨勢 ... - 52 -
Figure 20. 男性下咽鱗狀細胞癌併發異時性第二原發食道鱗狀細胞癌發生率 趨勢 (年代組) ... - 52 -
Figure 21. 男性下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率趨勢, 診斷差異日>30 ... - 53 -
Figure 22. 男性下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率趨勢, 診斷差異日>30 (年代組) ... - 53 -
Figure 23. 男性下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率趨勢, 診斷差異日>14 ... - 54 -
Figure 24. 男性下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率趨勢, 診斷差異日>14 (年代組) ... - 54 -
Figure 25. 男性下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率趨勢, 診斷差異日>7 ... - 55 -
Figure 26. 男性下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率趨勢, 診斷差異日>7 (年代組) ... - 55 -
表目錄: ... - 56 -
Table 1. 西元 1983-2007 年台灣下咽癌及食道癌組織學分佈情形 ... - 56 -
Table 2. 下咽鱗狀細胞癌與食道鱗狀細胞癌年齡標準化發生率(年) ... - 57 -
Table 3. 下咽鱗狀細胞癌與食道鱗狀細胞癌年齡標準化發生率(年代) ... - 58 -
Table 4. 下咽鱗狀細胞癌和食道鱗狀細胞癌診斷平均年齡及中位數年齡 - 59 - Table 5. 男性下咽鱗狀細胞癌年齡-年代年齡標準化發生率 ... - 60 -
Table 6. 男性食道鱗狀細胞癌年齡-年代年齡標準化發生率 ... - 61 -
Table 7. 男性下咽鱗狀細胞癌年齡-世代年齡標準化發生率 ... - 62 -
Table 8. 男性食道鱗狀細胞癌年齡-世代年齡標準化發生率 ... - 63 -
Table 9. 自我廻歸年齡-年代-世代模型係數對數表 ... - 64 -
Table 10. 波以松廻歸分析和概似比檢定結果 ... - 65 - 參考文獻 ... - 66 -
第一章 背景
下咽(hypopharynx)屬於咽部(pharynx)的一部分。咽部主要可以分為鼻咽 (nasopharynx)、口咽(oropharynx)及下咽三個部分。下咽結構以舌骨上緣為上界,以 環狀軟骨下緣為下界,下接食道。下咽並可以分為三個亞部位,分別為梨狀窩、
後咽壁以及後環狀區。下咽的黏膜內襯皆是複層鱗狀上皮所組成,肌肉層則是由 橫紋肌組成1。
食道(esophagus)是一個管狀結構,上端和下咽連接,下端則和胃相連。一般會 將食道結構分為三段(上、中及下段)或分為四段(頸、上胸、中胸及遠端)。食道黏 膜內襯主要是以複層鱗狀上皮組成,僅有在遠端食道及胃交界處約 1-3 公分為柱狀 上皮,而食道的肌肉層上三分之一為橫紋肌,下三分之二則是平滑肌2。
下咽和食道兩者相互連接,並且黏膜內襯多為複層鱗狀上皮所組成,食物自 口腔進入後會經過下咽、食道的通道而後到胃部,再進一步進行後續的消化步驟。
下咽癌屬於口腔及咽癌的一部分。一般稱的口腔及咽癌包含口腔癌、口咽癌 以及下咽癌,文獻中往往將這三者一起討論。而口腔及咽癌大部分的組織學型態 以鱗狀細胞癌為主,同樣的下咽癌也是以鱗狀細胞癌為主,佔約 95%3。
食道癌的組織學型態和下咽癌不同,主要可以分為鱗狀細胞癌及腺癌兩種,
其發生率趨勢在世界各國不一。在美國及西方國家中,尤其是白人男性,食道腺 癌在近二十年來正快速的增加中4,甚至食道腺癌發生率已經超過食道鱗狀細胞癌
5。台灣的情況卻是相反,在最近以全人口為基礎的研究中,食道鱗狀細胞癌的發 生率,在近二十年來快速的增加,依據文獻報告,在台灣的食道鱗狀細胞癌佔約 所有食道癌的 75%-85%6。
下咽和食道在臨床上檢查分別屬於耳鼻喉科和胃腸內科,而下咽癌和食道癌
治療則分別屬於耳鼻喉科和胸腔外科,因此在研究上通常也是分開進行。由於下 咽與食道的位置都是屬於不易檢查的區域,臨床上診斷出下咽癌或食道癌時大多 已經是晚期,也因此預後都比較不好。根據文獻報告,下咽癌的五年無疾病存活 率(disease-free survival rate)大概約為 18%-65%3。食道癌的五年存活率第一期約為 50%-80%,第二期約為 10%-40%,第三期約為 10%-15%,第四期則小於 5%,而 五年全存活率(overall survival rate)則約為 14%7。
第二章 文獻回顧
第一節 各國發生率趨勢
由國際癌症研究署(international agency for research on cancer, IARC)的網站,可 以得到西元 2008 年咽癌(包括口咽癌與下咽癌)及食道癌世界各國發生率的資料,
世界各國的咽癌和食道癌皆以男性為多8。男性咽癌高發生率國家包括東歐與西歐 國家(法國、匈牙利、斯洛伐克、盧森堡及羅馬尼亞等)、台灣、印度、斯里蘭卡以 及馬達加斯加等(Fig. 2_1)。男性食道癌高發生率國家和男性咽癌不大相同,包括 英國、荷蘭、南非和西非國家、中國、蒙古、哈薩克、馬達加斯加、台灣及日本 等(Fig. 2_2)。由這些資料可以發現台灣和馬達加斯加是唯二咽癌和食道癌發生率 都高的國家。同樣的,如果以女性咽癌及食道癌來看,台灣則不屬於高發生率的 國家(Fig.2_3, 2_4)。可見,台灣男性咽癌及食道癌的高發生率在全世界有其特殊性。
以發生率趨勢看,從國際癌症研究署也可以得到世界各國口腔及咽癌(無單獨 下咽癌資料)和食道癌的發生率趨勢變化的比較9。以男性發生率趨勢來看,口腔及 咽癌部分,法國、香港及印度有明顯下降的趨勢,美國及加拿大有稍微下降的趨 勢,而巴西及斯洛伐克卻有明顯上升的趨勢(Fig. 2_5)。食道癌部分,法國有明顯 下降的趨勢,而丹麥、英國、荷蘭及日本則有明顯上升的趨勢(Fig. 2_6)。
從國民健康局的網站可以得到台灣下咽癌與食道癌發生率趨勢的資料,發生 率皆男性遠高於女性10。男性下咽癌發生率從西元 1979 年開始攀升,並有明顯上 升趨勢直到西元 2007 年(Fig. 2_7)。男性食道癌從西元 1979 年開始似乎有些微下 降趨勢,至西元 1985 則開始有明顯上升趨勢,直到西元 2007 年(Fig. 2_8)。而女 性下咽癌與食道癌發生率趨勢大致皆變動不大(Fig. 2_7, 2_8)。
第二節 年齡-年代-世代模型
年齡-年代-世代模型通常用在描述流行病學來分析發生率或死亡率趨勢。主要 是將原本混合著三個效應的發生率或死亡率趨勢分別估計出它的年齡效應、年代 效應及世代效應。主要目的是可以提供疾病病因的線索與假設11。年齡效應主要代 表的是不同年齡層的人,可能有不同的患病或死亡風險,和不同年齡層的生理狀 態及對疾病的易感染性有關。年代效應和世代效應代表的都是跟時間有關的改 變。年代效應主要代表的是因為同時影響所有年齡層的因子而造成發生率或死亡 率的改變,例如:引進新的診斷技術或治療技術、資料登記完整性的改善或可能 導致疾病的致病因子或致癌物同時影響全人口中所有的人。而世代效應則是代表 不同世代的人因為得到的暴露不同,造成發生率或死亡率的改變,像生活方式(如 抽菸、喝酒及嚼檳榔的習慣等)、飲食習慣或不同文化上習慣的不同,被認為大多 屬於世代效應11-13。
由於年齡、年代及世代有共線性的關係(世代=年代-年齡),因此年齡-年代-世 代模型會有
"
不可甄別"
(non-identifiability )的問題。為了解決這樣的問題,許多學 者提出不同的方法(table 2_1)11, 14。本研究所採用的是 Lee and Lin 於 1996 年所提出 的自我廻歸(autoregressive)模型的方法來闡述年齡-年代-世代模型(age-period-cohort model)12。時間數列的趨勢可以分為隨機式(stochastically)或命定 式(deterministically),Lee and Lin 等人認為世代及(或)年代效應等隨時間改變可能 是隨機式(stochastically)而非都是命定式(deterministically),因此將世代及(或)年代 效應認為是一個穩定的時間序列。將世代效應設為一階的自我廻歸過程
(autoregressive process of order 1, AR (1)),發生率或死率可以寫成以年齡(α)、年代 (β)及世代(γ)三個為參數的對數-線性函數(log-linear function)如下:
constraint:
,
μ: intercept term本研究從 Lee and Lin 取得 SAS/IML 的程式來進行自我廻歸年齡-年代-世代模型分 析。
第三節 各國年齡別發生率曲線 (年齡效應)
由國際癌症研究署(international agency for research on cancer, IARC)的網站,也 可以得到咽癌(包括口咽癌與下咽癌)及食道癌世界各國年齡別發生率的曲線8。由 2008 年各國男性咽癌年齡別發生率來看,五十歲以前發生率都有很顯著增加的情 形,之後除了印度和巴西隨著年齡增加,發生率還是持續緩慢上升,其它國家的 發生率隨年齡增加則會有些微降低的情形(Fig 2_9)。而由 2008 年各國男性食道癌 年齡別發生率來看,六十歲以前發生率都有明顯上升,之後除了法國和台灣隨年 齡增加,發生率有些微降低的情形,其它國家的發生率都是持續上升(Fig 2_10)。
若以長期的年齡別發生率來看,可以得到西元 1983-2002 各國男性口腔及咽癌年齡 別發生率曲線圖(Fig 2_11)以及西元 1983-2002 各國男性食道癌年齡別發生率曲線 圖(Fig 2_12)。兩圖中各國在隨年齡增加會有一段明顯發生率增加後,發生率在年 齡老化後都有減緩甚至下降的趨勢,但食道癌比口腔及咽癌減緩的趨勢較不明 顯,且開始減緩趨勢的年齡有較延後的現象。
第四節 台灣癌症登記系統進展 (年代效應)
台灣癌症登記資料 (Taiwan Cancer Registry)是從西元 1979 年行政院衛生署開 始針對台灣 50 床以上醫院建立的癌症登記系統(population-based cancer registry),
這是以全國人口為基礎的癌症登記系統。從西元 1979 年開始只有以短表的格式登 記,直到西元 2002 年長表系統才開始建立。此時含有較多資訊包括癌症分期、治 療方式及追蹤時間等。另外,登錄的照顧醫院數目顯著增加,癌症登記系統的準 確性(accuracy)也大大提升。西元 2003 年癌症防治法公布,癌症登記有了法源依 據,使得癌症登記資料因此更趨於完善15。台灣癌症登記申報資料品質的指標,以 國際癌症研究署(IARC)慣例使用的僅有死亡診斷的個案百分比(percentage of death certificate only cases, DCO%)作為完整性的指標,以及經形態證實的個案百分比 (percentage of morphologically verified cases, MV%)作為效度指標。台灣癌症登記資 料庫的 DCO%已從西元 1985-1989 年 28.8%進步到西元 2000-2006 年的 2.8%,並 從西元 1998 年的 8.82%降到西元 2007 年的 1.30%,而 MV%從西元 1985-1989 年 82.4%進步到西元 2000-2006 年 87.0%,並自西元 2002 年起男性大致在 83%~87%
間、女性則大致在 90%~91%間15-16(table 2_2, 2_3)。在台灣已經有許多利用此癌症 登記資料庫來作癌症發生率研究的相關報告。
第五節 危險因子 (世代效應)
下咽癌的危險因子,主要和抽菸(尤其是重度吸菸者)與喝酒(尤其是重度飲酒 者)有關。在台灣,嚼食檳榔產生檳榔汁的暴露,同樣列入主要的危險因子,而這 些危險因子相互之間有著協同作用(synergic effect)17-18。其它可能的危險因子包括:
鐵營養缺乏造成的 Plummer-Vinson 症候群、維他命 C 缺乏、致癌病毒(oncogenic virus)、DNA 修復機轉缺陷及胃食道逆流等,都有被報告過和下咽癌有關。另外職 業暴露在石棉、有機溶劑、多環芳香族碳氫化合物、鎳精製過程、木屑以及皮革 工廠都可能是危險因子3。
食道癌隨著組織學型態不同,危險因子也不相同。食道鱗狀細胞癌的危險因 子和下咽鱗狀細胞癌危險因子比較類似,主要和抽菸(尤其是重度吸菸者)、喝酒(尤 其是重度飲酒者)及嚼食檳榔的檳榔汁暴露有關。這些因子在促成食道鱗狀細胞癌 的癌化過程中,同樣有協同作用19-21。其他可能的危險因子包括少吃新鮮蔬果、低 社經地位及胃部萎縮與食道弛緩不能等20。
食道腺癌主要的危險因子為胃食道逆流、肥胖以及抽菸。其他可能的危險因 子包括橫膈疝氣、食道弛緩不能以及最近被認為是保護因子的胃部幽門桿菌感染 等20。
事實上,國際癌症研究署已經把酒精性飲料、嚼食檳榔或菸草以及吸菸列為 人類的致癌物,標的器官包括:口腔、咽、喉以及食道22。
由台灣菸、酒、檳榔年度平均每人消耗量的資料22 (Fig. 2_13, 2_14)可以發現,
菸的平均每人消耗量從西元 1966 年後相對較為持平,酒的平均每人消耗量從西元 1967 年開始持續上升到 1995 年然後開始下降,檳榔平均每人消耗量從西元 1980 年開始快速上升到 1998 年才有下降趨勢。
西元 2005 年 Lee, K.W.等人18曾用病例對照研究探討菸、酒及檳榔對於咽癌 及喉癌分別的風險,研究的對象來自於高雄醫學大學附設醫院耳鼻喉科及高雄長 庚醫院放射腫瘤科。從 2000 年 11 月到 2003 年 12 月共 148 個咽癌(包含下咽癌和 口咽癌,但排除軟顎癌及扁桃腺癌)病例及 128 個喉癌病例,並從耳鼻喉科門診找 到 255 個對照組,全部皆為男性。結果在咽癌部分,檳榔為獨立危險因子,調整
後勝算比為 7.7 (4.1-15.0),喝酒的調整後勝算比為 6.6 (3.5-13),抽菸的調整後勝算 比為 1.8 (0.8-4.0),三個因子加在一起有協同效應,調整後勝算比為 96.9
(36.5-308.0)。菸、酒、檳榔對於咽癌可歸因人口危險率(population attributable risk proportion, PAR%)分別為 43, 73, 67。可見檳榔對於咽癌的風險接近於酒,而兩者 對咽癌風險皆大於抽菸。
西元 2005 年 Lee, C.H.19等人同樣用病例對照研究探討菸、酒及檳榔對於食道 癌的風險。研究對象來自於台大醫院、高雄醫學大學附設醫院及高雄榮民總醫 院 。從 1996 年 7 月到 2003 年 12 月(台大醫院)及 2000 年 8 月到 2003 年 12 月(高 雄醫學大學附設醫院及高雄榮民總醫院)共 513 人(男/女: 468/45)病例確診為食道鱗 狀細胞癌,對照組共 818 人(男/女: 752/66)來自於參加健康檢查的民眾。對於食道 鱗狀細胞癌的調整後勝算比,喝酒者(current drinker)為 7.6 (5.2-11.1),抽菸者(current smoker)為 4.2 (2.7-6.3),嚼檳榔者(current chewer)為 2.3 (1.4-3.7),嚼檳榔亦為獨立 危險因子,三因子加在一起同樣有協同效應,調整後勝算比為41.2 (23.6-72.0)。喝 酒和抽菸有乘積性的交互作用(multiplicative interaction),而喝酒和嚼檳榔則有累加 性的交互作用(additive interaction)。菸(ever smoker)、酒(ever drinker)、檳榔(ever chewer)對於食道鱗狀細胞癌可歸因人口危險率(PAR%)分別為 63.4, 66.9 及 23.0。
此研究得到酒和菸為食道鱗狀細胞癌主要風險,其次是檳榔。
第六節 下咽癌併發第二原發食道癌
下咽癌和食道癌的相互間的關係來自於頭頸部癌症併發第二原發癌(second primary cancer)的研究。頭頸部癌症併發第二原發癌的風險較高並會造成存活率 顯著下降,在過去已經有許多文獻報告23-28。第二原發癌的部位則是以呼吸消化
通道(aerodigestive tract,包括口腔、咽、喉、食道及肺)最常見 26,而抽菸與喝酒 被認為是造成這樣結果的主要原因25,在台灣則多了嚼檳榔的危險因子。西元 1953 年 Slaughter 等人曾提出區域癌化(field cancerization)的概念,主要是認為菸和酒 等致癌因子造成的效應同時作用在呼吸消化通道的黏膜上,因而誘發多個獨立原 發癌症的發展29。
從最近十年來關於頭頸部癌症和第二原發食道癌的文獻可以發現,下咽癌和 第二原發食道癌有較強的關係。西元 2001 年 Kohmura 等人30已經注意到頭頸部癌 症易發生多個原發鱗狀細胞癌,其中以下咽癌和食道癌的關係比較密切。並以醫 院基礎的 104 名下咽鱗狀細胞癌的病人進行研究。發現有 12(11.5%)位病人得到第 二原發食道鱗狀細胞癌。其中有 7 名是同時性(synchronous),5 名是異時性
(metachronous),而異時性第二原發食道鱗狀細胞癌和下咽鱗狀細胞癌的發生時間 間隔均小於三年。
西元 2008 年 Chuang 等人31利用 13 個跨國的癌症登記資料庫進行食道癌病人 得到第二原發癌風險以及其它第一原發癌得到第二原發食道癌風險的研究。這些 資料庫的國家包括澳洲、加拿大(三個資料庫)、丹麥、芬蘭、冰島、挪威、蘇格蘭、
新加坡、斯洛維尼亞、瑞典及西班牙等國,時間則橫跨西元 1943 到 2000 年。發 生第二原發癌的風險以觀察到的第二原發癌數和預期得到的第二原發癌數相比得 到的標準化發生比(standardized incidence ratio, SIR)表示。全部共有 52,589 個食道 癌個案,28,036 個為鱗狀細胞癌,10,049 個為腺癌,其它組織學型態(包含沒有顯 微鏡下確診)則有 14,504 個。若以食道鱗狀細胞癌為第一原發癌,得到第二原發癌 的部位,以未明示部位咽(pharynx, unspecified, ICD-9: 149)的標準化發生比 27.7 最 高,其次為下咽部(hypopharynx, ICD-9: 148)為 12.6,再其次為口咽部(oropharynx, ICD-9: 146)為 11.6。若以食道鱗狀細胞癌為第二原發癌,第一原發癌部位發生第二
原發食道鱗狀細胞癌的標準化發生比則以下咽部(hypopharynx, ICD-9: 148)12.4 最 高,其次為口咽部(oropharynx, ICD-9: 146)為 11.7,再其次則是未明示部位咽 (pharynx, unspecified, ICD-9: 149)11.5。整體看來,由於未明示部位咽可能包含鼻 咽、口腔、口咽部或下咽部,食道鱗狀細胞癌不管當成是第一原發癌或第二原發 癌,和下咽癌及口咽癌的關係較為密切,而與下咽癌的關係可能較口咽癌更為密 切。
西元2009年Lee, K.D.等人32利用台灣癌症登記資料進行口腔及咽癌(oral and pharyngeal carcinoma)病人得到第二原發食道癌發生率及風險的研究。取得西元 1979到2003年的資料包含口腔癌(ICD-9:140-145 except 142)、口咽癌(ICD-9:146, 149)及下咽癌(ICD-9:148)的病人共39,118位 。同樣以標準化發生比(SIR)來看口腔 及咽癌中口腔癌、口咽癌及下咽癌病人得到第二原發食道癌(ICD-9: 150)的風險。
口腔癌病人得到第二原發食道癌的標準化發生比為5.57,口咽癌病人得到第二原發 食道癌的標準化發生比為14.29,下咽癌病人得到第二原發食道癌的標準化發生比 為22.76。另外,研究中並指出口腔及咽癌的病人發生第二原發食道癌的存活率明 顯降低,存活期中位數皆少於一年。由上述看來,下咽癌的病人得到第二原發食 道癌的標準化發生比明顯較高,可推論下咽癌和食道癌的關係最為密切。
由上述最近兩項較大型且以全人口為基礎的研究顯示,下咽癌和食道癌兩者 之間以鱗狀細胞癌來看,有比較強的相關性。目前尚未有文獻報告直接比較下咽 鱗狀細胞癌和食道鱗狀細胞癌的關係,本研究以流行病學的角度對於這兩者的關 係加以闡述,並對於下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌的發生率趨勢 加以分析。
Figure 2_1 西元 2008 年世界各國男性咽癌發生率
Figure 2_2 西元 2008 年世界各國男性食道癌發生率
Figure 2_3 西元 2008 年世界各國女性咽癌發生率
Figure 2_4 西元 2008 年世界各國女性食道癌發生率
Figure 2_5 各國男性口腔及咽癌發生率趨勢
Figure 2_6 各國男性食道癌發生率趨勢
Figure 2_7 台灣下咽癌發生率趨勢
Figure 2_8 台灣食道癌發生率趨勢
Figure 2_9 西元 2008 年各國男性咽癌年齡別發生率曲線
Figure 2_10 西元 2008 年各國男性食道癌年齡別發生率曲線
Figure 2_11 西元 1983-2002 年各國男性口腔及咽癌年齡別發生率曲線
Figure 2_12 西元 1983-2002 年各國男性食道癌年齡別發生率曲線
Figure 2_13 台灣菸、酒及檳榔年度平均每人消耗, 1966-199312
Figure 2_14 台灣菸、酒及檳榔年度平均每人消耗, 1981-2004
(資料來源: 台灣菸酒公賣局及行政院農委會)
Table 2_1 年齡-年代-世代模型估計方法摘要 估計方法 主要特色
人為限制式 設定 APC 模型中某個因子的兩鄰近組別效應相等 懲罰函數法 透過兩因子模型的參數距離最短求解
無母數方法 僅能比較年代與世代的效應,無法求參數估計值 序列法 主要有 ACPC 與 APC 兩種,需了解因子的重要性 個人資料法 需要有詳細的資料紀錄且死亡率需服從均勻分配 可估計函數法 含不可估計線性效應和可估計非線性效應(curvature) 自我回歸模型 世代效應設為一階自我回歸,並具有隨機式趨勢 平滑世代模型 平滑函數對世代效應調整,不需假設隨機式趨勢 本質估計量 參數向量分解成來自兩不同空間的正交向量值和
Table 2_2 台灣癌症登記資料年度申報資料品質指標 (1)
Indicators of data quality of TCR
1980~1984 1985~1989 1990~1994 1995~1999 2000~2006
MV%
182.4 78.5 80.1 83.4 87.0
M/I%
2107.8 88.6 69.4 61.6 53.4
DCO%
3- 28.8 18.5 10.4 2.8
1
Percentage of morphologically verified cases
2
The mortality vs. incidence ratio
3
Percentage of death certificate only cases
Table 2_3 台灣癌症登記資料年度申報資料品質指標 (2)
1998 2000 2001 2002 2003 2004 2005 2006 2007 DCO%
18.82 3.87 4.24 2.93 2.61 2.34 1.67 1.36 1.30 MV%
2(M) - - - 84.44 83.51 85.71 85.18 86.50 87.27 MV%
2(F) - - - 91.11 90.06 90.67 90.31 90.76 91.42
1
percentage of death certificate only cases
2
percentage of morphologically verified cases (including male and female)
研究目的
為了更清楚了解下咽癌與食道癌之間的關係,尤其是在相同的組織學型態”鱗 狀細胞癌”的條件下,本研究進行下咽鱗狀細胞癌及食道鱗狀細胞癌發生率趨勢的 分析,並利用流行病學的年齡-年代-世代模型(age-period-cohort model),試圖得到 個別的年齡效應、年代效應及世代效應。同時對於下咽鱗狀細胞癌併發第二原發 食道鱗狀細胞癌的發生率趨勢加以分析,並以同時性(synchronous)第二原發食道鱗 狀細胞癌和異時性(metachronous)第二原發食道鱗狀細胞癌臨床區分方式分析發生 率變化。
本研究有以下目的:
(1)研究下咽鱗狀細胞癌與食道鱗狀細胞癌發生率在年齡-年代-世代模型分析 下,年齡效應、年代效應及世代效應分別的趨勢。
(2)研究下咽鱗狀細胞癌伴隨同時性和異時性第二原發食道鱗狀細胞癌的發生率 趨勢變化。
第三章 研究材料與研究方法:
第一節 研究資料收集
本研究主要是利用國民健康局的台灣癌症登記資料進行研究,並已通過花蓮 佛教慈濟綜合醫院倫理委員會審查(IRB100-39)。先利用國際疾病分類編碼 ICD-9 取得西元 1983 年至 2007 年下咽癌(ICD-9: 148)及食道癌(ICD9: 150)(table 3_1)的資 料。並利用國際疾病分類-腫瘤學-試用版(ICD-O-FT)型態編碼(Morphology code)將 癌症組織學型態分成三組,分別為鱗狀細胞癌(squamous cell carcinoma, ICD-O-FT M-codes: 80323, 80513, 80523, 80703, 80713, 80723, 80733, 80743, 80753, 80763, 80783, 80833, 80843)、無顯微鏡下證實者(non-specified, ICD-O-FT M-code: 99903) 及其它(others)。本研究將針對鱗狀細胞癌部分從事進一步分析。
第二節 研究方法
本研究依據西元 1983 年至 2007 年下咽鱗狀細胞癌及食道鱗狀細胞癌的資 料,將年齡以五歲為一個年齡群作分層,分為十一個年齡群 (30-34、35-39、 40-44、
45-49、50-54、55-59、60-64、65-69、70-74、75-79 及 80-84 歲);將年代以五年為 一個年代組作分層,分為五個年代組 (1983-1987、1988-1992、 1993-1997、
1998-2002 及 2003-2007),如此可以得到共十五個世代組 (中世代,取十年世代組 的中間值,例如 1898-1907 世代組的中世代為 1903,分別為: 1903、1908、1913、
1918、1923、1928、1933、1938、1943、1948、1953、1958、 1963、1968、1973)。
同時利用得到的下咽鱗狀細胞癌和食道細胞癌的資料,來看診斷出下咽鱗狀 細胞癌後得到第二原發食道鱗狀細胞癌的年齡標準化發生率趨勢。並對同時性
(synchronous)和異時性(metachronous)第二原發食道鱗狀細胞癌的發生率趨勢變化 加以探討。第二原發癌(second primary cancer)的定義為:排除轉移性腫瘤後,發生 第二個癌症和第一原發性癌症間隔距離 2 公分以上或間隔距離 2 公分內但間隔時 間超過 5 年33。同時性第二原發性癌的定義為:與第一原發癌同時診斷或診斷後六 個月內發生第二原發癌(診斷差異日為 0-180 天);異時性第二原發癌的定義為:第 一原發癌診斷後六個月後發生第二原發癌(診斷差異日>180 天)30。
第三節 統計分析
本研究分別對下咽鱗狀細胞癌及食道鱗狀細胞癌依據不同性別,根據西元 2000 年世界標準人口,計算年齡標準化發生率(age-standardized incidence rates, ASIR),並可以得到長期的趨勢圖。粗發生率的計算公式為: 觀察族群總發生數/
觀察族群總人數 x105。由於粗發生率在兩地相互比較時容易受到年齡結構的影 響,因此為了假設人口年齡結構相同,故選擇世界標準人口作直接標準化。而得 到年齡標準化發生率公式如下: Σ(標準人口各年齡層加權數 x 觀察族群各年齡層 發生率)。此外,由美國國家癌病協會(National Cancer Institute)網站上取得並利用 Joinpoint Regression Program 3.4.3 版軟體34分別得到最佳廻歸線模型和折點數及平 均年化發生率百分比變化(average annual percentage change, AAPC)的估計。
另外,以 Lee and Lin 於 1996 所發表的自我廻歸年齡-年代-世代模型
(autoregressive age-period-cohort model)12進行分析。分別得出兩者的年齡效應、年 代效應及世代效應。本研究更進一步以波以松廻歸分析(Poisson regression
analysis), PROC GENMOD (SAS code)來比較單因子(年齡或年代或世代)模型、雙 因子(年齡-年代或年齡-世代或年代-世代)模型及三因子(年齡-年代-世代)模型的優
劣。並利用概似比檢定(likelihood ratio test, LRT),以三因子模型的偏差值(deviance) 為參考值,計算和雙因子模型之間的偏差值差異以及自由度差異,進而比較出年 齡、年代及世代效應的強弱。
Table 3_1 下咽癌和食道癌國際疾病分類碼(ICD-9)
Hypopharyngeal carcinoma ICD-9:
148
Esophageal carcinoma ICD-9:
150 Pyriform sinus 148.0 Cervical esophagus 150.0 Aryepiglottic fold hypopharyngeal aspect 148.1 Thoracic esophagus 150.1 Postcricoid region of hypopharynx 148.2 Abdominal esophagus 150.2 Posterior hypopharyngeal wall 148.3 Upper third of esophagus 150.3 Other specific sites of hypopahrynx 148.8 Middle third of esophagus 150.4 Hypopharynx unspecified site 148.9 Lower third of esophagus 150.5 Other specified part of esophagus 150.8 Esophagus unspecified site 150.9
第四章 結果
第一節 下咽鱗狀細胞癌及食道鱗狀細胞癌發生率趨勢分析
1.1 年齡標準化發生率趨勢
由標準化發生率資料看來,在台灣,不管是下咽癌或食道癌,鱗狀細胞癌都 是最常見的組織學型態。鱗狀細胞癌在下咽癌約佔 91.8%,在食道癌則佔約 82.88%
(table 1)。
針對鱗狀細胞癌分析發生率趨勢,在男性年齡標準化發生率部分,下咽鱗狀 細胞癌從西元 1983 每十萬人 0.95 上升至 2007 年每十萬人 5.22;食道鱗狀細胞癌 則從西元 1983 每十萬人 4.29 上升至 2007 年每十萬人 11.04,兩者都有明顯上升的 趨勢,只有男性食道鱗狀細胞癌在 1988 年前有稍微下降的趨勢(Fig. 1, table 2)。若 橫軸以五年為一組的年代資料表示,則顯示兩者上升的趨勢(Fig. 2, table 3)。在女 性年齡標準化發生率部分,縱軸量度約為男性十分之一,明顯遠低於男性,下咽 鱗狀細胞癌從西元 1983 每十萬人 0.08 上升至 2007 年每十萬人 0.12;食道鱗狀細 胞癌則從西元 1983 每十萬人 0.51 上升至 2007 年每十萬人 0.78,兩者由於發生個 數較少,看起來變動較明顯(Fig. 3, table 2)。同樣的,若橫軸以五年為一組的年代 資料表示,兩者都有些微上升的趨勢(Fig. 4, table 3)。
由下咽鱗狀細胞癌和食道鱗狀細胞癌診斷的平均年齡及中位數年齡隨著五年 為一組的年代變化可以看出,下咽鱗狀細胞癌男性診斷的平均年齡及中位數年齡 隨年代增加而顯著下降,女性則是持平;食道鱗狀細胞癌男性診斷的平均年齡似 乎有下降趨勢但統計上並沒有顯著,中位數年齡則是持平,女性卻都有顯著上升 趨勢。而食道鱗狀細胞癌不管男性或女性診斷的平均年齡及中位數年齡均高於下
咽鱗狀細胞癌(table 4)。
由於台灣下咽鱗狀細胞癌與食道鱗狀細胞癌男性的發生率遠高於女性,又兩 者男性的高發生率在世界各國中特別突出,因此以下咽鱗狀細胞癌和食道鱗狀細 胞癌男性部分進行後續研究。
1.2 Joinpoint Regression Program 分析
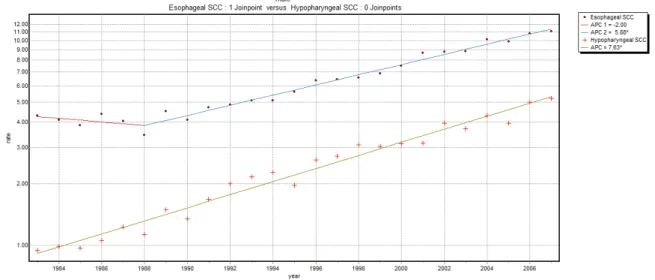
以 Joinpoint Regression Program 對男性下咽鱗狀細胞癌和食道鱗狀細胞癌年齡 標準化發生率趨勢作分析,並將發生率(y 軸)取對數值。男性下咽鱗狀細胞癌發生 率趨勢以無折點的單一廻歸線模型為最佳,平均年化發生率百分比變化(AAPC)為 7.63*。男性食道鱗狀細胞癌發生率趨勢則是以單一折點的兩廻歸線模型為最佳,
兩廻歸線年化發生率百分比變化(AAPC)分別為-2.00 及 5.88*,平均年化發生率百 分比變化為 4.2* (*代表與零的差異在統計達顯著意義) (Fig. 13)。
1.3 年齡與年代及年齡與世代雙因子模型分析
從年齡-年代雙因子模型來看男性下咽鱗狀細胞癌和食道鱗狀細胞癌年齡標 準化發生率趨勢。以年齡標準化發生率為縱軸,年齡為橫軸,可以看出下咽鱗狀 細胞癌隨著年代增加,發生率會隨著上升;隨著年齡增加,發生率先升後降,發 生率最高點約在 55-70 歲之間 (Fig. 6, table 5)。食道鱗狀細胞癌隨著年代增加,發 生率也是上升,但在前兩個年代組(1983-1987 及 1988-2002)沒有明顯增加;隨著年 齡增加,發生率也是先升後降,發生率最高點約在 60-75 歲之間 (Fig. 7, table 6)。
為了方便看出不同年齡層在不同年代發生率倍數的關係,我們將年齡-年代 雙因子模型的年齡群和年代組相互轉換,以年代組為橫軸,並將年齡標準化發
生率取對數值為縱軸,可以看出不同年齡群隨著年代組變化的情形。從男性下 咽鱗狀細胞癌可以看到越年輕的年齡群,隨著年代組的增加,發生率斜率越高,
即發生率增加的速度越快。30-34 歲年齡群因發生率較低,曲線呈不穩定狀態,
而在 45-49 歲後的年齡群,發生率變化呈現重疊情形(Fig. 8)。在男性食道鱗狀細 胞癌同樣可以看到越年輕的年齡群隨著年代增加,發生率增加速度也有越快的 趨勢。30-34 歲年齡群曲線同樣呈不穩定狀態,而在 50-54 歲後的年齡群,發生 率變化同樣呈現重疊情形(Fig. 9)。
若以年齡標準化發生率取對數值為縱軸,世代組為橫軸,可以看出不同年 齡群隨著世代組變化的年齡-世代雙因子模型。和前述的情形相似,男性下咽鱗 狀細胞癌越年輕的年齡群,隨著世代組越年輕,發生率增加的速度越快,而在 60-64 歲後的年齡群,發生率變化呈現重疊情形(Fig. 10, table 7)。在男性食道鱗 狀細胞癌也是越年輕的年齡群,隨世代組越年輕,發生率增加的速度越快,而 在 70-74 歲後的年齡群,發生率變化才呈現重疊情形(Fig. 11, table 8)。而兩者 30-34 歲曲線都呈現不穩定狀態。
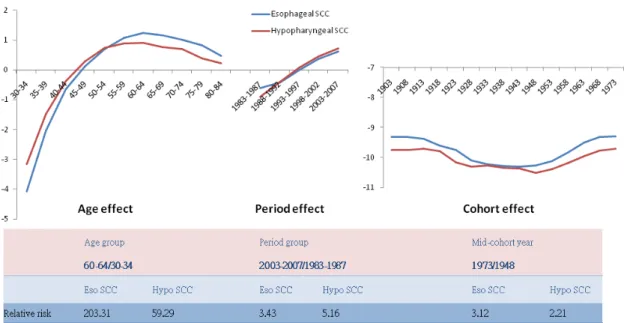
第二節 年齡-年代-世代模型分析 2.1 自我廻歸年齡-年代-世代模型
以自我廻歸年齡-年代-世代模型來分析,縱軸同樣以對數數值呈現,而橫軸則
分別以年齡群、年代組、世代組分別呈現出各自的效應。同時比較男性下咽鱗狀 細胞癌和男性食道鱗狀細胞癌,可以看到兩者世代效應皆呈現先降後升的變化,
從中世代(mid-cohort) 1908 年開始,世代效應即開始減弱。一直到中世代 1948 年,
世代效應才開始增強,直到最後的中世代 1973 年。接著比較年代效應,兩者幾乎
是呈現重疊的狀態,從 1983-1987 年代組開始上升一直到 2003-2007 年代組。最後,
看到兩者年齡效應也是相近似,從 30-34 歲年齡群開始效應明顯增強一直到 60-64 歲年齡群,之後年齡效應緩慢減弱到最後 80-84 歲年齡群 (Fig. 12, table 9)。從相 對危險(relative risk)來看,將三個效應分別取效應最強群組除以效應最弱群組,可 以得到,男性下咽鱗狀細胞癌和男性食道鱗狀細胞癌的年齡效應,60-64 歲年齡群 比 30-34 歲年齡群的相對危險分別為 59 倍和 203 倍;年代效應,1983-1987 年代組 比 2003-2007 年代組的相對危險分別為 5.2 倍和 3.4 倍;世代效應,中世代 1973 年比中世代 1948 年的相對危險分別為 2.2 倍和 3.1 倍 (Fig. 12)
2.2 年齡、年代及世代效應強弱比較
接著分別對單因子、雙因子及三因子模型作波以松廻歸分析。得到的偏差量 (deviance)越小表示模型較佳。可以看到男性下咽鱗狀細胞癌和男性食道鱗狀細胞 癌的三因子模型偏差量都是最小,分別為 24.37 和 52.37,因此模型最佳。以三因 子模型的偏差值當參考值作進一步的概似比檢定,得到雙因子模型和三因子模型 偏差值差異和自由度差異。偏差值差異越大代表三個因子中,雙因子模型所缺少 的因子效應最強。可以看到男性下咽鱗狀細胞癌和男性食道鱗狀細胞癌都是以年 齡效應最強,年代-世代模型的概似比統計量 (likelihood ratio statics)分別為 1119.90 和 3210.96。其次是世代效應,年齡-年代模型的概似比統計量分別為 149.47 和 601.60。最弱則為年代效應,年齡-世代模型的概似比統計量分別為 28.04 和 30.74 (table 10)。
2.3 敏感度分析(sensitivity analysis)
由於下咽與食道在解剖學上是相互連接,上段食道的腫瘤有可能和下咽腫瘤
是相連的,而造成歸類上的爭議。為了解決這樣的疑慮,本研究將食道鱗狀細胞 癌的國際疾病分類編碼 ICD-9 限制在中段食道和下段食道,也就是編碼 150.1, 150.2, 150.5, 150.6,與下咽鱗狀細胞癌作完全的區隔。以這樣求得的男性中下食道鱗狀 細胞癌個數作年齡-年代-世代模型分析,再和男性下咽鱗狀細胞癌以年齡-年代-世 代模型分析作比較,即敏感度分析(sensitivity analysis)。得到男性中下食道鱗狀細 胞癌的世代效應也有先降後升的趨勢(最低點也在中世代 1943 年),曲線也更貼近 男性下咽鱗狀細胞癌的曲線。年代效應和年齡效應的趨勢和原來的分析比較,變 動不大(Fig. 13)。
第三節 下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率趨勢分析 3.1 同時性及異時性第二原發食道鱗狀細胞癌發生率趨勢
分析下咽鱗狀細胞癌得到第二原發食道鱗狀細胞癌的年齡標準化發生率趨 勢。以第二原發食道鱗狀細胞癌和下咽鱗狀細胞癌診斷差異日≧0 日為條件,得到 從西元 1987 年至 2007 年全部共 229 位(男性/女性=222/7),佔所有下咽鱗狀細胞癌 (7357 位)3.11%。其發生個數年齡分布情形以年齡組 45-49 歲及 50-54 歲最多 (Fig.14)。可以看到同樣是以男性為大宗。隨著年代或年代組增加,男性的年齡標 準化發生率有持續增加的趨勢(Fig. 15, 16)。
另外,分析下咽鱗狀細胞癌得到同時性(synchronous)第二原發食道鱗狀細胞癌 的年齡標準化發生率趨勢,以第二原發食道鱗狀細胞癌和下咽鱗狀細胞癌診斷差 異日 0-180 日為條件,得到共 126 位(男性/女性=120/6),佔所有下咽鱗狀細胞癌併 發第二原發食道鱗狀細胞癌 55%。以男性年齡標準化發生率分析,從西元 1989 年 開始有上升的趨勢,而在西元 2004 年後有更明顯上升趨勢(Fig. 17),若以年代組 分析,更可以看到在 2003-2007 年代組發生率變化的斜率高於前面的年代組(Fig.
18)。
分析下咽鱗狀細胞癌得到異時性(metachronous)第二原發食道鱗狀細胞癌的年 齡標準化發生率趨勢,以第二原發食道鱗狀細胞癌和下咽鱗狀細胞癌診斷差異日 大於 180 日為條件,可得到 103 位(男性/女性=102/1),佔所有下咽鱗狀細胞癌併發 第二原發食道鱗狀細胞癌 45%。同樣以男生年齡標準化發生率分析,可以發現從 西元 1987 年開始即有上升的趨勢,但在西元 2003 年後卻呈現下降趨勢(Fig. 19),
若以年代組分析,更可以看到在 2003-2007 年代組發生率有明顯下降的變化(Fig.
20)。
3.2 調整診斷差異日發生率趨勢變化
為了瞭解西元 2003 年後發生率下降可能開始在多少的診斷差異日,本研究嘗 試將兩者診斷差異日分別調整為大於 30 日、大於 14 日及大於 7 日。可以發現,
在第二原發食道鱗狀細胞癌和下咽鱗狀細胞癌診斷差異日大於 30 日時得到共 135 位(男性/女性=134/1),而診斷差異日大於 14 日時得到 157 位(男性/女性=155/2),
在此二個條件下以男性年齡標準化分析,同樣可以得到 2003-2007 年代組發生率有 下降的趨勢(Fig. 21-24),和診斷差異日大於 180 日時的趨勢類似。在第二原發食道 鱗狀細胞癌和下咽鱗狀細胞癌診斷差異日大於 7 日時,得到 171 位(男性/女性
=168/3),以男性年齡標準化發生率分析卻發現 2003-2007 年代組發生率和 1988-2002 年代組發生率呈現持平的現象(Fig. 25, 26)。
第五章 討論
第一節 下咽及食道鱗狀細胞癌在台灣的特殊性
以全人口為基礎的癌症登記資料庫進行台灣下咽癌及食道癌分析,得到的組 織學型態大部分還是以鱗狀細胞癌為主,分別佔約九成及八成左右,和過去文獻 報告結果一致3, 6。在 2009 年 Hongo M.等人的報告5中指出,食道腺癌佔食道癌比 例較高的國家以西方國家為主,如英國、澳洲及美國等。食道癌以鱗狀細胞癌為 大宗的國家,尤其是在東亞國家如台灣、韓國及日本等,這些地區的食道鱗狀細 胞癌發生率大多是持平或呈下降趨勢。台灣的食道癌以鱗狀細胞癌為主,發生率 趨勢卻仍持續上升,確實有其獨特性。以國際癌症研究署(IARC) 西元 2008 年的 資料,一般食道癌男性約為女性的二至四倍35。而在台灣下咽癌和食道癌的發生 率,男性遠高於女性。以本研究的分析,西元 2007 年食道鱗狀細胞癌發生率男性 約為女性的 14 倍,遠高於其他國家。Lu CL 等人6曾探討食道鱗狀細胞癌在台灣(尤 其是男性)有高發生率及發生率持續上升的可能危險因子。包括抽菸及喝酒的年消 耗量隨著台灣經濟發展及工業化,有逐漸增加的趨勢。另外,台灣有特殊的檳榔 文化而檳榔消耗量也是逐年升高。這些危險因子彼此之間有協同效應(synergic effect),加上男性嚼檳榔與抽菸的盛行率又遠高過於女性,進而造成台灣食道鱗狀 細胞癌在台灣男性發生率高且持續上升。反觀亞洲其他地區華人,新加坡和香港 的食道鱗狀上皮細胞癌發生率趨勢都是呈現下降趨勢。三個地區的華人生活習慣 不盡相同,而唯獨台灣有嚼檳榔的習慣。由此看來,雖然在文獻回顧中,台灣的 病例對照研究顯示,菸、酒及檳榔對於得到咽癌及食道鱗狀細胞癌風險的比較,
檳榔不是其中最重要的危險因子,但檳榔卻可能扮演了重要的角色。
第二節 年齡、年代及世代效應探討
2.1 年齡效應
由自我廻歸的年齡-年代-世代模型得到的年齡效應,下咽鱗狀細胞癌和食道鱗 狀細胞癌都是由最年輕的年齡群開始增強,一直到 60-64 歲年齡群,才開始些許下 降。這樣的趨勢顯示出,雖然年紀越大的年齡群,這樣的生理情況下發生下咽鱗 狀細胞癌和食道鱗狀細胞癌的可能性越大,但因為多數會發病的人在 65 歲以前就 已經發病,造成 65 歲以後的年齡效應反而有些降低。另外,年齡效應相對危險的 分析顯示食道鱗狀細胞癌高於下咽鱗狀細胞癌,可以解釋在共同的危險因子下,
食道鱗狀細胞癌平均年齡及中位數年齡皆高於下咽鱗狀細胞癌。而男性下咽鱗狀 細胞癌的平均年齡及中位數年齡有明顯下降的趨勢,男食道鱗狀細胞癌卻是持 平。這樣的現象,和文獻回顧中各國男性咽癌和食道癌的年齡別發生率的曲線變 化,食道癌相較於咽癌的曲線在年齡較高後發生率才趨緩的情形相近似。
2.2 年代效應
年代效應在下咽鱗狀細胞癌和食道鱗狀細胞癌則都是呈現持續增加的趨勢。
這樣上升趨勢的原因,可能受到診斷技術的進步,包括內視鏡系統進步及窄頻影 像系統增加早期癌症診斷的影響36。另外,台灣癌症登記資料庫的日益成熟,資料 庫回報準確率增加,也是可能的影響因素之一。從台灣癌症登記資料申報品質指 標(Table2_2)可以看出,西元 1985-1989 年到西元 2000-2006 的僅有死亡診斷的個 案百分比(DCO%),每個年代組間都有顯著進步。而西元 1985-1989 年和西元 1990-1994 年兩個年代組的死亡率和發生率比(M/I ratio)有最明顯的改善,從 88.6%
降為 69.4%。在男性食道鱗狀細胞癌的年齡標準化發生率趨勢可以看到西元 1988
年以前有稍微下降的趨勢,這樣的現象可能是癌症登記資料的年代效應造成(完整 性較低)。另外,雖然抽菸、喝酒及嚼檳榔的危險因子大部份歸類於世代效應,但 若是當年代普遍的風氣盛行,這樣的危險因子也有可能影響到部分的年代效應。
這些種種的因素,總合起來造成年代效應的持續增加。
2.3 世代效應
由自我廻歸的年齡-年代-世代模型得到的世代效應可以看到下咽鱗狀細胞癌 和食道鱗狀細胞癌都有先降後升的趨勢。由開始分析的中世代 1908 年有下降的趨 勢一直到中世代 1948 年,而後開始上升直到最後的中世代 1973 年。由於生活方 式或飲食方式等長期的習慣大部分會歸類於世代效應。本研究認為抽菸、喝酒及 嚼檳榔等生活習慣是同時影響下咽鱗狀細胞癌和食道鱗狀細胞癌世代效應趨勢的 主要因素。回顧台灣的時代背景,西元 1895 年至西元 1945 年台灣是當時日本帝 國主義的殖民地,為日據時期。這個時期日本人禁止在台灣種植及嚼食檳榔,一 直到台灣光復,才開始恢復檳榔種植。到 1960 年代初期以前,檳榔的經濟價值還 不算太高。而西元 1970 年至 1998 年可以說是檳榔產量及消耗量快速增加的時期,
1990 年時檳榔在台灣已經是僅次於稻米的商業作物。1998 年之後,由於政府的宣 導,檳榔的產量逐年下降,到西元 2006 年檳榔產量已較 1998 年的高點,降了 30%37。另外,台灣在光復前,個人的經濟能力普遍不佳,菸酒的消費能力也較低,
一直到光復後,進而到西元 1960 至 1970 年代,經濟起飛,菸酒的消費能力也跟 著增加。這些危險因子的時代背景,可以解釋先降後升的世代效應趨勢。下咽鱗 狀細胞癌和食道鱗狀細胞癌在中世代 1948 年後的世代效應開始明顯增高,剛好對 應到檳榔被禁止及恢復種植的時間。由此,可看出檳榔的角色在世代效應中更為 顯著。抽菸和喝酒是下咽鱗狀細胞癌和食道鱗狀細胞癌的危險因子,在世界各國
皆然。台灣卻是少數有嚼食檳榔習慣的國家之一。根據研究,在台灣有抽菸或喝 酒習慣的人,各有三成左右也有嚼檳榔的習慣19。檳榔所造成的影響,不只是獨立 因子,更和抽菸和喝酒有著協同效應18-19。以過去台灣的病例對照研究結果顯示,
檳榔不見得是下咽鱗狀細胞癌或食道鱗狀細胞癌最重要的危險因子,但檳榔所造 成的協同效應可能正是台灣的下咽癌和食道癌發生率在世界各國中皆名列前茅的 主要原因。
2.4 由年齡-年代-世代模型推論
下咽鱗狀細胞癌和食道鱗狀細胞癌以雙因子和三因子模型作概似比檢定,得 到的效應由強到弱依次為年齡效應、世代效應及年代效應。兩者的結果相同。從 這樣的結果我們可以推測,不管是下咽鱗狀細胞癌或食道鱗狀細胞癌,除了受到 不同年齡層生理狀況的影響,和世代效應有大部分關聯的危險因子,如抽菸、喝 酒及嚼檳榔等和生活方式、習慣有關的因素,是影響發生率的主要原因。在年齡- 年代-世代模型中,下咽鱗狀細胞癌和食道鱗狀細胞癌不僅在世代效應的趨勢相 同,年代效應幾乎是相互重疊,而年齡效應也有相同的趨勢。看到這樣的相似性,
本研究認為下咽鱗狀細胞癌和食道鱗狀細胞癌可能有著相同機轉的癌化過程。
第三節 下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌發生率探討
3.1 發生率上升趨勢之探討
已經有需多文獻報告探討下咽癌併發第二原發食道癌的高風險性27, 30, 32,
38-39。本研究將組織學型態特別只針對鱗狀細胞癌來進行下咽鱗狀細胞癌併發第二
原發食道鱗狀細胞癌的年齡標準化發生率趨勢分析。將所有的下咽鱗狀細胞癌併
發第二原發食道鱗狀細胞癌分析整體的發生率(診斷差異日大於等於零天),從西元 1987 年開始有個案的產生,發生率隨時間有逐漸上升的趨勢,一直到西元 2007 年。
這樣上升的趨勢,可能是受到下咽鱗狀細胞癌和食道鱗狀細胞癌兩者的發生率都 在上升的影響。另外,對於下咽鱗狀細胞癌早期發現及治療結果的改善,病患存 活率提高,使得發現第二原發食道鱗狀細胞癌的機會也增加了;加上癌症登記資 料從西元 1985-1989 年到西元 2000-2006 的僅有死亡診斷的個案百分比(DCO%),
每個年代間都有持續進步,這些年代效應都是造成這樣上升趨勢的原因之一。而 西元 1987 年以前可能不是真的沒有個案發生,也許只是這些個案沒有登錄到癌症 登記資料庫中。
3.2 同時性和異時性第二原發食道鱗狀細胞癌發生率趨勢相反之探討
在下咽鱗狀細胞癌併發同時性和異時性第二原發食道鱗狀細胞癌年齡標準化 發生率的分析中,本研究發現了比較有趣的趨勢變化。在西元 2003 年至 2007 年 間,同時性和異時性第二原發食道鱗狀細胞癌發生率的趨勢呈現相反的變化。同 時性第二原發食道鱗狀細胞癌發生率上升趨勢變得更快,而異時性第二原發食道 鱗狀細胞癌發生率卻有下降的趨勢。這意謂下咽鱗狀細胞癌併發第二原發食道鱗 狀細胞癌發生率隨著年代增加還是呈現上升的情形,只是在西元 2003 年至 2007 年期間,許多第二原發食道鱗狀細胞癌被診斷出的時間提早了,導致異時性第二 原發食道鱗狀細胞癌的減少。如果將異時性第二原發食道鱗狀細胞癌診斷差異日 由大於 180 日減少到大於 30 日或大於 14 日,仍然可以發現到在西元 2003 年至 2007 年期間發生率有下降的情形,顯示許多第二原發食道鱗狀細胞癌診斷的時間已經 提早到 30 日內甚至兩星期內。
這樣的現象,主要原因可能和近十年來,許多下咽癌併發第二原發食道癌高
風險性的相關文獻報告增加,使得臨床醫師對於第二原發食道癌的警覺性提高,
在診斷下咽鱗狀細胞癌的同時,會及早進行食道的檢查,使得診斷第二原發食道 鱗狀細胞癌的時間提早。近年來由於內視鏡系統的進步,電子式內視鏡解析度及 放大倍率增加,加上較早的 Lugol 染色內視鏡術、近幾年來數位濾光技術,如窄頻 影像(Narrow band imaging, NBI)、影像後製技術,如 i-scan, Fuji intelligent chromo endoscopy (FICE)、及最近還在發展的自體螢光影像技術(autofluorescence imaging, AFI )、共軛焦雷射內視鏡技術(confocal laser endomicroscopy)等40,也可以使食道 癌在早期獲得診斷36, 41。
依據此研究,在西元 2003 年至 2007 年這段期間下咽鱗狀細胞癌的病人中,
許多第二原發食道鱗狀細胞癌診斷的時間提早了,預期這期間第二原發食道鱗狀 細胞癌初期的比例應該會比西元 2003 年前的時期提高。可惜,台灣癌症登記資料 庫有癌症分期資料的長表僅收錄西元 2002 年後新發個案,而 2004 年後的申報醫 院完整性較佳16。未來研究方向,可以比較西元 2004 年後每年發生第二原發食道 鱗狀細胞癌各個癌症分期的個案數比例,來看早期的第二原發食道鱗狀細胞癌比 例是否有增加的情形。另外,可以比較不同時期或年代的存活率,是否有因為較 早期診斷第二原發食道鱗狀細胞癌而有影響。
第四節 與其他研究的比較
4.1 年齡-年代-世代模型比較
Hsu, C.等人13曾在西元 2006 年利用年齡-年代-世代模型來闡述台灣鼻咽癌和 口腔及咽癌兩者發生率趨勢的不同。由西元 1981 年到 2000 年台灣癌症登記資料 分別取得鼻咽癌(ICD-:147)和口腔及咽癌(ICD-9:140-149,排除 142,147)的個案,以
可估計函數法(estimable function approach)來進行年齡-年代-世代模型分析。在口腔 及咽癌的分析部分,同樣得到世代效應大於年代效應的結果。口腔及咽癌的世代 效應部分,男性口腔及咽癌的世代效應從中世代 1905 年持續上升到最後的中世代 1975 年。以中世代 1935 年為參考值,得到中世代 1975 年的相對危險(relative risk) 為 45.67 倍。下咽癌屬於口腔及咽癌的一部分,有共同的危險因子,包含抽菸、喝 酒、嚼檳榔等生活習慣。本研究以男性下咽鱗狀細胞癌,用與上述不同的自我廻 歸方法進行年齡-年代-世代模型分析,得到的世代效應卻是一個先降後升的趨勢,
而中世代 1973 年比中世代 1948 年得到的相對危險為 2.21 倍。年齡-年代-世代模型 因為共線性的問題,有學者提出不同的解決方式,也各有優缺點。以這兩個世代 效應的結果看來,本研究的世代效應相對危險倍數看起來較符合生物合理性,而 在趨勢上更能符合過去台灣的時代背景的變化。
4.2 下咽癌併發第二原發食道癌的排除條件
過去文獻以全人口為基礎作頭頸部癌症發生第二原發癌的研究,多數會在排 除條件裡加入第二原發癌發生在第一原發癌診斷後一個月內的條件,包括以台灣 癌症登記資料庫進行關於頭頸部癌症發生第二原發食道癌的研究32, 39。認為兩個癌 症診斷日相差一個月內可能有以下情況: (1) 兩個癌症同時發生(2)第一原發癌雖是 先被診斷但可能比第二發癌較晚發生(3)第一原發癌的診斷錯誤而被改成第二個原 發癌的診斷,因此加以排除。這樣的作法,可以排除一些不確定資料,但同時也 排除了部分同時性(synchronous)的第二原發癌。以本研究看來,在西元 2003 年到 2007 年期間不僅下咽鱗狀細胞癌併發同時性第二原發食道鱗狀細胞癌增加,下咽 鱗狀細胞癌併發診斷差異日在 30 天內的第二原發食道鱗狀細胞癌也明顯增加。在 這個期間,如果依照上述的排除條件,和不排除此條件的結果比較,將有相反的
發生率趨勢。建議未來此類研究應該考慮到臨床診斷警覺性提高及診斷技術提 升,使得早期診斷第二原發食道癌的比例增加,而捨棄此排除條件。
第五節 研究限制
使用台灣癌症登記資料庫為次級資料庫。所登錄的資料,僅包含台灣 50 床以 上醫院的資料,無法得到真正所有的資料。另外,申報資料也可能有漏登或誤登 的情形。再者,癌症登記人員的素質也有關聯,申報資料的品質也可能影響研究 結果。此研究得到的登記資料的完整性逐年進步,在西元 2000 年後僅有死亡診斷 的個案百分比(DCO%)皆小於 5%。加上 2002 年後,比對的資料檔加入全民健保重 大傷病檔中癌症個案,資料完整性更有明顯提升。
我們以年齡-年代-世代模型來分析下咽鱗狀細胞癌和食道鱗狀細胞癌,僅能夠 提供對這些病因的線索和假說,用流行病學的觀點,嘗試以時代背景、生活習慣 和整體消耗量的情形對發生率的趨勢作解釋。這樣的資料當然無法應用到個人層 面。但在個人資料取得困難或無法取得的情況下,這樣的方法提供我們可以進一 步了解這兩個疾病關係的方式。
關於下咽鱗狀細胞癌併發第二原發食道鱗狀細胞癌,這樣的次級資料同樣無 法給我們兩者確實相關位置的資訊。以第二原發癌的定義,兩個癌症必須相隔至 少 2 公分以上。兩者由於解剖結構相連,下咽鱗狀細胞癌和上段食道鱗狀細胞癌 可能也可能相連,而實際上為同一癌症。同樣的問題也可能發生在第二原發癌或 癌症復發的情形下,而有所混淆。不過,臨床上這樣的情形並不常見,本研究認 為這樣的情況應該只是少數個案,不致影響整個發生率趨勢的結果。