1
第一章 緒論
根據中央健保局資料顯示,國人2009年重大傷病住院醫療費用申報情況,
因呼吸衰竭需長期使用呼吸器患者位居健保支出之第二位,僅次於癌症。呼吸指 的是將空氣中的氧氣帶入需氧的細胞內,並移除代謝所產生的二氧化碳,如上述 動作不完全不能進行有效的氣體交換,引起血液氣體的變化,導致動脈血氧分壓 降低,伴有或不伴有動脈血二氧化碳分壓升高,從而引起一系列病理生理改變的 臨床綜合症狀,稱為呼吸衰竭(respiratory failure)。近年來,台灣地區醫療院所,
針對呼吸治療照護病患其病床數及住院人次做統計,有逐年增加之現象。此類病 患常因嚴重營養不良,而增加死亡機率。突顯出台灣長期使用呼吸器病患醫療議 題的重要性。其中有許多人是在居家的情境,這些個案的營養狀況和問題也值得 關注,和醫院病患相較之下,居家呼吸器依賴患者的營養狀況比較嚴重,更需要 適當的營養評估和介入,綜整過去研究優缺點,本研究採用迷你營養評估量表簡 單版、主觀性營養評估量表兩者作為營養評估工具。探討這些病患的營養狀況和 相關因子,做為臨床實務的參考。
本章分為兩節,第一節探討本研究的背景、第二節則敘述本研究的動機、第 三節則敘述本研究的目的。
2
第一節 研究背景
自從中央健康保險局在2000年5月實施「呼吸器依賴患者整合性照護系統 (Integrated Delivery System, IDS)試辦計畫以來,至今已十年,剛實施時的確有達 成加護病房佔床率成長減緩之目的,但是呼吸照護病房卻如雨後春筍般的到處林 立,其品質良莠不齊,實際上也發現部分醫院不當收治病患浪費醫療資源。這種 由急性照護延伸至慢性照護的連續式的照護系統,涵蓋加護病房(ICU)、呼吸照 護中心(RCC)、呼吸照護病房(RCW)及居家照護(home care)等四個階段,全皆納 入健保支付制度的範圍。依據全民健康保險統計資料顯示,因呼吸衰竭需長期呼 吸器使用的重大傷病患者之實際有效領證數,截至2008年10月底已達12萬七千多 人(中央健保局,2008),給付費用額度已超過洗腎病患,目前已接近330億之規 模,現高居第一位。另外,根據中央健保局2009年度重大傷病住院醫療費用申報,
因呼吸衰竭需長期使用呼吸器者高達759,119點,其健保核付點數為142億點,僅 次於癌病281億點,約佔健保總點數的20.7%(中央健保局,2009),這些數據顯示 台灣長期使用呼吸器的病患造成醫療資源分配失衡,影響醫療生態的正常發展,
對整個醫療體系和健保系統來說都是沉重的負擔。因此,實質上突顯出長期使用 呼吸器醫療議題的重要性。
慢性重症(chronically severe illness)的病患普遍存在著營養不良的問題,而呼 吸衰竭的病患更是如此。呼吸衰竭的病患乃因長期臥病和呼吸耗能增加、廢用性 萎縮、衰退老化加速進行…等因素,造成營養不良的比例更是偏高。出院的呼吸
3
衰竭病患有25%發生營養不良的情形,而住院的呼吸衰竭病患也有約50%的病患 營養不良,重症的呼吸衰竭病患更是高達60%(Braga et al., 2006)。
營養不良是加重病患呼吸器官衰竭的原因之一,並且會降低呼吸器官肌肉的 強度及耐力,繼而降低咳嗽反射的能力,使得肺部功能受損、氣體交換能力下降、
缺氧及降低肺部的防禦系統,進而延長呼吸器的使用時間(Gosker et al., 2000 ; Umali et al., 2006),導致增加住院的機會。但過度餵食(overfeeding)會產生氮血 症、高張性脫水、代謝性酸中毒及二氧化碳的產生增加,使身體必需增加換氣的 量以維持動脈血液氣體的恆定,同樣也會延長呼吸器的使用(Klein, 1998; Planas et al., 2005)。因此,提供適時且適當的營養支持可以促進良性循環,減少合併症 的發生,並且降低感染率、死亡率、縮短住院天數、提高生活品質(Johansen, 2003),且又可降低健保的支出。
營養評估是營養照護過程(Nutrition Care Process, NCP)的首要步驟(Lacey &
Pritchett, 2003)。營養評估的程序可經由良好設計、使用快速、需耗損資源少和
簡單的評量工具來進行。營養評估的量表和內容,必須針對潛在高危險對象的特 性來設計,因此,臨床上發展出許多營養評估的工具,其對象有針對醫院的病患、
社區、長期照護機構的住民、癌病或透析的病患。但是,對於具有高比例營養不 良特性的呼吸器依賴病患卻無發展專一且適當的營養評估工具。因此,找出適當 且有效的營養評估工具,對於提升呼吸器依賴病患的營養照護品質是非常重要 的。
一個有效好用的營養評估工具必須符合簡單、容易執行、有效率、內容具有 高的信度、效度及敏感性等特性(Arrowsmith, 1999; Jones, 2002),才能藉此瞭解 評估對象的營養狀況。過去二十年雖有發展出ㄧ些既成套裝的營養評估及篩檢的
4
工具,例如: 「主動營養篩檢量表(Determine Your Nutritional Health; NSI checklist)」、簡版迷你營養評估量表MNA-SF(Mini Nutritional Assessment-Short Form)、營養危險因子篩檢方法(Nutritional Risk Screening, NRS-2002)、營養不 良篩檢方法(Malnutrition Universal Screening Tool,MUST);但是前兩者發展之 目的,是適用在評估社區或門診的老年族群,而NRS-2002和MUST是較適用於 醫院的成人病患,而不是針對老年族群所發展的(比利時國家健康計畫,2008)。
在許多的營養評估量表中,主觀性整體評估(Subjective Global Assessment, SGA) 已被廣泛使用在老年住院病患中(Margareta et al., 2002)和長期照護機構的住民 (比利時國家健康計畫,2008; Sacks et al., 2000),具有良好的敏感性及特異性,
但執行者需接受專業訓練,且需耗時5-10分鐘(凃、李、李、田,2007)。Margareta 等人的研究指出MNA和SGA皆可有效預測住院老年病患三年後的死亡率 (Margareta et al., 2002)。基於此,研究者欲選用MNA和SGA和嘗試作為本研究 的研究工具,並探討居家呼吸器依賴病患營養狀況與其相關因子間關係為何,以 提議作為輔助居家營養評估之應用。
5
第二節 研究動機
回顧目前國內營養照護的相關研究中,多半還是以醫院為主,對於長期照護 的相關研究,隨著台灣老年人口比例逐年增加,才逐漸對其議題加以重視,但是 還是圍繞護理之家(蔡、張、郭,2005)或一般安養護機構(邱等,2005)、社區(戰 等,2002;李、林,2005;劉,2008)的老年族群為主,具體針對呼吸器依賴這種 特殊族群的營養照護的相關研究,還是相當缺乏。從急性轉到慢性照護體系,在 臨床實務中發現,相較於急性醫療系統,長期照護病患的營養照護議題,隨著病 患存活時間延長,其角色更為突顯。許多文獻都已證實長期照護機構住民營養不 良與再住院、住院天數增加、傷口癒合不易或感染、醫療費用和死亡率有密切的 關係(邱等,2005;Pablo et al., 2003),可見適當的營養照護是長期照護過程中最 重要的元素之ㄧ。
呼吸器依賴之照護也是長期照護體系中的一部分,其主要照護的目的,包括:
延長生命、改善生活品質、降低死亡率、維持或促進身體和生理功能,且可降低 醫療費用的支出(O'Donohue et al., 1986),這些都可藉由營養照護的介入來達到其 目的。營養照護首重評估,營養評估除能早期發現個案營養不良的危險因子、確 認問題,並找出適當的解決方法之外,亦可避免嚴重及複雜的損傷發生(Wilson,
6
1996)。正確的營養評估,不但可以改善住民的營養狀況,更有助於醫療花費的 降低,進而提升生活品質(Perry & McLaren, 2004; Trejo et al., 2004)。
台灣老年人口和慢性病的罹患率持續增加,未來依賴呼吸器之病患將會大幅 提升,對於此類病患的營養照護是非常重要,且值得我們密切關切的議題。國民 健康局於2008年研究指出呼吸照護病房床位10年增加4倍,長期使用呼吸器的病 患一年內增加2.4倍達2萬1千多人,其中七~八成意識不清,更有近4 成是超過 80歲的老老族;如可經由本研究瞭解此類病患營養狀況與影響營養照護的相關因 子,未來能早期發現病患營養不良的問題,給予正確的營養照護介入,減少醫療 成本的浪費,進而提升整體醫療照護品質。
7
第三節 研究目的
本研究是以MNA-SF、SGA兩種量表對呼吸器依賴病患進行評估,除了探 討其評估結果與生化營養指標、體質人類學、體重變化之間相關性和討論其組間 差異性之外,並相關因子對於長期使用呼吸器病患的影響。
基於上述的研究背景及重要性,本研究提出下列研究目的:
(1)探討居家呼吸器依賴患者之營養評估的現況
(2)瞭解影響居家呼吸器依賴患者營養狀況的相關因子
8
第二章 文獻探討
本章針對相關文獻整理討論,第一節為現階段呼吸器依賴患者的照護模式;
第二節則居家照護服務與居家營養照護簡介;第三節瞭解營養的意涵與評估;第 四節則回顧居家呼吸器依賴患者營養現況的相關因素。
第一節 現階段呼吸器依賴患者的照護模式
根據中央健保局統計(2006),國內的呼吸器依賴患者,從1997年約8,974人,
2001年的18,855人,增至2005年的31,103個病患,從2001年至2005年短短 五年內,總醫療費用增加近一倍,從146億餘元成長到273億餘元,平均每人住 院天數為130天,一年裡有四個月的時間住在醫院,平均每次住院費用為約88 萬元。因為此問題不容忽視,故健保局提供照護模式是從美國延伸至台灣,健保 局打破長期以來醫界相互競爭的局面,藉著醫院間的資源整合來提供連續完整的 照護,落實醫療系統的轉診制度。另一方面希望能在品質不變下,以降低成本的 支出,讓民眾、醫師、醫院及政府都能接受,達到四贏的成效。故推行整合式醫 療照護方式及給付,亦有依治療時程漸次折轉(step down)與避免醫院互轉等防止 醫療浪費的給付措施。以下逐一說明呼吸器依賴成因、使用呼吸器的目的及病患 照護模式。
一、呼吸器依賴患者成因 :
呼吸是在通氣過程、氣體交換及輸送、血流灌注及神經控制的四個步驟中決
9
定著生命的存亡。當多種疾病狀況引起某一個環節產生了問題,將導致身體發生 嚴重的缺氧及二氧化碳滯留,進而產生一連串的病理生理變化的綜合症狀徵候,
即稱之呼吸不全甚至呼吸衰竭。因此,在病患因為嚴重的氣體交換障礙而身體無 法代償的狀況下,為了維持生命,必須建立人工呼吸道,並且配合呼吸器的使用,
以完成通氣、氣體交換與輸送、血流灌注及神經控制之呼吸過程,即呼吸器依賴
(盧,1995)。造成長期使用呼吸器的最大原因為神經肌肉病變、慢性胸腔疾病 及感染失控(李、陳、林,2003)。
根據美國健康照護財政局 (Health Care Financing Administration )對長期使 呼吸器病人的定義:每天至少使用6小時且使用天數21天以上(陳、謝,2002)。
呼吸器依賴患者病情由急性、亞急性到慢性等階段的呼吸衰竭,無法自行呼吸,
而須依靠呼吸器協助呼吸,在醫學進步的現在來說,這類的呼吸器依賴患者暴增 也相對的增加長期照護的需求(郭、吳、楊, 2005)。
因醫療品質不斷提升,平均壽命延長,需要長期照護的患者也隨之不斷的增 加中,其中不乏呼吸器長期依賴患者,2004年北歐國家調查每十萬人口有20-30 位長期呼吸器依賴患者(Ambrosion & Clini, 2004),而國內學者指出臺灣2003 年至少每十萬人口有20位長期呼吸器依賴患者,2004年增加至26位,而呼吸 器使用滿21天的病患有急遽成長趨勢(郭、吳、楊, 2005)。有些學者則定義 連續使用呼吸器超過30天為「長期使用呼吸器病人」(王、2004;江、蔡、謝,
1993;李、陳、林,2003;Kleinhenz & Lewis,2000;Stuart &Weinrich,2004)。
當連續使用呼吸器超過30天,經過適當治療,其臨床狀況及生理徵象穩定,經 判斷不易脫離呼吸器者,則定義為「長期使用呼吸器病人」。呼吸器依賴患者在 臨床上使用呼吸器大致分為兩類:(一)完全無法呼吸,須以呼吸器維持及延續生 命;(二)可以暫時脫離呼吸器,但仍須以呼吸器達到輔助性治療,以改善生活品 質(王、2004)。
二、呼吸器依賴患者臨床上使用呼吸器的目的如下:
10
(一 )生理上的目的:
支持肺氣體交換
藉減輕呼吸肌肉負擔而降低呼吸功率
(二)臨床上的目的:
1、矯正低血氧症
2、矯正急性呼吸性酸血症 3、緩解呼吸窘迫
4、避免或矯正肺塌陷 5、矯正通氣肌肉疲乏
6、允許使用鎮定劑或肌肉鬆弛劑
基於以上目的,使用呼吸器最主要的適應症就是急性呼吸衰竭,而急性呼吸 衰竭的臨床表現,可以是無法獲得足夠動脈氧氣濃度或維持足夠的肺泡換氣量或 兩者皆有。
(三)使用呼吸器的臨床認定條件應為如下:
1、呼吸停止。
2、急性通氣衰竭(PaCO2上升,且大於55mmHg, 伴隨酸血症,pH<7.20)。
3、即將急性通氣衰竭:如每分鐘呼吸次數>35次、自發性通氣量太小、呼
吸驅動力不穩定、呼吸肌收縮力或耐力不足等。
4、嚴重低血氧症。引自「需長期使用呼吸器病人手冊」(2006)。
三、 簡介呼吸器依賴患者整合性照護系統
國內因呼吸衰竭需長期使用呼吸器者而領有重大傷病卡的病患,健保局重大 傷病範圍給付此疾病,ICD-9-CM碼則為「518.81」。截至2004年底已達10,551
11
人,其所使用之醫療費用高達153億餘元,佔健保總醫療費用的2.6%,在健保 費開源不易之情形下,為促使醫療資源有效應用,支付制度改革是勢在必行。
重症醫學進步及科技儀器設備的先進,醫療品質精進,壽命延長,其中不乏
「因呼吸衰竭需長期使用呼吸器」的呼吸器依賴患者,造成需要長期使用呼吸器 患者持續增加,相對的增加長期照護的需求(Lundberg & Noll,1990)。美國約
3-12%的加護病床被長期使用呼吸器患者佔據,而國內醫學中心約有4-21%的呼
吸器患者長住,因此急性病房需求一床難求,1960年起美國政府和專家學者即 期望發展紓解財政危機的支付制度,改革健康照護提供的模式,發展整合照護系 統。美國有超過150萬的人口長期使用呼吸器(1998 ),長期呼吸器依賴患者之 照護及支付方式,以美國之照護及支付方式最為完整,美國以診斷關係群組(DRG) 與整合式醫療(IDS)方式給付,亦有依治療時程漸次下轉(step down)與避免醫院互 轉等防止醫療浪費的措施給付;在英國雖已開始留意這部分病人所造成的財務支 出龐大的持續性問題,但因公醫制的關係,僅有居家呼吸器治療有較完整規定,
其他急性醫院照護之時程與漸次性照護上,並無明確規定;在德國亦類似,由於 採醫療總額分配制度下給付,在長期呼吸器依賴患者之支付方式,還是如其他疾 病一樣,論日計酬,並未獨立成為給付單位;至於日本,由於長期呼吸器依賴患 者之照護可由健保、介護保險、老人保險協力照護,所以目前還是採論量計酬方 式給付。
呼吸器依賴患者整合前瞻性試辦計劃是一種健康照護組織的結合網絡,是在 論人計酬基礎下,對特定人群提供整體性的照護服務,可提供服務及協助安排持 續性照護服務,並對服務對象的健康狀況、治療結果、照護品質及成本效益的控 制負責。健保局希望以醫療團隊之整合介入,採連續性照護,漸進式的照護系統
(Step Down Care) ,建立跨醫院之呼吸器整合性照護系統,於2000年試辦「全民
健保呼吸器依賴患者整合照護」試辦計劃。涵蓋加護病房(ICU)、呼吸照護中心 (RCC)、呼吸照護病房(RCW)、居家照護(Home Care)等四個階段,都納入健保支
12
付制度的範圍內(健保局)。 2002年進一步推行病情穩定病人可以選擇在「呼吸 照護病房」或在家接受「呼吸器居家照護」。
由以上各國研究之比較可知,我國呼吸器依賴患者整合性照護系統參採美國 在IDS制度下,再加上DRG的給付分類,減低醫療院所承受的醫療風險,以期 提高長期呼吸器依賴患者之照護品質,並定期分析長期呼吸器依賴患者臨床的緊 急性(clinical acuity)和實際的成本,來確保照護機構有適當的給付,來提高照顧 品質節省醫療支出。
第二節 居家照護與居家營養照護之簡介
一、居家照護定義及優點
(一)定義:
1960年代以回歸社會為導向的“去機構化”(deinstitutionalization)興起,而轉 變以“社區或家庭”來照顧病人的慢性醫療為主,其中以居家照護(home care)被認 為不只是使患者獲得較人性的照顧,且可有效的減少住院所需的醫療費用。R ice(1996)指出病人及照顧者應被視為一整體單位,健康照護需求由病人及照顧者 決定,藉由居家護理服務,在健康需求與目標達成的落差中建立橋樑。Conley
及Burman(1997)指出居家護理人員在幫助照顧者發展正式及非正式支持脈絡
上,不僅要瞭解照顧者需要的服務及社區中有那些可用的資源,且須持續評估,
瞭解運用的情形,才有辦法扮演好這個重要的角色。
黃璉華(1989)表示居家照護(home care)屬於長期照護的一部份,Halamandaris 亦指出指出居家照護是長期照護的基礎,「去機構化」(deinstitutionalization)的 興起,轉變為以社區或家庭來照顧病人的慢性醫療為主。讓個案自己在居家的熟
13
悉環境之中,在人際關係與家人關係上,都能繼續維持及發展。居家照護就是在 自己家庭的環境中適當的運用相關科技輔具以及環境的改造,幫助個案在家庭中 繼續扮演其原來的角色。
居家照護屬於完善的健康照護體系中的一環,其基本精神在於期使病況漸趨 穩定的病患能提早出院返回家中,透過有組織及有系統的衛生機構,經由協調與 完善的後續醫療計畫,提供方便利用且適合病患及其家庭所需要的服務,並提升 其生活品質(章、李,1997)。
居家照護旨在提供出院病人或居住於社區中的重症病人,到其住所提供後 續醫服務,避免病患住進機構內造成對機構環境的適應困難,同時可避免資源浪 費。居家照護發展的目的在於使罹患不同疾病層級的病患皆能獲得最適切的醫療 照護服務,進而達到增進健康、維持健康、恢復健康及減少殘障的目標(章、李,
1997)。居家照護的服務模式,相關學者研究發現,居家照護相較於住院與護理 之家具有成本低、促進醫療體系連繫性、提昇整合度、較能提昇病人生活功能等 優點(杜、李,1980;余等,1992;周、葉、游,1999;Harrow,1995;Chen,Kane) 。 近年來美國健康照護財務管理局(HCFA)提供的Medicare美國老人醫療居家照 護的定義:為受照顧者在其所熟悉的居家環境中接受所需要的醫療照顧。國內給 付內容:居家健康照護對活動受限者,經醫師處方,在家中接受間歇的技術性護 理或復健服務,或給予居家使用的耐久性醫療輔具,如氣墊床、輸液幫浦、氧氣 設備、輪椅、牽引設備等 (吳,2006)和美國類似。
(二)居家照護優點:
最常被討論的即是經濟上的好處,在醫療保險給付方面可節省將近一半的住 院醫療費用,有系統的居家照護可縮短住院天數、增加病床利用率等(葉,2005)。 相較於住院與護理之家居家照護成本較低,且也能將原本片斷(fragmented)的 服務串連起來,提供病情穩定之病患出院後之連續性照護,提昇病人生活功能等
14
優點(黃,1989;杜、李,1990;Harrow, 1995;Chen, Kane&Finch, 2000)。 需要長期居家照護的患者不斷的增加,其中不乏呼吸器長期依賴患者 ( Maclntyre et al., 2005)。黃美娜(2005)現代醫療科技發達品質提升平均壽命延長 導致長期照護需求增加,故長期照護是目前政策所趨。
二、居家照護的服務型態:
居家照護屬於完善的健康照護體系中的一環,其基本精神在於使病況漸趨穩 定的病患能提早出院返家,再透過有組織及有系統的衛生機構,協調提供完善的 後續醫療計畫,以方便利用適合病患及其家庭所需要的服務,提升其生活品質,
居家照護發展的目的在於使罹患不同疾病層級的病患皆能獲得最適切的醫療照 護服務,進而達到增進健康、維持健康、恢復健康及減少殘障的目標(章、李,
1997;葉,2000;中華民國長期照護專業協會,2005)居家照護型態如下:
(一)以醫院為基礎的居家照護
由醫院內設立居家照護部門,提供醫院內住院病患出院後與門診病患的連續 性照護,由專任的居家護理師與支援的醫師,共同提供病患居家護理;同時結合 其他醫事人員參與居家照護服務(約佔5/10)。
(二)獨立型態的居家照護
由具有居家照護專業能力,同時具有獨立照護病人的醫事人員,且領有執照 的護理人員所組成的專業醫療服務團體所負責,接受醫院與診所所轉介之個案
(約佔2/10)。
15
(三)基層醫療保健單位所提供之居家照護
主要由衛生所、衛生室的醫療服務人員所組成,從事病患之居家照護服務(約 佔3/10)。
台灣自全民健保實施後,因保險醫療給付誘因,以及後續照顧體系不完整等 因素之影響,導致滯留醫院者占急性病患之37.3%~44.3%(邱,1996)。余玉眉
(1990)研究中發現,醫學中心、區域醫院、地區醫院之住院病人中,分別有5.6
%、5.0%、8.9%之住院病人有居家照護需求。1995年全民健保開辦時正式將居 家照護納入給付範圍,2002年起健保支付制度全面實施醫院個別總額,醫院的營 運策略及管理模式,也隨之調整以因應其所帶來的衝擊。縮短住院日數(average length of stay,ALOS)、降低成本、增加病床的周轉率(turnover rate),居家照 護成為醫院管理上的主要手段。依據全民健康保險統計,2006年衛生署統計年報 顯示,居家照護醫療利用、居家照護醫療費用、門診與住院醫療費用申報點數、
申報件數、平均每件申報點數皆呈現增加之趨勢。故就照護資源的配置
(allocation)及滿足身心功能障礙者留在家中照顧的需求而言,醫院並不是最合 適的長期照護機構(王、曾,2000)。因此希望醫院提供適當的監護及確實做好 出院準備服務,達成病患能接受居家照護的最終目的。美國居家照護有逐年增加 的趨勢,從1980~1990 年呼吸器依賴病患的人數,11,419 人中約20%為居家照 護。台灣截至2006年實際呼吸器依賴病患領證為9,582 人,其中在家接受居家照 護服務的約有一千多名。
三、居家營養照護服務
(一)營養治療的重要性
營養治療包括二部分:(1)營養狀況評估(2)治療-包括飲食治療、諮詢或
16
特別的營養補充。在今日的健康醫療環境中,要提供有成本效益的營養治療,最 重要的事首先確定哪些人有營養不良;而營養篩檢與營養評估是這整個確定過程 中的第一步。 營養照護(Medical Nutrition Therapy, MNT)是一個有組織且提供 特定的營養需要,營養照顧的過程組成:
(1) 評價營養狀況並且分析數據,以鑑定有關營養問題。
(2) 營養診斷。
(3) 計劃和營養介入需優先滿足營養需要。
(4) 評價營養照顧的結果。
(二)居家營養照護的發展
我國居家照護的發展起初為光復初期,由各地的衛生所提供家庭訪視。之後
民國六十年起由彰化基督教醫院等教會醫院提供出院病患的訪視,一直發展到全 民健保開辦,將居家護理納入給付已經民國84年了,而營養的居家訪視則在89 年陸續開辦居家營養師訓練後,才於90年開始有營養師到居家出訪的營養介入。
當然在85年之國科會計劃中,針對跨專業合作加入營養師於居家照顧,研究顯示 營養介入對於居家病人營養狀況的改善有其功效。(葉,1996)
為確保居家照護之專業照護品質,1995年,美國居家照護評鑑組織(JCAHO)
訂定:(1)居家照護中必須使用營養篩檢工具,儘早確認中、重度之危險因子
(nutritional risk),而能採取必要措施以避免發生合併症及其他營養不良而增加 之醫療費用;(2)居家照護機構應提出跨專業(interdisciplinary)營養照護計畫,
依據病人之危險因子及疾病狀況加強病患教育及治療。我國居家護理現階段亟需 建立臨床規範、監控品質及施行評鑑制度。藉由跨專業合作,希望達到維持病患 支持續性照護,加強社區、急性醫院、長期照護機構間連結;具有成本效益之醫 療服務模式;提昇病患照護與生活品質。
對於居家罹病長期需要照顧的患者,營養狀況不佳如蛋白質熱量營養不良會
17
導致感染率的增加、疾病的加重與死亡率的升高(Cederholm et al. 1995, Omran et al.2000, Rudman et al. 1987)。學者指出有50%以上的居家照護病患有營養不良的 狀況,而有半數的病患需要特殊飲食調配、營養教育及營養評估等照護服務
(Arensberg & Schiller 1996)。
居家式長期照護是指生病或是失能老人居住家中,依其所需要接受各種專業
人員的照護,包括護理、復建、社工諮詢、營養諮詢、在宅服務、呼吸治療師、
醫師、家事服務、及家人、親友的照護等。國內曾針對台中地區居家老人進行 調查(張 2001),結果發現:失能老人血清中白蛋白有偏低的趨勢,至於平均總 膽固醇濃度小於115 mg/dl ,顯示有營養不良的現象。而長期照護的大溫暖計畫 中,讓有營養需求的個案家庭,每年至多4次的營養師居家訪視;案家有國家的 補助6成,自己負擔4成的費用;透過營養師的介入使居家的個案的營養狀況改 善,達到花少錢卻是提高更高的經濟效益性。而近年來本國營養師公會更致力於 將該議題納入長照保險計畫,期望將之合法化;使營養師提供專業知識於居家照 護體系,以嘉惠本國更多需要這項專業服務的民眾。我國對居家照護慢性病個案 之營養狀況尚未有大規模之調查研究,僅有二個小型調查(李,1995;葉,1997 ), 其中,葉氏對南部某地區居家護理個案調查發現,以鼻胃管進食高達84.4%。而 居家照護個案初訪時,攝入熱量不足者達31.1%。中、重度營養不良血清白蛋白 小於2.9,男性佔 48%,女性佔 61%;此項發現與美國的居家護理個案所見類似
(Arensberg & Schiller, 1996 )。分析居家護理個案營養不良的原因有:病患的住 院日逐漸縮短,病患營養狀況之改善往往無法在住院期完成;住院期間照護僱請 看護比例高,家庭照護者未得到充分之營養教育指導;病患出院之居家照護轉 介,往往以疾病診斷、技術性護理項目為主,而出院病患之營養狀況及營養計劃 闕如!致使病患在居家無法獲得很好的持續照護。葉氏於民國85年收集台南地區 五家醫院附設居家護理部門,經由腸道支持營養個案之營養狀況。顯示血清白蛋 白小於2.9 g/dl者佔53.8%,表示約有一半以上的居家個案處於營養不良。國內曾 針對台中地區居家老人進成調查(張, 2001),結果發現失能老人血清白蛋白有偏
18
低的趨勢,而平均總膽固醇濃度小於150mg / dL,顯示此群體有營養不良的現 象。至於居家呼吸器依賴患者的營養相關研究則很少,本研究希望能瞭解目前第 四階段:居家照護(RHC)之營養狀況及相關因子間關係,瞭解現階段呼吸器依 賴患者營養狀況與營養需求,應是推行居家照護服務,及未來能制訂定居家營養 照護準則之首要工作。台灣老年人口和慢性病的罹患率持續增加,未來依賴呼吸 器之病患將會大幅提升,對於此類病患的營養照護是非常重要,且值得我們密切 關切的議題。如可經由本研究瞭解此類病患營養狀況與影響營養照護的相關因 子,未來能早期發現病患營養不良的問題,給予正確的營養照護介入,減少醫療 成本的浪費,進而提升整體醫療照護品質。
19
第三節 營養的意涵與評估
營養狀態可以反映一個人其生理對營養素需求量被達到的程度。為維持最佳 的營養狀態、營養素的攝取量與營養素的需求量應依照個人需求量而定,營養素 的攝取量依照食物實際的攝取量而定;其會受到很多的因素影響,例如經濟狀 況、飲食行為、情緒氣氛、文化影響、疾病狀態對食物的改變、能夠攝取與吸收 足夠營養素的能力等。對所有的人而言,營養狀態評估應該是預先且例行執行 的。然而,健康者與重症者的營養評估方式是不同的。可以經由一些基本的篩檢 資訊,確認出有營養危險的患者,這些資訊是患者在進入醫院或護理之家或回到 居家照護後,例行會獲得的資料。營養評估獲得的資料,將做為設計個別營養照 顧計畫(nutrition care plan),使用一個完整的營養評估,可以增加營養支持與營養 教育或營養諮詢的效果。營養篩檢與營養評估是醫學營養治療的一部份。營養治 療是使用特殊的營養介入來治療疾病或是傷害(Council on practice,1994)。
營養篩檢(nutritional screening)和營養評估(nutritional assessment)經常被交互 使用,然而篩檢被視為一個簡單的過程,主要目的是為了確認人們是否有營養不 良或正處於營養不良的高危險狀態下;而評估則為比篩選更為複雜的過程,必須 使用多種的測量方式以判斷人們的營養狀態(ASPEN Board of Directors, 2002)。換 言之,當病患在經過營養篩檢發現有營養不良的情形後,需轉介給合適的專業相 關人員接受進一步的營養評估。
營養評估(nutritional assessment)的歷史並不長久,可能是因為營養評估是醫 學上逐漸獨立出現的新名詞。過去沒有發達的檢驗技術、精準的測量儀器,亦無 營養專業人員發展出各種詢問、紀錄及分析技巧。有關於營養評估的發展,最早 於1940年生物電阻法(bioelectrical impedance analyzer, BIA)之測量原理的發表,
隨後至1970年開始進行較大規模的實驗,並慢慢發展自今。營養評估最常用的 方法包括: 體質人類學測量、營養生化指標、臨床表徵、飲食調查。不過營養評
20
估並沒有前後順序之分,同時,在許多環境當中可能不允許各種營養評估全數進 行,例如,在居家或機構時無法獲得生化指標,但其飲食狀態則相對穩定。相反 的,在重症急性醫院時,病患的飲食異於常時,且可能無法回答飲食的詢問,此 時可能就必須依賴生化指標進行評估(金等,2005) 。
一、營養不良的定義及盛行率
營養不良(malnutrition)是一種現象之總稱,包括長期的營養攝取不足
(undernutrition)、攝取量過高的營養過剩(overnutrition)、特殊營養素缺乏(specific nutrient deficiency)與攝取量不均衡(intake imbalance)等四部份(Keller, 1993)。根據 2005美國腸道靜脈營養學會的定義為營養不良是任何一種營養狀況失調的結 果,包括:營養素攝取的缺乏、營養素代謝受損或營養過剩(ASPEN, 2005) 。 對於老年人營養不良者,其主要特徵為體重過輕、血中血清白蛋白偏低,上臂肌 肉減少是典型的蛋白質-熱量營養不良(protein-calorie malnutrition)的表徵。而在不 同居住場所中的老年人營養不良也有不同的定義,依其定義如下(Reuben, 2008)。
在社區中的老年人營養不良的定義包括:
1. 非自主性的體重減輕(≧10磅/六個月或≧通常體重4%/一年) 2. 不正常的BMI(BMI>27, BMI<22 )
3. 低白蛋白血症Hypoalbuminemia (≤3.8 g/dL) 4. 低膽固醇血症Hypocholesterolemia (<160 mg/dL) 5. 缺乏某特定維生素或微量營養素(micronutrient)
在醫療院所急性老年病患營養不良的定義包括:
1. 飲食攝取量小於50%的估計需要卡路里攝取
21
2. 低白蛋白血症 (≤3.5g/dL) 3. 低膽固醇血症(<160 mg/dL)
在長期照護機構中的老年病患營養不良的定義包括:
1. 過去一個月體重減輕≥5%通常體重或過去半年≥10%通常體重 2. 正餐的飲食攝取量小於75%建議需求量
國外對於老年人營養不良盛行率的研究成果,發現門診老年病患或住在家中 的老人營養不良的盛行率約有4~10%,但是住院的老年病患營養不良的盛行率
就高達20~62%(比利時)及30~70% (法國),而機構中的老年住民營養不良的盛行
率也高達50~90%(比利時)及15~38%(法國) (比利時國家健康計畫,2008; French
National Authority for Health, 2007)。在國內的研究也有類似的發現,吳淑如(1999) 對護理之家住民進行營養評估,發現熱量攝取過多或不足者各佔17.4%;戰臨茜 等人(2002)的研究也發現台北縣市長期照護機構住民蛋白質-熱量營養不良的盛
行率為25%。
從本節文獻回顧可得知營養不良是老年族群普遍的問題,在進行營養照護之 前,必須先以一些簡單、快速的指標或工具,在最短時間內,找出營養不良的次 群或潛在危險群,而使用營養生化值來評估營養狀態,為相對較客觀及精準的方 法,其以血清白蛋白、總膽固醇、血色素受到老化影響最小,是被廣為接納的營 養指標(邱等人,2005),故本研究選用這兩種營養生化指標作為評估營養不良的 判定標準。故收集研究對象的年齡、身高、體重、BMI、體重變化%、攝食量佔 需求量%、疾病診斷及用藥等紀錄列為研究的健康背景基本資料輔助確認營養不 良的評估項目。
另外,正確預測使用呼吸器的呼吸衰竭患者之熱量需求,能減少餵食不足與 過量所引起的併發症發生率(Cheng et al., 2002),因此本研究比較了以
22
Ireton-Jones Energy公式和Harris-Benedict 公式所計算出的熱量需求量,推估 較適合長期使用呼吸器的病患的計算公式,以正確估算出每人所需熱量需求量。
二、營養不良的高風險群
使用呼吸器的重症病患,普遍存在著營養不良的問題,原因包括:發炎或慢 性感染造成能量消耗過多、生理壓力增加導致兒茶酚(Catechol)和皮質固醇 (Glucocorticoids)的濃度上升,導致身體代謝增加(Christman, Wheeler & Bernard, 1991)、食物攝取減少,再加上老化、藥物、經濟、多重疾病狀況的關係,使得 這類的病患常見有體重下降或肌肉組織耗損等營養不良的現象(Donna, 2004;
Ergun et al., 2003)。此外,使用呼吸器之重症病患常常出現格蘭氏陰性菌血症 (gram-negative bacteremia),使得血液中腫瘤壞死因子(tumor necrosis factor, TNF)、介白素-1 (interleukin-1, IL-1)的濃度上升(Christman et al., 1991)。這些媒介 物質的產生,會影響身體蛋白質的代謝、氮平衡,造成病患營養消耗。
營養不良與肺疾病之間,彼此具有互動的因果關係,肺功能不良很容易導致 營養狀況變差,而營養營養狀況變差又會使肺功能變的更差。主因是營養不良會 導致體蛋白分解來產生能量,造成呼吸肌肉收縮強度及持久力下降(Gosker, Wouters, van der Vusse, & Schols, 2000),尤其是對橫隔膜之影響會造成換氣作用 不完全,呼吸道及肺泡廓清細菌的能力下降,增加併發感染的機會。
從上述的文獻中可得知長期呼吸器依賴的病患,平均年齡可達60~70歲,多 半屬於年紀較大的族群,而呼吸器依賴的老年病患,不但伴隨者其他慢性疾病,
也是營養不良的高危險族群。營養不良的確會破壞肺部局部的防禦機制,導致呼 吸道疾病的罹患率、嚴重度和罹病時間延長(Edelman, Rulcer, Peavy, 1986)。許多 文獻已證實提供適時且適當的營養支持可以減少合併症的發生,並且降低感染率 及死亡率、縮短住院天數、提高生活品質(Johansen, 2003) 。近年來台灣呼吸器 依賴的發生率居高不下,其可能的原因與族群人口老化有密切的相關性,可預見
23
未來依賴呼吸器的人口也將會逐年增加。因此,在長期照護研究領域中居家呼吸 器依賴病患的營養照護是一個相當重要的議題。
三、營養評估工具
美國臨床營養學會(American Dietetic Association; ADA, 2004)定義營養評 估,是由有證照之臨床營養師執行,利用醫療、社交、營養學及藥物使用史,以 及身體檢查、體位測量、生化檢查資料來決定營養狀態的綜合過程。營養評估的 目的是期望藉由足夠的資訊來了解營養之相關問題,以進行一個持續且動態的追 蹤,了解病患之營養狀況;是營養照護過程的首要步驟(Karen & Ellen, 2003)。 營養評估的程序可經由良好設計、使用快速、耗損資源很少且簡單的評量工 具來進行,它需具有能確認營養問題的相關特性,來分辨是健康的個體或是疾病 的高危險群,並幫助個案經由評估或介入而獲得益處(Charney, 2005)。
目前臨床上發展出許多營養評估工具,而一個有效好用的工具必須符合簡 單、容易執行、有效率、有搭配的照護計畫;內容具有高的信度、效度及敏感性 等特性。因此美國和歐洲的營養學會專家們都致力於營養評估工具的開發,希望 能提供一個簡單的篩檢指引能符合以上所有的特性。本節就MNA、SGA其特性 及內容作簡單介紹及比較:
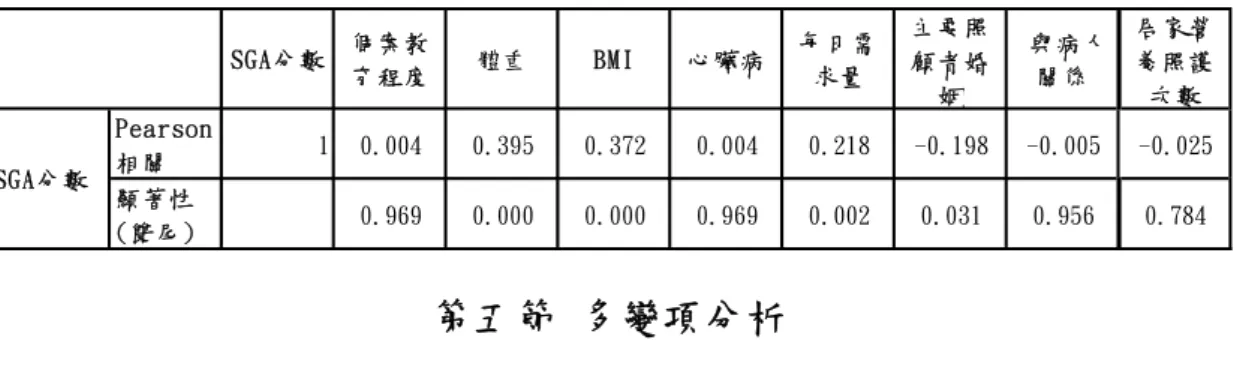
(一)主觀性整體評估(Subjective Global Assessment, SGA )
主觀性整體評估表是在1987年由Detsky等人發展出來的量表,內容包括「病 歷史」和「身體檢查」兩大部分來評估病患的營養狀況。「病歷史」內容包含:
最近6個月內體重變化、飲食攝取的改變、腸胃道功能的症狀(如:食慾改變)
以及活動力的改變、代謝壓力等五個項目。「身體檢查」部分包括:肌肉和脂肪消 瘦及耗損的情形,以及足部或四肢是否有水腫等兩個項目。兩大部分皆由臨床營
24
養師進行主觀性評判,將病患營養狀況作分類,評為A級者表示營養狀況良好,
B級者表示中度營養不良,C級者則表示具嚴重營養不良(Detsky, 1987)。此評估 方式雖是主觀性評估方式,卻可有效提供80%的確信度來確認個案營養不良的問 題(李、林,2005)。SGA已被廣泛使用在住院病患中,具有良好的敏感性及特異 性和一致性(kappa=0.78, 95%CI:0.624-0.944),其營養狀況分類結果與病患住院天 數、體位測量值及生化值具有顯著的相關性(陳、尹,2005; Detsky et al., 1987;
Sungurtekin, Sungurtekin, Hanci & Erdem, 2004),是2003年歐洲靜脈暨腸道營養醫 學會(European Society of Parenteral and Enteral Nutrition, ESPEN)針對住院病患所 推薦的三種篩檢方法之一。
近來SGA也被測試用在長期照護機構的住民,Gordon等人發現機構住民的 SGA的分類與營養相關的併發症和死亡有顯著的相關性(Sacks et al., 2000)。然 而,主觀性整體評估表,在判定病人營養狀況與觀察所得的資料缺乏直接關聯,
需依賴訓練良好的評估者的主觀判斷,且需耗時5-10分鐘。最近研究顯示SGA考 量長期呼吸器依賴患者的健康生理特性,故較MNA 更為適合用於此類病患使用
(連,2010)。
(二) 迷你營養評估量表簡單版(Mini Nutritional Assessment, MNA-SF )
MNA為1994在法國發展完成,適用於判斷老人營養狀況的評估量表,其 目的是希望藉此工具篩選出營養不良的高危險群,儘早給予營養支持而恢復營養 狀況。它是一種非侵襲性、簡單、方便、具整合性的一份營養評估方法,可由一 般照護人員或醫護人員來執行,能迅速評估出老人的營養狀況。MNA可用於評 估居住在社區的老人、醫院的老年病患或長期照護機構中的老年住民,是一份專 門適用於評估老年族群營養問題營養評估量表(戰等人,2002;Gazzotti, Albert‚
25
Pepinster & Petermans‚ 2000)。
MNA量表共有18個評估項目,區分為「營養篩檢」(總分14分)及「一般 評估」(總分16分)兩大部分,其中「營養篩檢」的部分即是MNA-SF,MNA-SF
是在2001由Laurence等人所發展出來的,只包含MNA的六項問題,除了可
減少時間及訪員訓練的需要之外,還能保有原先MNA的準確性。MNA-SF依得 分將營養狀況分為兩級:經營養篩檢大於或等於12分代表營養狀態「正常」, 不需進行後續的一般評估;若小於12分則需完成後續一般評估。MNA-SF評估 時間約少於5分鐘,連同第二部分使用完整MNA需約10分鐘(Rubenstein, Harker, Salva, Guigoz, Vellas, 2001)。詳細MNA內容請參閱附件三。
MNA所得總分最高分為30分,介於17~23.5代表「具營養不良危險性」, 小於17分則為「營養不良」(Guigoz et al., 1996)。國外學者測試MNA量表的 敏感性(sensitivity)達 96%,特異性(specificity)為 98%,預測值(predictive)可至 97%(Vellas et al., 1999);Bleda、Bolibar、Pares和Salva(2002)估算MNA量 表的Cronbach’s Alpha值分別為0.83及0.74證實MNA的可信度相當高。
而國內使用MNA量表比較北台灣社區及機構中老年人的營養現況及其預測 因子,發現MNA 與血清白蛋白和身體質量指數(BMI)的Pearson 相關係數分別 是0.79與0.63(戰臨茜等,2002)。MNA的設計能提供快速專業的健康照護,但 是它並不適用於評估有維他命或微量元素缺乏的人,尤其是維他命D、葉酸、維 他命B12、鐵和鋅(Guigoz et al., 2004)。
26
Ewa Borowiak等人,比較MNA-SF和MNA在不同場域的老年人營養篩選 的適用性,結果發現 MNA-SF 較適合使用在社區老人的營養篩選,但是如針對 較衰弱機構中的老年住民與 MNA 相較有較低的敏感性(Borowiak & Kostka,
2003) 。
另外,營養評估時還需考量其他相關因素:如年齡、疾病型態和疾病的嚴重 度是否加速惡化營養狀況疾病,除了會降低食慾外,還會因嚴重疾病的高代謝狀 態,增加身體組織的耗損,進而快速的發展成營養不良或使營養狀態更惡化。為 了要證實營養支持對病人是有益的,單純的疾病狀態或是合併存在有營養問題,
是需要分別考量的(Journal of Parenteral and Enteral Nutrition, 2002 Guideline)。
27
第四節 居家呼吸器依賴患者營養現況與相關因素
一、呼吸依賴患者的人口特質
隨著年齡的增長,人體的各個生理機能逐漸衰退,營養素的消化吸收不如以 往,因此容易導致營養不良。而老年人蛋白質、維生素D、維生素B1、維生素 B6、維生素B12攝取不足,常是營養不良的危險因子( Wahlqvist et al., 2000 )。
由此可知,年齡可能是影響人體營養狀況的因素之一。老化是造成呼吸系統功能 退化的原因之一。肺臟是人體老化最迅速的器官之一,肺功能約從三十歲開始老 化,六十歲後加速退化。胸廓會隨年齡逐漸擴大且失去彈性,可進行氣體交換的 肺泡總表面積以每十年約少4%的速度減少;吐氣時,肺臟回彈能力變差、呼吸肌 肉強度和耐力變差。老化時,咳嗽功能減退,氣管纖毛和黏膜清除異物和對抗病 毒的能力下降,使得老年人容易罹患肺炎及慢性支氣管炎,而老年人呼吸系統出 現病況時,其恢復期較一般人長(李,2003),病程也較容易發展成呼吸衰竭 (Behrendt, 2000)。在Carson的研究中顯示,美國1996到2002年期間,對成年 人之呼吸器族群而言,增加了11%,尤其對於大於64歲以上的呼吸器依賴的老 年病患,發生率更是逐年增加(Carson et al., 2006)。經濟能力不佳意味著無錢購 買食物,而經濟因素常是扮演食物選擇的重要因子,如果居家呼吸器依賴患者熱 量攝取不足與貧窮有關(錢等,2000 )。
二、呼吸依賴患者的健康狀況
隨著醫療科技的進步,急重症病患有良好的醫療技術和儀器來維持生命,當 病人使用呼吸器超過21天時,可能需要考慮呼吸器長期使用的相關問題。造成 病人長期使用呼吸器的原因非常多,國內外各有不少相關的實證研究: 如以主要
28
疾病來探討的,Cohen與Lambrinos乃以美國1990年的資料庫進行研究,將41,848 位年齡大於18歲病患的入院診斷,利用ICD-9-CM編碼分為16類,其中有六類
涵蓋將近90%的呼吸器病患,分別為呼吸系統疾病(34.8%)、循環系統疾病(29.4
%)、傷害及中毒(7.4%)、腫瘤性疾病(6.5%)、消化系統疾病(6.4%)以及 感染性疾病(5.2%),其中心血管疾病和呼吸系統疾病占全部病患的2/3 (Cohen
& Lambrinos, 1995)。國內一個針對台灣呼吸照護病房的呼吸器依賴病因研究報 告中指出,在159位研究個案中,平均年齡73歲,分析其造成呼吸器依賴的主 要病因有:神經肌肉疾病(37%)、急性肺疾病(如急性呼吸衰竭24%)、慢性肺病(如 慢性阻塞性肺病18%)、心臟疾病,(如心衰竭10%)、手術後併發症(1%)(陳,
2002)。Kurek等人的研究也發現,紐約州在1993年對6,353位氣切病患所做的
分析顯示,病患年齡大於70歲占50%以上,60-69歲約占21%,在這些年齡較 大的病患中多數合併有其他疾病,如心臟、腎臟等疾病,而使得呼吸器脫離的過 程更為複雜(Kurek et al., 1997)。另外,營養不良也常見於老年族群,約有4~10%
門診病患、20~62%住院病患及50~90%護理之家及機構住民有營養不良的情形 (比利時國家健康計畫, 2008)。而營養不良不但會造成肺功能下降,也會使得 肺臟的免疫能力下降,再加上老年人罹患慢性病比例增加,使得老年人成為長期 使用呼吸器的高風險之族群。患有急慢性疾病者,會造成人體機能代謝功能的改 變,疾病會使熱量及營養需求的增加而導致營養狀況變差機會增加。另外急慢性 疾病也常導致不自覺的體重下降(吳等,2001 )而體重減輕也與居家呼吸器依 賴患者的營養狀況有關。有研究指出行動功能出現障礙的人,其營養狀況比活動 功能正常的人差(張 2001 ,Huang et al., 2001 )。另外,長期臥床者常會有褥 瘡,而文獻明確指出褥瘡的形成與營養狀況有關。藥物會影響味覺與食慾,而藥 物與營養之間的交互作用,可能降低營養素的吸收或改變營養素的代謝,而造成 營養狀況改變。有些患者長期性服用藥物,產生副作用而有併發症產生,如吸收 不良、噁心、嘔吐、腹脹等腸胃功能不適;也是造病人營養狀況變差的原因。國 內最近研究指出南部地區某醫學中心收案203位接受居家照護個案,研究目的在
29
探討接受居家照護服務病患的營養狀態,及其相關因素;研究結果為使用配方飲 食種類、有糖尿病飲食限制、社會資源缺乏、家庭經濟狀況,為影響個案營養不 良的相關因子,(劉,2006)。
三、主要照顧者的人口特性
劉、胡、李(1998)主要照顧者以女性為大部份(Baldwin,1990),而年紀
較長的照顧者健康情形相對較差,故有較重的負荷,這些照顧者已婚者居多,教 育程度以小學以下居多,至於工作狀況,在邱等人(1998)的研究發現,有18.6%
的照顧者因此辭職,在原有的職場造成極大的影響與衝突。主要照顧者之負荷
Bolond 及 Sims(1996)指出,居家照護對於主要照顧者而言是一段充滿負荷、
責任、隔離及承諾的孤獨旅程。O’Neill及 Ross(1991)則指出主要照顧者的負 荷包括來自身體、情緒、社會、經濟等四方面所面臨的問題。國內家屬照顧的研 究中家屬常提到之問題為隔離、孤獨、財務困難、角色負荷過重(蕭,1994), 遭受到之壓力源常見的有對病情的不瞭解、家庭生活型態或是休閒之改變、經濟 負擔、照顧病人之負擔(蕭,1994;羅,1989)。綜合以上,可以知道主要照護 者的負荷有:生活作息的限制、照顧病人的之知識不足、社會資源的缺乏、家庭 面臨的衝擊、照顧責任。
李淑霞、吳淑瓊(1998)對家庭照者負荷與憂鬱相關研究的研究顯示,在專
業的支持及自覺家庭支持較少的照顧者,其感覺負荷較重。邱惠慈(1993)的研 究指出,有醫療人員教導、感情滿足程度越低、親友互動越頻繁等因素,會造成 較大的照顧者負荷,可能是因照顧者了解越多心裡越恐懼,或是醫療人員忽略照 顧者心理的需求或想法。
黃卓禕(2006)對居家呼吸器依賴病患主要照顧者負荷的研究顯示,呼吸器 依賴患者的年齡、使用氧氣濃度、照顧者是否與病人同住及自覺經濟狀況等,在 主要照顧者負荷上均有顯著差異,另外家屬每週照顧病患的時數與主要照顧者負
30
荷有顯著正相關。
四、照顧服務的使用
國外許多研究發現長期呼吸器依賴的患者需要具有專業的治療人員及醫療
人員給予持續的照護(Seneff, 2000),在居家使用呼吸器之病患的生活品質尚 能維持大致不錯的身心社會功能(Penhrsson et al., 1994)。但是家屬在照顧上的 疑慮與不安若沒有被注意,將間接影響到病人的病情,因此除了維持良好的生活 品質,更應注意照顧者的照顧能力及負荷。所以個案是否接受政府的照顧服務措 施和個案的營養狀況之間的相關性為何,研究不多然而多為正向的,因為家屬接 受這些照顧服務以後對照顧負荷與照顧技巧都會獲得改善。
五、名詞界定
(一)、呼吸器依賴(Ventilator-dependent):
概念性定義:乃指長期使用呼吸器,及每天至少6小時,長達21天以上,
且呼吸器需要機器輔助的病人(Health Care Financing Administration;
HCFA,1990)。
操作型定義:本研之界定為經醫師確定疾病診斷及病情評估,並且同時使
用正壓呼吸器,在經過多次脫離步驟後仍無法脫離呼吸器,目前已出院居住於社 區中,並使用超過每日6小時、且連續超過六十天以上。
(二)、居家呼吸器依賴患者(home ventilator-dependent)):
概念性定義:居家呼吸器依賴患者乃指醫療院所病人持續使用呼吸器滿一
個月後,透過出院準備服務之機制,協助照顧者讓患者在家長期安置(葉 、瞿,2000)。
31
操作型定義:本研究之界定為經醫師確定疾病診斷及病情評估,現居住於 社區中,已有氣切管維持呼吸道,並且同時使用正壓呼吸器,需要六個月以上的 長期照護,且接受中央健保局呼吸依賴病患整合性照護系統(IDS)的給付,由 呼吸治療師至居家收案管理者。
(三)、營養不良(malnutrition)
營養不良是一種現象之總稱,包括(1)因食物攝取缺乏所造成的營養攝取 不良;(2)攝取過多食物造成的營養過剩;(3)特定某些營養素的缺乏及(4)
偏食或是食慾低下所造成的營養不均衡;雖然營養不良包含了營養低下及營養過 剩等四部份(Keller,1993),但因本研究考量無法概括定義全部營養不良的定義,
故生化指標方面的營養不良定義是以血清白蛋白生化值低於3.5mg/dl;體重改變 則以體重在過去一個月內減輕原本的5%或是再過去六個月內減輕原本體重的10
%;飲食攝取長期低於建議量之75%,即視為營養偏差或偏離。
(四)、營養篩檢工具量表
1.主觀性整體評估量表( SGA )
主觀性整體評估表是在1987年由Detsky等人發展出來的量表,內容包括
「病歷史」和「身體檢查」兩大部分來評估病患的營養狀況。「病歷史」內容包 含:最近6個月內體重變化、飲食攝取的改變、腸胃道功能的症狀(如:食慾改 變)以及活動力的改變、代謝壓力等五個項目。
2. 迷你營養評估量表簡單版(MNA-SF)
是一種專門分析老人的營養狀況的工具,適用於醫院、社區、長期照護機構的 營養篩檢,其優點為快速、簡單、不具侵入性且非營養專業人員赤可使用,其信
32
效度已受國內外學者臨床實測,廣受各相關專業團體所推薦,包括歐洲靜脈暨腸 道 營 養 醫 學 會(Kondrup et al., 2003)、 法 國 國 家 健 康 局(French National Authority for Health, 2007)所發表的營養不良老人營養支持策略、2008比利時 國家健康計畫。Margareta 等人的研究指出 MNA 和 SGA 皆可有效預測住院老 年病患三年後的死亡率(Margareta et al., 2002)。基於此,研究者欲選用MNA-SF 和SGA嘗試作為本研究的研究工具,以提議作為輔助臨床之應用。
(五)、主要照顧者(Primary caregivers)
概念性定義:乃指最主要協助罹病或是失去自我照顧能力病患之最主要照護 施予者;其同時負有監督與提供照顧責任,以滿足個案在居家環境中的例行需求
(Jost,1993;吳,1999)。
操作型定義:本研究之界定為家庭中成員花費最多時間(至少大於每日六小 時)實際照顧個案生活事物,包括身體清潔、呼吸器使用(呼吸器使用時數、潮 濕器種類、呼吸器管路種類、呼吸器連接方式、爭氣吸入)與相關復健狀況(胸 腔物理治療、肢體復健等),以及能對病患有關疾病狀況題供協助的家人,不包 括受雇之本籍或外籍看護工;若照顧者有兩人以上,則是指最主要能做決策並能 承擔照顧責任者。
(六)、照顧者負荷(care burden)
概念型定義:照顧負荷是多層面的概念,只照顧者因照顧工作而承擔或經歷 生理、心理及社會等方面的問題或負擔。主要因長時間負擔照顧家庭中臥床患者 的責任,而引發對身體疲憊,心理情緒、社會活動減少、財務壓力所造成的主觀
33
感受,另包括因參與照顧工作而產生的挫折感、焦慮、憤怒、憂鬱、缺乏隱私、
失去自我控制感、與家人關係滿意度降低等情緒感受。(Poulshock, & Delimling, 1984;Montgomery, Stull,& Borgatta, 1985;Siegel, Raveis, Houts,& Mor, 1991)。
操作型定義:照顧者長時間照顧罹病個案所呈現出的整體感受,而可分為身體、
心理、社會、財物四個面向,可透過工具之設計使用而量化。
34
第三章 研究方法
第一節 研究設計與架構
一、本研究設計將採用橫斷式(cross-sectional)量化研究設計,透過問卷訪查與 營養評估工具評估,探討影響居家呼吸器依賴患者營養現況的因素。橫斷式研究 是針對一個時間點或在有限時間下,進行一次的資料蒐集,量化研究則是針對母 群體採具代表性且大量的樣本,以便將所分析出的研究結果推論至母群體。
二、根據前一章對於相關研究所做的文獻探討,可歸納出居家呼吸器依賴患者的 營養狀況會受到多方面的因素影響,包括居家呼吸器依賴患者的人口學因素不同 如性別、年齡、教育程度、身高體重、與婚姻狀況等,呼吸器依賴患者的住院醫 療狀況如疾病診斷、藥物使用、進食途徑、總熱量攝取、餵食配方種類、日常生 活依賴程度有關,主要照顧者的人口學因素如性別、年齡、教育程度、經濟狀況、
工作情況、發病時間與照顧時間、主要照顧者負荷、是否有其他人協助,社會照 顧資獲得如居家照護的使用、居家家事服務的使用、居家營養照護的使用,這些 因素可能都是影響個案營養狀況。
二、研究問題假說:
本研究依據上述的文獻回顧提出研究的架構、研究問題、和研究假設。
(一)研究問題:
1.居家呼吸器依賴患者營養現況為何?
35
2.和居家呼吸器依賴患者營養現況的相關因子有哪些?
(二)研究假說:
1. 在研究控制其他因子之下,居家呼吸器依賴患者的人口特性和個案營養狀況 有顯著的相關。
2. 在研究控制其他因子之下,居家呼吸器依賴患者的健康狀況和個案營養狀況 有顯著的相關。
3. 在研究控制其他因子之下,居家呼吸器依賴患者的主要照顧者人口特性和個 案營養狀況有顯著的相關。
4. 在研究控制其他因子之下,居家呼吸器依賴患者的照顧服務的使用和個案營 養狀況有顯著的相關。
36
(三)研究架構
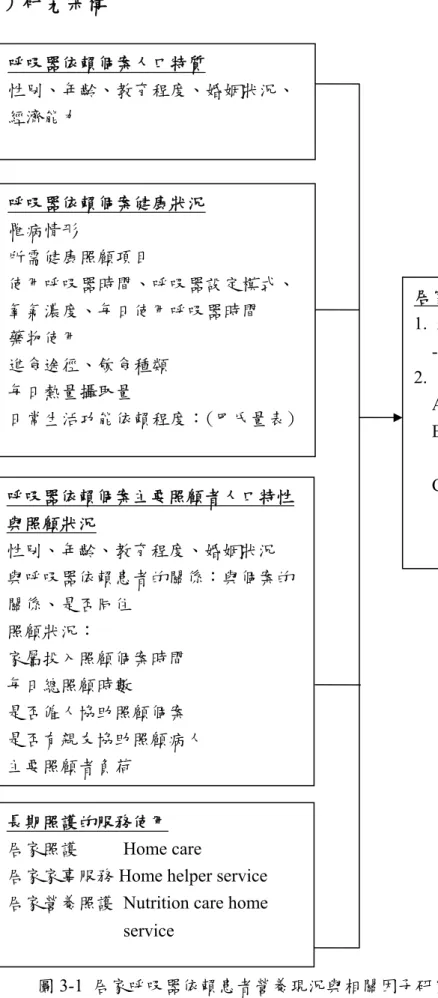
圖3-1 居家呼吸器依賴患者營養現況與相關因子研究架構圖
居家呼吸器依賴個案之營養狀況 1. 迷你營養評估量表-簡單版
-MNA-SF
2. 主觀性整體評估量表-SGA A.營養良好 well nourished B.中度營養不良Moderately
malnourished
C.重度營養不良 severely malnourished
呼吸器依賴個案人口特質
性別、年齡、教育程度、婚姻狀況、
經濟能力
呼吸器依賴個案健康狀況 罹病情形
所需健康照顧項目
使用呼吸器時間、呼吸器設定模式、
氧氣濃度、每日使用呼吸器時間 藥物使用
進食途徑、飲食種類 每日熱量攝取量
日常生活功能依賴程度:(巴氏量表)
呼吸器依賴個案主要照顧者人口特性 與照顧狀況
性別、年齡、教育程度、婚姻狀況 與呼吸器依賴患者的關係:與個案的 關係、是否同住
照顧狀況:
家屬投入照顧個案時間 每日總照顧時數
是否僱人協助照顧個案 是否有親友協助照顧病人 主要照顧者負荷
長期照護的服務使用 居家照護 Home care
居家家事服務Home helper service 居家營養照護 Nutrition care home
service
37
第二節 研究對象與步驟
研究對象為符合健保局第四階段(IDS 4)居家呼吸器使用患者,採立意取
樣,以現階段通過衛生署核准之居家呼吸照護所於大台北地區之個案進行資料收 集,個案每天需使用呼吸器大於6小時,且連續使用呼吸器大於21天,年齡大 於20歲。排除具肝、腎衰竭及癌症病患。本研究總共收案人數120位。
研究進行之前,先擬定受試者同意書(informed consent),內容包含向研究
者說明研究目的、研究過程受試者所需配合事項、所花費時間及參與過程任何可 能會遇到的風險,此研究計畫初稿先經由三軍總醫院臨床研究倫理審議委員會,
申請研究計畫簡易審查,通過審議後;再發文各家呼吸護理護所與受試者家庭,
說明本研究目的與收樣條件等。
收案期間,研究者到居家訪視時先徵求家屬同意後,由研究者一一向家屬及
主要照顧者解釋及說明研究目的、資料收集,以及研究過程中可隨時退出計劃等 相關權益及事項,得到機構與家屬同意後,並簽署受試者保護同意書,即開始收 集個案資料。
研究過程所收集之個案資料皆採用編碼方式進行處理,僅使用在研究綜合分
析,研究結束後即銷毀。收案為期6-12個月。
38
第三節:研究工具與測量
本研究採病歷回顧和結構式問卷的方式,收集研究對象的人口學和健康狀態 的資料,包括:人口學資料、體質人類學測量、及健康功能狀態、基本日常生 活功能、實驗室生化檢查值、營養狀況評估( SGA、MNA-SF )..等資料(請參 閱附錄 一)。
一、 SGA和MNA-SF的評估流程
SGA的的評估資料來源以利用病歷紀錄及研究生臨床實際評估來填寫研究 對象的疾病史、體重改變、飲食攝取狀況、腸胃道症狀活動功能等資料,將病患 營養狀況作分類,評為A級者表示營養狀況良好,B級者表示中度營養不良,C 級者則表示具嚴重營養不良。
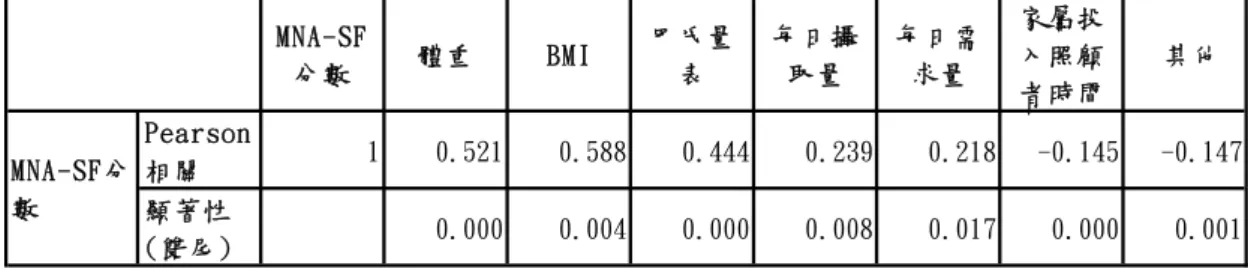
MNA-SF依得分將營養狀況分為兩級:經營養篩檢大於或等於12分代表營養 狀態「正常」,不需進行後續的一般評估;若小於12分則需完成後續一般評估。
MNA-SF評 估 時 間 約 少 於5分 鐘 , 連 同 第 二 部 分 使 用 完 整MNA需 約10分 鐘 (Rubenstein, Harker, Salva, Guigoz, Vellas, 2001)。MNA所得總分最高分為30 分,介於17~23.5代表「具營養不良危險性」,小於17分則為「營養不良」(MNA 量表共有18個評估項目,區分為「營養篩檢」(總分14分)及「一般評估」(總分 16分)兩大部分,其中「營養篩檢」的部分即是MNA-SF
二、個案資料收集
39
(一)人口學資料
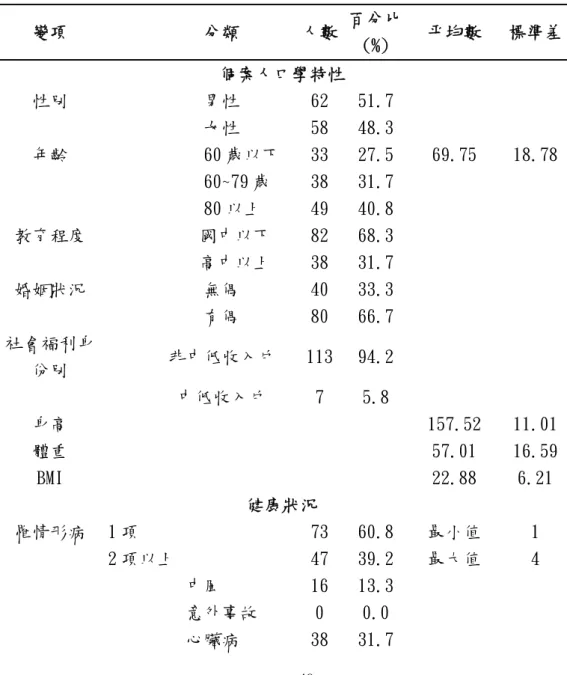
本研究對象之人口學資料及健康功能狀態包括:性別、身高、體重、年齡、
婚姻狀態、教育程度..等。
(二)體質人類學
1.體重測量
測量時研究對象必須空腹且衣著輕便,每次量測需同一時段,臥床的研究對 象可以用床秤測量體重。測量時特別注意磅秤是否歸零且扣除身上衣物之重量。
2.有意義的體重減輕
當過去一個月體重減輕≥5%以上或三個月體重減輕≥7.5%以上、六個月內體 重減輕≥10%以上,即代表為有意義的體重減輕,本研究收集收案當月及上個月
(或上三個月)的體重值,當病患屬於有意義的體重減輕即編碼為「0」;非體重流
失大於及等於現有體重的5%或7.5%,編碼為「1」。
3.身高測量
本研究對象是長期使用呼吸器的老年病患,多為長時間臥床且手腳呈現萎縮 (disuse atrophy)而無法正確量測身高,僅能以透過膝長間接推估之。測量方式是 將研究對象膝關節、踝關節垂直成90度,測量膝關節與腳跟之間的距離。所得 數值以公分為單位,再套入膝長公式來推估身高(cm)。
公式如下:
男:85.10+1.73×膝長-0.11×年齡
女:91.45+1.53×膝長-0.16×年齡 (鄭、史、謝,2001)
4.身體質量指數(BMI)
依據研究對象由膝高計算出來的身長與測量出的體重,計算身體質量指數。
40
身高以公尺為單位,體重以公斤為單位,再套入計算公式:BMI=現有體重(Kg) / 身高(m)公尺平方,來計算BMI(WHO, 1995)。
(三)每日實際熱量攝取量及熱量需求量之計算和比較
本研究的研究對象其進食途徑大部分為管灌飲食(tube feeding)和灌食商業配
方。因此,可從病歷得知飲食醫囑,並依照病患其消化狀況,獲得每日實際攝取 的總熱量。而熱量需求的計算是經由 Ireton-Jones 和 Harris-Benedict 這兩個方 程式計算得之。Ireton-Jones equation和Harris-Benedict equation如下:
1. 呼吸器依賴者(Ventilator-dependent patients)估算的能量消耗 =1,784-11(A)+5(W) +244(S)+239(T) + 804(B)
A:年齡(歲);W:體重(公斤); S:性別(男性= 1,女性=0) T:創傷診斷(有=1,無=0); B: 灼傷診斷(有=1,無=0)
[資料來源: Carol Ireton-Jones, James D. Jones( 2002)]
2. Harris-Benedict 方程式的計算方式,是利用公式將每人所需之基礎熱量消
耗量(basal energy expenditure;BEE)計算出來後,再乘上活動因子(activity factor)和壓力因子(stress factor),才獲得一日全部熱量消耗量(total energy expenditure, TER)。
Harris-Benedict公式如下:
Women: 655 + (9.6) (weight in kg) + (1.7) (height in cm) - (4.7) (age in yr) Men: 66 + (13.7) (weight in kg) + (5.0) (height in cm) - (6.8) (age in yr)
活動因子(activity factors):插呼吸管 1-1.1;臥床1.2;可下床活動 1.3。
壓力因子(stress factors):手術後病人 1.1~1.2 ;嚴重外傷病人 1.4~1.6;
41
骨折病人 1.2~1 .4;燒傷病人 1.6~2;感染病人 1.2 ;敗血症 1.6
(四)日常生活活動功能( Activities of Daily Living, ADL)
本研究使用巴氏量表( Barthel Index )作為測量個案日常生活活動功能代表 個案自我照顧之能力之工具。巴氏量表,由Barthel發展於1950年代,於1955年始 用於測量復健病患的進展,1965年後經Mahoney和Barthel些微調整後廣泛應用於 測量復健治療之成果。內容包括自我照顧能力及行動能力:進食、輪椅與床位間 的轉位、盥洗衛生、如廁、洗澡、平地上走動、上下樓梯、穿脫衣服、大便控制、
小便控制等10個項目。依據個案獨立或協助執行日常活動項目之不同而有不同的 計分方式:
〝病患無法自行完成〞計0分;〝需要協助〞計5~10分;〝獨立執行〞計5~15 分,總分為0~100分。0~20者屬完全依賴,21~60分者為嚴重依賴,61~90分為 中度依賴,91~99分為輕度依賴,99~100分則歸類為完全獨立。得分越高,表示 其獨立程度愈高。此量表評估方法簡易、省時,有良好的預測效度、再測信度與 內在一致性(Mahoney & Barthel, 1965 ; Collin, Wade, Davies & Horne, 1988)。內在
一致性Cronbach’s α為0.92(林、歐美,1996),再測信度為0.89,評分者間信度
為0.95(Granger, 1979)。
(五)營養評估量表
1.主觀性整體營養評估(Subjective Global Assessment, SGA)
利用病歷上每日之護理紀錄及醫囑敘述予以評估體重減輕狀況、飲食攝取狀
況、腸胃道功能、功能性評估、肌肉耗損情況、皮下脂肪流失、水腫情況。
2. MNA-SF(Mini Nutritional Assessment Short Form)
MNA量表共有18個評估項目,區分為「營養篩檢」(總分14分)及「一
42
般評估」(總分16分)兩大部分,其中「營養篩檢」的部分即是MNA-SF,MNA-SF
是在 2001 由 Laurence 等人所發展出來的,只包含 MNA 的六項問題,除了可
減少時間及訪員訓練的需要之外,還能保有原先MNA的準確性。MNA-SF依得 分將營養狀況分為兩級:經營養篩檢大於或等於 12 分代表營養狀態「正常」, 不需進行後續的一般評估;若小於12分則需完成後續一般評估。MNA-SF評估 時間約少於 5 分鐘,連同第二部分使用完整 MNA 需約 10 分鐘(Rubenstein, Harker, Salva, Guigoz, Vellas, 2001)。MNA 所得總分最高分為 30 分,介於 17~23.5代表「具營養不良危險性」,小於17分則為「營養不良」(Guigoz et al., 1996)。國外學者測試MNA量表的敏感性(sensitivity)達96%,特異性(specificity) 為98%,預測值(predictive)可至97%(Vellas et al., 1999);Bleda、Bolibar、Pares 和Salva(2002)估算MNA量表的Cronbach’s Alpha值分別為0.83及0.74證實 MNA的可信度相當高。MNA量表共有18個評估項目,區分為「營養篩檢」(總 分 14 分)及「一般評估」(總分 16 分)兩大部分,其中「營養篩檢」的部分即是 MNA-SF,MNA-SF是在2001由Laurence等人所發展出來的,只包含MNA的 六項問題,除了可減少時間及訪員訓練的需要之外,還能保有原先MNA的準確 性。MNA-SF依得分將營養狀況分為兩級:經營養篩檢大於或等於12分代表營 養狀態「正常」,不需進行後續的一般評估;若小於 12 分則需完成後續一般評 估。MNA-SF評估時間約少於5分鐘,連同第二部分使用完整MNA需約10分 鐘(Rubenstein, Harker, Salva, Guigoz, Vellas, 2001)。