國立臺灣大學牙醫專業學院臨床牙醫學研究所 碩士論文
Graduate Institute of Clinical Dentistry School of Dentistry
National Taiwan University Master Thesis
外接式及內接式牙科植體之不同水平偏移程度平台轉 換對於嵴骨區應力改變之影響:利用應變規分析
Effects of Different Horizontal Offset Platform Switching on the Crestal Bone Stress in Dental Implants with External and Internal
Connections: A Strain Gauge Analysis
黃韻璇
Yun-Hsuan Huang 指導教授:林立德副教授
Advisor: Associate Professor, Li-Deh Lin
中華民國 100 年 7 月
July, 2011
誌謝
三年來的研究生生活告一段落了,其中經歷了許多的甘苦,整體學習生活之 豐富,將成為我生命中永難忘懷的重要回憶。首先要特別感謝指導老師林立德副 教授,在這段時間對我的指導與包容,讓我得以完成整個研究工作,同時在臨床 操作上也給我深遠的影響;其次是王東美醫師在每個研究環節上的指導與關心,也 讓我能重新拾起完成研究的信心;還有楊宗傑學長的意見與指導,讓我學習良多;
最後要感謝所有的口試委員:王若松副教授與許明倫副教授的意見與指教,讓整體 研究內容能夠更加地完備與有意義。
再來我想感謝的是臨床的老師們:蕭裕源醫師、王若松醫師、林立德醫師、
陳韻之醫師、徐幼群醫師、王東美醫師、鄭偉立醫師、李明澍醫師,謝謝你們不 吝地指導,讓我在每一個臨床案例中漸漸成長。還有與我一同學習與成長的夥伴 們,麗諭、欣儀、東豪、家駿、淑惠、勗為、靜芬…,謝謝你們的陪伴,讓整體 學習生活除了疲憊外,多了更多的溫馨與樂趣。
最後,要感謝我的家人,謝謝你們總在背後支持我,讓我在經歷沮喪後還能 有繼續往前的動力!
外接式及內接式牙科植體之不同水平偏移程度平 台轉換對於嵴骨區應力改變之影響:
利用應變規分析
實驗目的: 植體周圍骨質應力會影響植體早期或晚期齒槽嵴骨的吸收狀況,進而 影響植體的癒後。本研究的目的是利用電阻式應變規的技術來評估(1)在三種力 量:正中垂直力量、側方垂直力量、水平力量的施力下,外接式與內接式植體的 補綴物有無平台轉換在相對於嵴骨區域的位置其應變量之比較(2)在相對於嵴骨 區域的位置應變量是否隨著水平偏移愈大而減少。
實驗方法: 選用外、內六角各2種不同平台尺寸的BIOMET 3i植體(OSSEOTITE®
Parallel Walled Implants, BIOMET 3i, Palm Beach Gardens, USA),直徑分別為5.0
㎜、6.0㎜,長度均為13mm,共4支植體,分別將植體包埋在寬高長分別為20x22x70 mm 的環氧樹脂塊之中,露出至植體平台下1mm的部分。四組電阻應變計
(EA-00-031CE-350)分別黏貼於植體平台周圍的近心,舌側、遠心及頰側的樹脂表 面,之後選用數位齒雕系統製作客製化支台齒,尺寸10*10*11.5㎜鈦金屬長方 體。分別施以3組不同方向力量:(1)正中垂直靜力(2)偏舌側垂直靜力:距離 支柱牙舌側邊緣1mm施力(3)水平靜力:距離支柱牙冠側邊緣1mm,由頰側往舌側 施力,每組力量分三種不同程度施與,分別是(10N;30N;50N),每種力量每次施以 五秒鐘,每組力量共施予10次。從應變規上面得到的資料加以記錄及分析。
實驗結果: 1.於正中垂直施力下,有無平台轉換設計對於植體周圍應變量變化並 無規律性影響。2.於舌側垂直施力下,不論植體尺寸或組別屬於內接式或外接式,
有平台轉換設計的支柱牙,植體周圍應變量會較小。且有趨勢當水平偏移程度愈 大,植體周圍測得之應變量會愈小。當力量愈大時,平台轉換造成的應變量差異
會更明顯,也愈容易有統計學上的差異。3.於水平施力下,不論植體尺寸或組別 屬於內接式或外接式,有平台轉換設計支柱牙其植體周圍應變量會有較小的趨 勢。當水平偏移程度愈大,植體周圍測得之應變量會有愈小的趨勢;當施予力量 愈大時,此種趨勢會變得更明顯,愈容易有統計學上的差異。4.於舌側垂直施力 和水平施力下,各組別應變減少百分比(%)顯示出外接式植體平台轉換造成植 體周圍應變減少百分比(%)較內接式植體有較大的趨勢。
結論:實驗結果顯示在非軸向力量時,不論植體尺寸或組別屬於內六角或外六角,
有平台轉換設計的植體周圍應變量會有較小的趨勢。且有當platform switching 的水平平台程度愈大,植體周圍測得之應變量會愈小的趨勢。當力量愈大時,這 些趨勢會更明顯,也愈容易有統計學上的差異。此外,應變減少百分比(%)顯 示出外接式植體平台轉換造成植體周圍應變減少百分比(%)較內接式植體大的 趨勢。
關鍵詞:植體,平台轉換,電阻應變規,應變
Effects of Different Horizontal Offset Platform Switching on the Crestal Bone Stress in Dental Implants with External and Internal
Connections: A Strain Gauge Analysis
Objectives: The stress around implants has been considered to affect the prognosis of
implant therapy. The purpose of this study was to evaluate the effects of platform switching on the peri-implant bone strain in dental implants with external and internal connections, with strain gauge technique, under three different loads: the central vertical load, the lingual vertical load, the horizontal load. The other purpose was to evaluate whether increasing the degree of horizontal offset resulted in decreasing the peri-implant bone strain.
Methods: Four types of implant:external hex connection and internal hex connection
platform implant(OSSEOTITE® Parallel Walled Implants, BIOMET 3i, Palm Beach Gardens,USA), length 13㎜ with different diameter 5.0 ㎜, 6.0 ㎜, were embedded in a 20 x 22 x 70 mm (width x height x length) epoxy resin block. Four strain gauges (EA-00-031CE-350) were bonded on resin surface adjacent to the buccal, mesial , lingual , and distal side of the implant platform. A CAD-CAM 10 x 10 x 11.5 ㎜ (width x length x height) tetragonal column customized abutments was fabricated.
Three types of load were applied (vertical loads at two locations:the central vertical load, the lingual vertical load, and a horizontal load) with three different intensities (10N, 30 N and 50N). Each load was repeated 10 times and the data from the strain gauge were recorded and analyzed.
Results: 1. Under the central vertical load, the platform switching design did not change
peri-implant bone strain tendancy significantly. 2. Under the lingual vertical load, therewas a tendency that the platform switching design decreased peri-implant bone strain.
The greater amount of horizontal shifting, the smaller the peri-implant bone strain.
When the applied load was larger, the tendency of reduced bone strain became more statistically significant. 3. Under the horizontal load, the trend was similar to that under lingual vertical load. 4. There was a difference between external hex connection and internal hex connection groups. Under the off-axis load, the reduction percentage of peri-implant bone strain in platform switching group of the internal hex connection group was not as large as that of the external hex connection.
Conclusions: The data suggested that under off-axis load, there was a trend that the
platform switching design decreased peri-implant bone strain in both external and internal connection groups. The greater amount of horizontal shifting, the smaller the peri-implant bone strain. When the applied load was larger, the tendency become more statistically significant. However, the reduction percentage in peri-implant bone strain in platform switching group of the internal hex connection group was not as large as that of the external hex connection under the off-axis force application.
目錄
中文摘要 ...I 英文摘要 ...III 目錄 ...V 圖目錄... VII 表目錄... IX
第一章 引言 ...1
第二章 文獻回顧 ...3
2.1 植體-支柱介面的設計 ... 3
2.1.1 埋植式植體與非埋植式植體 ... 3
2.1.2 外接式與內接式植體-支柱介面 ... 4
2.1.3 平台轉換 (platform switching) ... 4
2.2 植體邊緣骨吸收(marginal bone resorption)之現象 ... 5
2.2.1 傳統的植體支柱介面 ... 5
2.2.1.1 植體邊緣骨吸收的觀察 ... 5
2.2.1.2 植體邊緣骨吸收之原因 ... 5
2.2.1.2.1 生物性因素 ... 6
2.2.1.2.2 生物機械性因素 ... 7
2.2.2 平台轉換與邊緣骨吸收 ... 9
2.2.2.1 植體邊緣骨吸收的觀察 ... 9
2.2.2.2 平台轉換理論減少植體周圍早期骨流失之因 ... 10
2.2.2.2.1 生物性因素 ... 10
2.2.2.2.2 生物機械性因素 ... 11
2.2.3 平台轉換的臨床應用性 ... 12
2.3 實驗動機與目的 ... 13
第三章 材料與方法 ...14
3.1 製作實驗用模型的模具 ... 14
3.2 實驗用模型的製作 ... 15
3.3 實驗用模型設計 ... 15
3.4 實驗數據的輸出與紀錄 ... 15
3.5 支台齒的製作與施力 ... 16
3.6 實驗數據的分析 ... 16
3.7 統計方法 ... 17
第四章 結果 ...18
4.1 正中垂直力量的施力下,補綴物有無platform switching 在相對於嵴骨區域 的位置的應變量比較 ... 18
4.2 舌側方垂直力量的施力下,補綴物有無platform switching 在相對於嵴骨區
域的位置的應變量比較 ... 18
4.3 水平力量的施力下,補綴物有無 platform switching 在相對於嵴骨區域 的位置的應變量比較 ... 20
第五章 討論 ...23
5.1 實驗模型設計 ... 23
5.2 實驗結果討論 ... 24
5.2.1 platform switching 設計降低應變的效果 ... 24
5.2.2 水平偏移(horizontal offset)程度的影響 ... 25
5.2.3 外接式植體與內接式植體 ... 25
5.3 臨床之應用 ... 25
第六章 結論 ...27
附圖 ...28
附表 ...44
參考文獻 ...132
圖目錄
圖 1. 牙科植體之組成 ... 28
圖 2. 埋植式植體 ... 28
圖 3. 非埋植式植體 ... 28
圖 4. 不同的支柱-植體連接方式 ... 29
圖 5. 傳統支台-植體接合面與platform switching 支台-植體接合面 ... 29
圖 6. 埋植式植體和非埋植式植體的差異 ... 29
圖 7. 植體周圍的組織解剖型態 ... 30
圖 8. Frost 研究:骨組織受到應變時,骨量五種不同的反應 ... 30
圖 9. Platform switching 簡圖與 10 年追蹤的 X 光片 ... 30
圖 10. 植體周圍軟組織組成高度和支台-植體交界之相關位置。 ... 31
圖 11. 製作實驗用模型的模具 ... 31
圖 12. 製作實驗用模型的模具 ... 31
圖 13. 實驗樹脂模型的示意圖 ... 32
圖 14. 實驗樹脂模型的示意圖 ... 32
圖 15. 訊號放大器 ... 32
圖 16. 實驗模型簡圖 ... 33
圖 17. 實驗模型組別 ... 34
圖 18. 施力器(loading machine)及其施力方向與位置 ... 34
圖 19. Spike 2 軟體( Cambridge Electronic Design, Cambridge, England ) ... 35
圖 20. 外接式 6 ㎜植體(模型一),舌側方垂直力量下,補綴物有無platform switching,頰側應變規的應變量比較 ... 35
圖 21. 外接式 6 ㎜植體(模型二),舌側方垂直力量下,補綴物有無 platform switching,頰側應變規的應變量比較 ... 36
圖 22. 外接式 5 ㎜植體(模型一),舌側方垂直力量下,補綴物有無 platform switching,頰側應變規的應變量比較 ... 36
圖 23. 外接式 5 ㎜植體(模型二),舌側方垂直力量下,補綴物有無 platform switching,頰側應變規的應變量比較 ... 37
圖 24. 內接式 6 ㎜植體(模型一),舌側方垂直力量下,補綴物有無 platform switching,頰側應變規的應變量比較 ... 37
圖 25. 內接式 6 ㎜植體(模型二),舌側方垂直力量下,補綴物有無 platform switching,頰側應變規的應變量比較 ... 38
圖 26. 內接式 5 ㎜植體(模型一),舌側方垂直力量下,補綴物有無 platform switching,頰側應變規的應變量比較 ... 38
圖 27. 內接式 5 ㎜植體(模型二),舌側方垂直力量下,補綴物有無 platform switching,頰側應變規的應變量比較 ... 39 圖 28. 外接式 6 ㎜植體(模型一),水平力量下,補綴物有無 platform switching,
舌側應變規的應變量比較 ... 39 圖 29. 外接式 6 ㎜植體(模型二),水平力量下,補綴物有無 platform switching,
舌側應變規的應變量比較 ... 40 圖 30. 外接式 5 ㎜植體(模型一),水平力量下,補綴物有無 platform switching,
舌側應變規的應變量比較 ... 40 圖 31. 外接式 5 ㎜植體(模型二),水平力量下,補綴物有無 platform switching,
舌側應變規的應變量比較 ... 41 圖 32. 內接式 6 ㎜植體(模型一),水平力量下,補綴物有無 platform switching,
舌側應變規的應變量比較 ... 41 圖 33. 內接式 6 ㎜植體(模型二),水平力量下,補綴物有無 platform switching,
舌側應變規的應變量比較 ... 42 圖 34. 內接式 5 ㎜植體(模型一),水平力量下,補綴物有無 platform switching,
舌側應變規的應變量比較 ... 42 圖 35. 內接式 5 ㎜植體(模型二),水平力量下,補綴物有無 platform switching,
舌側應變規的應變量比較 ... 43
表目錄
表 1. 外接式 6 ㎜植體(模型一),在垂直施力、不同的力量下所測得應變變化 之平均值與標準差 ... 44 表 2. 外接式 6 ㎜植體(模型二),在垂直施力、不同的力量下所測得應變變化
之平均值與標準差 ... 45 表 3. 外接式 5 ㎜植體(模型一),在垂直施力、不同的力量下所測得應變變化 之平均值與標準差 ... 46 表 4. 外接式 5 ㎜植體(模型二),在垂直施力、不同的力量下所測得應變變化 之平均值與標準差 ... 47 表 5. 內接式 6 ㎜植體(模型一),在垂直施力、不同的力量下所測得應變變化 之平均值與標準差 ... 48 表 6. 內接式 6 ㎜植體(模型二),在垂直施力、不同的力量下所測得應變變化 之平均值與標準差 ... 49 表 7. 內接式 5 ㎜植體(模型一),在垂直施力、不同的力量下所測得應變變化 之平均值與標準差 ... 50 表 8. 內接式 5 ㎜植體(模型二),在垂直施力、不同的力量下所測得應變變化 之平均值與標準差 ... 51 表 9. 外接式 6 ㎜植體(模型一),在舌側方垂直施力、不同的力量下測得應變 變化之平均值與標準差 ... 52 表 10. 外接式 6 ㎜植體(模型二),在舌側方垂直施力、不同的力量下測得應變 變化之平均值與標準差 ... 53 表 11. 外接式 5 ㎜植體(模型一),舌側方垂直施力、不同力量下測得應變變化 之平均值與標準差 ... 54 表 12. 外接式 5 ㎜植體(模型二),舌側方垂直施力、不同力量下測得應變變化 之平均值與標準差 ... 55 表 13. 內接式 6 ㎜植體(模型一),在舌側方垂直施力、不同的力量下所測得應 變變化之平均值與標準差 ... 56 表 14. 內接式 6 ㎜植體(模型二),在舌側方垂直施力、不同的力量下所測得應 變變化之平均值與標準差 ... 57 表 15. 內接式 5 ㎜植體(模型一),舌側方垂直施力、不同的力量下測得應變變 化之平均值與標準差 ... 58 表 16. 內接式 5 ㎜植體(模型二),舌側方垂直施力、不同的力量下測得應變變 化之平均值與標準差 ... 59 表 17. 外接式 6 ㎜植體(模型一),在水平施力、不同的力量下測得應變變化之 平均值與標準差 ... 60 表 18. 外接式 6 ㎜植體(模型二),在水平施力、不同的力量下測得應變變化之 平均值與標準差 ... 61
表 19. 外接式 5 ㎜植體(模型一),在水平施力、不同的力量下測得應變變化之 平均值與標準差 ... 62 表 20. 外接式 5 ㎜植體(模型二),在水平施力、不同的力量下測得應變變化之 平均值與標準差 ... 63 表 21. 內接式 6 ㎜植體(模型一),在水平施力、不同的力量下測得應變變化之 平均值與標準差 ... 64 表 22. 內接式 6 ㎜植體(模型二),在水平施力、不同的力量下測得應變變化之 平均值與標準差 ... 65 表 23. 內接式 5 ㎜植體(模型一),水平施力、不同的力量下測得應變變化之平 均值與標準差 ... 66 表 24. 內接式 5 ㎜植體(模型二),水平施力、不同的力量下測得應變變化之平 均值與標準差 ... 67 表 25. 外接式植體各組別在舌側方垂直施力、不同的力量下,不同水平偏移程度 產生之應變減少百分比(%)與應變減少量(με) ... 68 表 26. 內接式植體各組別在舌側方垂直施力、不同的力量下,不同水平偏移程度 產生之應變減少百分比(%)與應變減少量(με) ... 69 表 27. 外接式植體各組別在水平施力、不同的力量下,不同水平偏移程度產生之 應變減少百分比(%)與應變減少量(με) ... 70 表 28. 內接式植體各組別在水平施力、不同的力量下,不同水平偏移程度產生之 應變減少百分比(%)與應變減少量(με) ... 71 表 29. 外接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型一),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 72 表 30. 外接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 73 表 31. 外接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 74 表 32. 外接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型二),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 75 表 33. 外接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 76 表 34. 外接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 77 表 35. 外接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 78 表 36. 外接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 79 表 37. 外接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 80
表 38. 外接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 81 表 39. 內接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型一),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 82 表 40. 內接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 83 表 41. 內接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 84 表 42. 內接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型二),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 85 表 43. 內接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 86 表 44. 內接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 87 表 45. 內接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 88 表 46. 內接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 89 表 47. 內接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 90 表 48. 內接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 91 表 49. 外接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型一),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 92 表 50. 外接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 93 表 51. 外接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 94 表 52. 外接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型二),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 95 表 53. 外接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 96 表 54. 外接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 97 表 55. 外接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 98 表 56. 外接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 99
表 57. 外接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 100 表 58. 外接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 101 表 59. 內接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型一),在垂直施力下,不同的 力量輸出所得到應變計的讀數 ... 102 表 60. 內接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 103 表 61. 內接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 104 表 62. 內接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型二),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 105 表 63. 內接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 106 表 64. 內接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 107 表 65. 內接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 108 表 66. 內接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 109 表 67. 內接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 110 表 68. 內接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在舌側方垂直施力下,
不同力量輸出得到應變計讀數 ... 111 表 69. 外接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型一),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 112 表 70. 外接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 113 表 71. 外接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 114 表 72. 外接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型二),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 115 表 73. 外接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 116 表 74. 外接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 117 表 75. 外接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 118
表 76. 外接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 119 表 77. 外接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 120 表 78. 外接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 121 表 79. 內接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型一),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 122 表 80. 內接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 123 表 81. 內接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 124 表 82. 內接式 6 ㎜植體,支柱 6 ㎜樹脂模型(模型二),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 125 表 83. 內接式 6 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 126 表 84. 內接式 6 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 127 表 85. 內接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型一),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 128 表 86. 內接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型一),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 129 表 87. 內接式 5 ㎜植體,支柱 5 ㎜樹脂模型(模型二),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 130 表 88. 內接式 5 ㎜植體,支柱 4 ㎜樹脂模型(模型二),在水平施力下,不同的 力量輸出所得到應變計的讀數 ... 131
第一章 引言
人工植牙發展迄今將近四十年,是一種在缺牙區藉由牙科植體(dental implant) 代替缺失的牙根完成口腔咬合重建的補綴方式。臨床上植牙可以應用於大多數的 單顆、多顆、或全口缺牙區,而且當補綴治療完成之後,其五年或十年的成功率 及存活率皆能高達九成以上1-3,顯示植牙技術已是一相當可靠的補綴方式。當成功 率已有一定的水準後,學者們逐漸關注於減少植體周圍骨流失量的目標上。因植 體周圍骨流失量愈低,可預期植體使用年限將愈長;另一方面,應用在前牙美觀 上,達到美觀的基本要素是穩定軟組織高度,此穩定的軟組織則有賴於穩定的植 體周圍骨質維繫。因此,如何有效減少植體周圍骨流失量,低於先前共識的標準,
逐漸成為當前重要的課題。然而,當補綴物完成且行使功能之後,部份植體邊緣 骨質逐年流失似乎仍是一個無法避免的問題。依據臨床上的觀察,骨吸收的模式 在植體接上補綴物負載開始第一年內,由最上緣的嵴骨區域開始,在植體周圍呈 垂直性地骨質吸收,並在X 光片上呈現出淺碟狀(saucerization)特徵,此垂直方向 的骨質吸收量約為0.9-1.6 mm,臨床上觀察到的骨高度恰停留在第一個螺紋附近;
負載超過一年後,每年的植體周圍骨質吸收量則僅有0.05- 0.13 mm10, 11。
在2006年Lazarra提出一系列臨床病例報告,發現在一些大直徑植體接上較小 尺寸支柱的案例中,早期骨吸收量並未如預期般達到第一個螺紋處,植體周圍骨 高度始終維持在植體最上緣。將大直徑植體接上較小直徑支柱使得支柱-植體連接 處產生水平偏移(horizontal offset),稱其為平台轉換(platform switching)4。
平台轉換減少植體周圍早期骨流失之因,目前文獻上提出一些可能的解釋,主 要分為兩方面來做假設,包括生物性因素(biological factor)及生物機械性因素
(biomechanical factor),以下將一一介紹。
以生物性觀點為出發,Lazarra 推測platform switching 之所以較少早期骨吸 收,是因為植體支柱交界(implant-abutment junction, IAJ)被往內縮到植體平台上,
使得發炎細胞隨之往植體中央移動,遠離嵴骨,減少骨頭的吸收4。2008年Roberto
為Lazarra的解釋提供正面的證據,他以組織學觀察由病人下顎取出的植體,植體 平台為4.8mm,放置的癒合支柱(healing abutment)為4.1mm,該植體取出原因是 因為種植位置不利於後續假牙製作,而骨整合並無問題,切片發現發炎組織侷限 在植體內縮的水平偏移(horizontal offset)區域,並沿著癒合支台往牙冠方向約0.35
㎜,顯示了platform switching使發炎結締組織往植體中央做水平移動,減少植體周 圍骨頭的垂直吸收5。
以生物機械性因素(biomechanical factor)為考量,Maeda以有限元素分析顯 示出platform switching的植體將應力往植體中心移動,在嵴骨處產生的應力較小,
因此對於植體骨頭介面的生物機械性層面影響較小6。Schrotenboer的實驗也顯示出 隨著platform switching 的程度愈大,在嵴骨處產生的應力會愈小7。另一文獻以有 限元素分析及應變規實驗模型技術測量platform switching造成應變變化,結果顯示 platform switching可減少<10%邊緣骨區應變8。Hsu et al. 以三維有限元素分析,
顯示在上顎後牙區域處植牙受到斜向咬合力後,platform switching設計可降低集中
於皮質骨區的應力,並將這些應力分散轉移到海綿骨的區域9。
綜合以上文獻可推測platform switching 的效果也許不僅限於生物性,在生物 機械性上可能也有影響。然而,在生物機械性方面的研究中,大多是利用有限元 素分析,其植體表面設計、支柱與支柱螺絲的介面常與臨床實際應用上有些差距,
而利用應變規測試實際使用植體,則不會面臨上述問題,與臨床的狀況較類似。
目前對於使用應變規測試的文獻僅有一篇8,而該研究僅比較外接式(external connection)植體,有無platform switching在嵴骨區域的應變差異,沒有比較內接 式(internal connection)植體,不同程度水平偏移(horizontal offset)在嵴骨區域造 成的應變差異,因此本次實驗的目的,是利用電阻式應變規的技術來評估(1)在 三種力量:正中垂直力量、側方垂直力量、水平力量的施力下,外接式與內接式 植體的補綴物有無platform switching在相對於嵴骨區域的位置的應變量比較。(2)
在相對於嵴骨區域的位置應變量是否隨著水平偏移愈大而愈大。
第二章 文獻回顧
2.1 植體-支柱介面(Implant-abutment interface)的設計
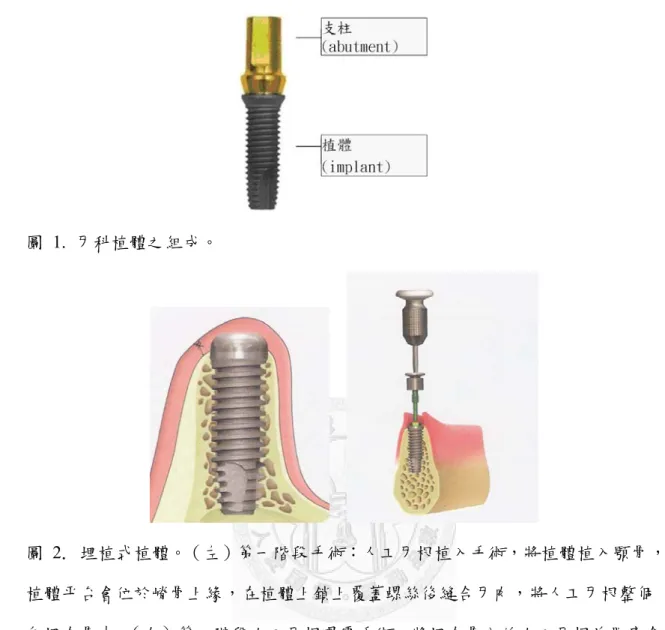
人工植牙是一種藉由牙科植體在缺牙區代替缺失的牙根,完成口腔咬合重建的 補綴方式。牙科植體的主要組成如圖1所示,包括兩大部分:(1)植體(implant):
藉由手術植入缺牙區的齒槽骨中,用以替代自然牙的牙根部分。(2)支柱
(abutment):以支柱螺絲(abutment screw)與植體相連,可直接鑄造燒結或以黏著 劑相連牙冠,以替代如自然牙的牙冠之美觀與功能。由於兩組件相接必有一接縫 存在,因而此交接介面稱為植體-支柱介面(implant-abutment interface),亦是微縫 隙(microgap)之所在,此微縫隙對於植體周圍骨高度有重要影響。依據植體品牌的 不同,植體-支柱介面也會有所差異,以下將說明常見的植體-支柱介面設計相關 之專有名詞:
2.1.1 埋植式植體與非埋植式植體(submerged and non-submerged implant)
埋植式與非埋植式植體的差別在於植體的手術術式及流程不同。埋植式植體 (submerged implant) 以Branemark 植體為代表,需要兩階段手術,第一階段手術將 植體植入顎骨,植體平台(platform)會位於嵴骨(crestal bone)上緣,在植體上 鎖上覆蓋螺絲(cover screw)後縫合牙肉,將植體整個包埋在骨中,以避免承受咬 合力,等待顎骨與植體之間產生骨整合 (osseointegration) 。這段癒合時間,在下 顎需三到四個月以上,在上顎需六個月以上。待三到六個月癒合期結束後,便進 入第二階段植體曝露手術,將埋在骨內的植體平台曝露在口腔環境中並與癒合支 柱(healing abutment)相連(圖2),待植體周圍軟組織穩定後,即可改接各式支柱 以完成補綴物。埋植式植體在學理上有以下一些優點:1.植體表面與骨頭癒合的 過程中,藉由牙齦的保護隔離來自於口腔的細菌滋生的可能。2.防止上皮長入植
體骨頭交界介面。3.防止在植體骨整合前受到過早負荷(premature load)或微移 動(micromovement)而導致骨整合失敗。
然而,後續亦有研究指出即使使用非埋植式植牙方式,也能產生良好的骨整 合與長期成功率,此類植體以Straumann植體為代表,其植體設計在頸部有一平滑 面(smooth collar),在植牙手術當次以此平滑面穿越牙齦暴露於口腔環境中(圖 3)。非埋植式植牙方式的優點在於不需要二次手術,等待骨頭癒合的時間也可同 時提供軟組織成熟。
在植體一開始的發展,埋植式和非埋植式植體其設計理念是不同的。然而在 近期的植體手術中,埋植式植體若初期穩定度(primary stability)足夠,也可使用 非埋植式植牙方式,在植牙當次接出癒合支柱,而不需第二階段手術。非埋植式 植體在前牙美觀區域,也可使用埋植式植牙方式,將植體種深,達到牙齦完全覆 蓋。
2.1.2 外接式與內接式植體-支柱介面(external connection and internal connection of implant-abutment interface
)連接支柱及植體這兩個組件的方式可分為外接式(external connection)及內接 式(internal connection)兩大類(圖4):外接式的植體介面突出於植體頸部之外,突 出的高度、大小與形狀可影響接合後支柱之穩定度及裝置支柱時的手感;內接式 則植體介面內縮於植體中,支柱從連接的介面向下突出,可插入植體頸部中。
2.1.3 平台轉換 (platform switching)
傳統的植體支柱交接面設計是支柱直徑與植體直徑一樣大,植體和支柱接合面 呈現平順的連接面。在2006年Lazarra將較小直徑支柱接在大直徑植體上使得支柱- 植體連接處產生水平偏移(horizontal offset),並將其稱之平台轉換(platform switching)(圖5)。Lazarra經由長達10年的放射影像觀察,發現在平台轉換支柱 的案例中,早期骨吸收量會較傳統的植體支柱交接面少4。
2.2 植體邊緣骨吸收(marginal bone resorption)之現象
2.2.1 傳統的植體支柱介面(conventional flat-to-flat implant-abutment interface)
2.2.1.1 植體邊緣骨吸收(marginal bone resorption)的觀察
牙科植體周圍骨高度變化的模式在非埋植式植體和埋植式植體略有 不同:這兩種植體的區分在於微縫隙的位置,非埋植式植體的植體頸部平 台會穿過軟組織,因此其支柱-植體介面(亦即微縫隙)會位於距離齒槽骨 上緣約 2 mm 的位置,依植體系統不同而稍有差異;在埋植式植體裡,支 柱-植體交界是位在齊平或稍低於嵴骨(crestal bone)上緣的位置(圖 6)。之後文章著重於埋植式植體周邊骨質變化的探討。
在埋植式植體裡,當補綴物完成且行使功能之後,部份植體周圍骨 質逐年流失似乎仍是一個無法避免的問題。依據臨床上的觀察,骨吸收的
模式在植體接上補綴物負載開始第一年內,由最上緣的嵴骨區域開始2,
在植體周圍呈垂直性的骨質吸收,並在X 光片上呈現出淺碟狀特徵,此垂 直方向的骨質吸收量約為0.9-1.6 mm,臨床上觀察到的骨高度恰停留在第 一個螺紋附近;負載超過一年後,每年的植體周圍骨質吸收量則僅有0.05- 0.13 mm10, 11。負載第一年內較大量的骨吸收期稱為早期骨吸收(early bone loss),負載第一年後則稱為晚期骨吸收(late bone loss)。
先前成功植牙的共識會議12中,認為成功的植體在負載第一年內周圍
骨吸收量必須小於1.5 mm,第一年之後年平均骨吸收量小於0.2mm,此數 值的決定就是來自於前述臨床觀察研究的結果。
2.2.1.2 植體邊緣骨吸收(marginal bone resorption)之原因
在找尋有效減少植體周圍骨流失量前,應先對植體周圍骨流失之成因有一通盤瞭解,才可對症處理。
造成植體周圍早期骨流失的原因,目前文獻13上提出一些可能的解
釋,大致上可分為兩大學派,第一學派主要是以生物性因素(biological factor)做為考量,另一學派則是以生物機械性因素(biomechanical factor)
為考量,以下將一一介紹。
2.2.1.2.1 生物性因素(biological factor)
自然牙周圍的組織解剖型態依次為牙齦溝(gingival sulcus)、連接上皮 (junctional epithelium)及結締組織(connective tissue attachment)三部份,連 接上皮加上結締組織的厚度總和有一固定值,約為2.04 mm,此距離稱為 生物性寬度(Biologic width)14, 15。當此生物性寬度受到牙結石或太深的 牙冠邊緣侵犯時,齒槽骨會吸收、讓出空間給軟組織,以維持生物性寬度 的恆定。牙科植體周圍的組織組成和自然牙類似,由表皮往齒槽骨依序是 牙齦溝、連接上皮、以及結締組織,如圖7 所示。生物性寬度在植體周圍 扮演軟組織屏障的角色,對抗細菌入侵。與自然牙一樣,當植體受到侵犯 生物性寬度的因素時,植體周圍將以齒槽骨吸收的方式獲得足夠的生物性 寬度。眾多研究已證實植體周圍的生物性寬度約在2.84- 3.80 mm 左右
16-18
。在 Berglundh 及Lindhe19的實驗中,將植體周圍軟組織削薄小於2 mm 時,此區域齒槽嵴骨的吸收量會大於正常厚度軟組織的部位,以恢復3 mm 左右的生物性寬度,證實了軟組織厚度不足將導致植體周圍骨組織吸收。
決定非埋植式植體周圍骨高度的重要因素之一就是粗糙面的位置,若 在植牙時將粗糙-平滑面交界處置於低於齒槽骨上緣的高度,最後齒槽骨 將會往下吸收到粗糙面開始處。Hämmerle20的研究將非埋植式植體種深,
使粗糙面位於低於嵴骨1 mm 處,負載一年後發現植體周圍骨吸收量為 2.26 mm,但如果非埋植式植體的粗糙面-平滑面交界處齊平於嵴骨上緣,
則骨吸收量只有1.06 mm;這可能是因為拋光面(polished surface)違反了生 物性寬度,在拋光面上無法形成與植體表面垂直的結締纖維,此垂直方向
的結締纖維可以緊密附著於植體表面,讓探針探測(probing)無法穿越,為 了重新形成此緊密貼附的纖維,造成植體周圍骨吸收至粗糙面下1 mm , 以提供結締組織附著的空間。
許多研究都顯示出在埋植式植體尚未暴露於口腔環境前,植體周圍骨 流失現象並不會發生。然而,在植體暴露於口腔環境後,無可避免地在植 體與支柱牙將產生微縫隙,此微縫隙於充滿許多微生物的口腔中,對於植 體周圍組織穩定度有不利的影響21。Hermann 22在1997年的動物實驗顯示在 埋植式植體裡,即使植體上緣的起始位置在第一階段植入手術時是位於齒 槽骨以下1 mm,但第二階段手術完後三個月,齒槽骨都會往下吸收到距 離微縫隙至少1.35 mm ,顯示骨頭與植體接觸無法發生於微縫隙附近。此 實驗是在未接受咬合力量下狀態下進行,因此應可排除過度負載的因素,
Hermann認為此植體周圍骨流失現象是因為微縫隙侵犯了生物性寬度,使 得嵴骨吸收以重新獲得足夠的軟組織厚度。有些研究23, 24在植體內部或補 綴螺絲(prosthetic screw)末端培養出微生物,這些學者認為微生物滲漏來 源最有可能來自於微縫隙處。Lindhe et al.25以組織學觀察,發現植體在微 縫隙上、下各0.5 mm 區域存在具有發炎細胞的結締組織(inflammatory connective tissue),並且在支柱牙置入後兩週內就觀察到0.5 mm的骨質吸 收,顯示微縫隙對植體周圍組織的影響。Ericsson認為這種微縫隙邊緣的 發炎細胞結締組織是來自於身體對於細菌入侵的防禦機制,這解釋了植體 周圍早期骨吸收約1mm的現象,而這齒槽嵴骨吸收現象在水平或垂直方向 都有可能發生26 。
2.2.1.2.2 生物機械性因素(biomechanical factor)
根據Frost27的研究,骨組織受到不同大小的應變時,骨量(bone mass) 可能有五種不同的反應,如圖8 所示,以所受應變分類依次為:(1)
Disuse:當骨組織不被使用而未受到應有的應變量時,骨質會逐漸吸收;
拔牙完後,齒槽骨吸收即屬於此狀況。(2)Physiologic load:骨組織在
正常生理狀態的受力下,骨量保持穩定;屬於一般生理狀況。(3)Mild overload:在輕微過度負荷的狀況下,骨量會重塑(remodeling)而略微增 生,以適應較大的受力;某些有磨牙習慣或咬合力大的患者,常可見齒槽 骨特別強厚,即屬於此類。(4)Pathologic overload:骨組織應變超過適 應範圍,導致骨質吸收;受到咬合創傷(occlusal trauma)的牙齒,常見牙周 韌帶變寬,可能就是牙齒周圍齒槽壁的骨質吸收影響。(5)Fracture:極 端的過度受力,造成骨折。
關於植體周圍的應力分佈研究,由有限元素分析28(finite element analysis) 或光彈分析(photoelastic analysis) 29,都顯示植體周圍骨質所受的 應力集中於頸部區域,即骨組織和植體發生最初接觸處。檢視植體周圍骨 質所受應力的分佈特徵,此集中於植體頸部的應力可能使骨質承受的應變 量落在pathologic overload的範圍,導致發生早期骨吸收的現象。除了Frost 的研究,也有其他動物實驗證實過度負載會造成植體周圍骨吸收,如 Miyata et al.發現實驗動物的假牙咬合高度超過180 μm 時,開始會發生骨 質破壞現象30,但若咬合高度僅高出100 μm,則沒有觀察到特別的骨吸收 現象31,此結果暗示過度負載對骨質吸收的影響可能有所謂的臨界點。
關於微縫隙影響嵴骨高度的原因,除了違反生物性寬度之外,也有其 它推測:當支柱受力時,支柱和固定不動的植體間有相對運動,將會使得 骨質吸收。Hermann 21為驗證,將支柱和植體間以四個焊接點
(laser-welding)連接起來,使支柱和植體間無法產生相對運動。結果發現,
只要支柱和植體間保持不動的關係,儘管介面存在100 μm 的縫隙,也不 會有骨質吸收的狀況發生。反之,若支柱和植體間處於可動的狀況時,不 論縫隙大小為<10 μm、50 μm、或100μm,產生的植體周圍骨吸收量是一 樣的,且此吸收量明顯大於支柱-植體無相對運動的組別。此研究結果顯 示出支柱與植體間的可動性可能是造成兩段式植體周圍骨質吸收的重要
原因之一。
皮質骨(cortical bone)對不同類型應力的承受度不同,對壓縮應力 (compressive stress)耐受度最強,其次是拉張應力(tensile stress),最不能承 受剪應力(shear stress)。植體頸部設計(Crest module)的外型會影響咬力對 於植體周圍骨組織產生的應力,進而對嵴骨高度產生影響。而螺紋的存在 改變了植體對周圍骨質產生的應力類型,不同的螺紋型態、螺紋間距、螺 紋深度等等造成的應力都不相同,若應力類型改變使負載落在嵴骨能承受 的範圍內,可能可以停止骨質吸收的現象。
2.2.2 平台轉換與邊緣骨吸收(platform switching and marginal bone resorption)
2.2.2.1 邊緣骨吸收(marginal bone resorption)的觀察
傳統的植體支柱交接面設計在接上補綴物負載之後,會產生如前所 述的早期性骨吸收,在X 光片上呈現出淺碟狀特徵。2006 年 Lazarra 提
出一系列臨床病例報告,經由長達10 年的放射線觀察,發現在一些大直
徑植體接上較小尺寸支柱的案例中,早期骨吸收量並未如預期般達到第一 個螺紋處,植體周圍骨高度始終維持在植體最上緣(圖 9)4。
後續亦有許多的臨床報告支持Lazarra,這些臨床報告指出使用平台 轉換(platform switching)的植體,相較於傳統的植體支柱交接面,有減 少邊緣骨吸收的效果32, 33。2010 年有學者提出平台轉換(platform switching)減少邊緣骨吸收效果的系統回顧(systemic review)與
meta-analysis,他們擷取了截至 2010 年 3 月 15 日以前發表的報告,篩選 後剩10 篇進行分析,這 10 篇研究共包含 1239 根植體,結果顯示平台轉 換的確有減少邊緣骨吸收的效果(mean difference:-0.37, P value<
0.0001);至於植體存活率(survival rate),平台轉換的植體與傳統的植
體支柱交接面兩者是沒有差異的(risk ratios:0.93,P value=0.89)34。 然而,在Becker的動物實驗中似乎無法證明platform switching是有效
的35, 36。他以一階段、非埋植性手術方式將植體種入狗的下顎,比較有無
platform switching在術後7天、14天和28天與軟組織和齒槽嵴骨高度變化的 關聯,發現有無platform switching對於齒槽嵴骨頂點(alveolar bone crest)
位置在統計學上並無顯著差異的影響(術後28天,兩組在頰側骨位置差 距:0.5±0.5㎜,舌側骨位置差距:0.1±0.5㎜);但對於軟組織的位置影響 則是有統計學上顯著的差異,platform switching減少了連接上皮(junctional epithelium)往牙根間方向的延伸量(apical migration)(術後28天,兩組在 頰側連接上皮位置差距:0.7±0.2㎜,舌側連接上皮位置差距:1.0±0.4㎜)
35。另一篇研究則是比較platform switching在術後六個月對於齒槽嵴骨高度 變化的影響,結果是有無platform switching對於齒槽嵴骨頂點(alveolar bone crest)位置在統計學上沒有顯著差異的影響(兩組在頰側骨位置差 距:0.3±0.8㎜,舌側骨位置差距:0.3±0.8㎜)36。
2.2.2.2 平台轉換理論(The theory of platform switching) 減少植 體周圍早期骨流失之因
平台轉換減少植體周圍早期骨流失之因,目前文獻上提出一些可能 的解釋,主要分為兩方面來做假設,包括生物性因素(biological factor)
及生物機械性因素(biomechanical factor),以下將一一介紹。
2.2.2.2.1 生物性因素(biological factor)
Ericsson 26由組織學觀察發現植體周圍的結締組織可分為兩類:先是 具有發炎細胞浸潤(inflammatory cell infiltration) 的結締組織,往下再以約 1 mm 的健康結締組織,健康結締組織之下才會與齒槽骨相接;亦即齒槽 骨和發炎細胞之間必須被1mm 的健康結締組織做為隔絕,而微縫隙上下 通常具有各約0.75 mm的發炎結締組織,在支柱-植體直徑一致的情況下,
由微縫隙往下約0.75 mm為發炎結締組織佔據、再往下1 mm 才是齒槽骨 能存在的位置,因此共造成約1.75 mm的骨吸收後才能產生足夠空間予軟 組織(圖10)。
Lazarra 對於platform switching 之所以較少早期骨吸收,推測是因為 植體支柱交界(implant-abutment junction, IAJ)被往內縮到植體平台上,
使得發炎細胞隨之往植體中央移動,遠離嵴骨,減少骨頭的吸收4(圖5)。
2008年Roberto為Lazarra的解釋提供正面的證據,他以組織學觀察由病人 下顎取出的植體,植體平台為4.8mm,放置的癒合支台(healing abutment)
為4.1mm,該植體取出原因是因為種植位置不利於後續假牙製作,而骨整 合並無問題,切片發現發炎組織侷限在植體內縮的水平平台介面
(horizontal offset)區域,並沿著癒合支台往牙冠方向約0.35㎜,顯示了 platform switching使發炎結締組織往植體中央做水平移動,減少植體周圍 骨頭的垂直吸收5。
2.2.2.2.2 生物機械性因素(biomechanical factor)
Maeda6針對platform switching的力學效應作三維有限元素分析
(Three-dimensional finite element analyses),結果發現platform switching 的植體組別在嵴骨處產生的應力較小,應力的集中往植體中心移動,因此 對於植體骨頭介面的生物機械性層面影響較小,但同時卻加大了支柱螺絲
(abutment screw)的應力,考驗著支柱螺絲所需強度。另一篇研究則利 用二維有限元素分析(Two-dimensional finite element analyses),除比較 有無platform switching,也比較水平偏移(horizontal offset)大小對於應力改 變的影響,作者選擇直徑5mm寬植體,搭配5.0㎜支柱(conventional)、4.5
㎜支柱(10% platform switching)與4.0㎜支柱(20% platform switching)
三種支柱牙,結果發現不管在垂直力量或者是側方力量,隨著platform switching 的程度愈大,在嵴骨處產生的應力會愈小7。另一篇研究除了使 用有限元素分析外,並使用應變規(strain gauge)實驗模型技術來測量立
即負載(immediate loading)植體和延遲負載(delayed loading)植體有無 platform switching對於嵴骨應力影響,有限元素分析指出platform switching 雖使得應力由植體平台邊緣往植體中心移動,但platform switching在骨頭 部分的應力則影響不大;而應變規實驗指出在立即負載的植體上,相較於 沒有platform switching的植體,有platform switching的植體在嵴骨區域產生 應變較小,且有統計學上的顯著差異,但在延遲負載的植體上,有無 platform switching在集區的應變則無統計學上顯著差異8。Hsu et al. 以三維 有限元素分析,顯示在上顎後牙區域處植牙受到斜向咬合力後,platform switching設計可降低集中於皮質骨區的應力,並將這些應力分散轉移到海 綿骨的區域9。綜合以上文獻可推測platform switching 的效果也許不僅限 於生物性,在力學上可能也有影響。
2.2.3 平台轉換(platform switching)的臨床應用性
若平台轉換減少邊緣骨吸收的效果屬實,則此設計將可提供以下幾個 優點:1.可增加植體的長期存活率:傳統的植體成功的定義在負載第一年 內周圍骨吸收量必須小於1.5 mm,第一年之後年平均骨吸收量小於 0.2mm,若在數十年後,植體可能會面臨骨量不足而須拔除的命運,特別 在短植體(short implant)上特別顯著,平台轉換減少邊緣骨吸收的效果 將可減少植體周遭骨流失,進而增加植體的長期存活率,特別對於短植體
(short implant)有很大的幫助。2.增進美觀:平台轉換在前牙美觀區可 保存嵴骨,進而促進齒間乳頭(interdental papilla)的保留,提供美觀的 效果。3.減少植體間所需最少距離:傳統植體支柱交接面設計的植體建議 種植的兩根植體間距離(inter-implant distance)至少須有3㎜以保留邊緣 骨高度,在某些因長期缺牙導致缺牙區進遠心寬度不夠的區域,此3㎜距 離有時不易達成。文獻指出平台轉換的植體,兩根植體間距離不論是1㎜、
2㎜或是3㎜,對於邊緣骨流失的影響是沒有統計學上的顯著37。
2.3實驗動機與目的
臨床上植牙可以應用於大多數的單顆、多顆、或全口缺牙區,而且當補綴治 療完成之後,其五年或十年的成功率及存活率皆能高達九成以上1-3,顯示植牙技術 已是一相當可靠的補綴方式。當成功率已有一定的水準後,學者們逐漸關注於減 少植體周邊骨流失量的目標上。因植體周邊骨流失量愈低,可預期植體使用年限 將愈長;另一方面,應用在前牙的美觀上,為了達到美觀的基本要素是穩定的軟 組織高度,此穩定的軟組織則有賴穩定的植體周圍骨質維繫。因此,如何有效減 少植體周圍骨流失量,低於先前共識的標準,逐漸成為當前重要的課題。
由先前的文獻回顧中,已有platform switching減少骨吸收的臨床報告陸續發表 出來,並且有許多研究分別為其生物性因素或生物機械性因素提供有力的證據支 持。然而,在生物機械性方面的研究中,大多是利用有限元素分析,其植體表面 設計、支柱與支柱螺絲的介面常與臨床實際應用上有些差距,而利用應變規測試 實際使用植體,則不會面臨上述問題,與臨床的狀況較類似。目前對於使用應變 規測試的文獻僅有一篇,而該研究僅比較外接式植體,有無platform switching在嵴 骨區域的應變差異,沒有比較內接式植體,不同程度水平偏移在嵴骨區域造成的 應變差異,因此本次實驗的目的,是利用電阻式應變規的技術來評估(1)在三種 力量:正中垂直力、側方垂直力、水平力的施力下,外接式與內接式植體的補綴 物有無platform switching在相對於嵴骨區域的應變量之比較(2)在相對於嵴骨區 域的位置應變量是否隨著水平偏移增加而變大。
第三章 材料與方法
3.1 製作實驗用模型的模具
1.利用基底板蠟(Paraffin wax, Shofu Inc., Kyoto, Japan)堆出一個長寬高分別為 70x20x22mm 的長方體蠟塊,之後取一個幻燈片塑膠盒的盒底置於析量器的平台 上,將蠟塊以平行析量器(surveyor)置入幻燈片塑膠盒,調整高度使得蠟塊的上長 寬面與盒口邊緣齊平並與水平面平行,然後固定析量器與塑膠盒,以確保蠟塊在 塑膠盒中的位置。接著將加成式矽膠印模材(additional silicone)注入蠟塊與塑膠 盒間的空隙中,直至印模材高度到塑膠盒口為止再加以刮平,並靜待印模材凝固
(圖11)。待印模材凝固之後,蠟塊長寬面平行於水平面的位置即可保持不變。
2. 將植體(OSSEOTITE® Parallel Walled Implants, BIOMET 3i, Palm Beach Gardens, USA )與implant pick-up impression post(Implant EP® Pick-Up Coping, BIOMET 3i, Palm Beach Gardens, USA)相連,固定於析量器的夾頭(chuck)上,使得 植體長軸與蠟塊的長寬面垂直。之後將蠟塊相對應於植體大小尺寸的區域融化,
並將植體埋入蠟塊之中,確認植體平台(platform)平面高於蠟塊上長寬面1mm並與 之平行(圖11)。
3. 將埋在蠟塊中的植體與析量器分開,並移除pick-up impression post後,換鎖上 pick-up impression coping。之後將塑膠盒蓋頂端相對應pick-up impression coping上 方鑿開一個約4cm x 3cm的洞,讓盒蓋蓋上時,impression coping 的頂端可露出盒 蓋之外。之後再將塑膠盒蓋與底端蓋緊並固定,並從洞口注入超硬石膏(Silky Rock Type IV improved stone ,Whip Mix Corporation, Louisville, KY, USA ),並靜待24 小 時等石膏硬化(圖12)。
4. 旋鬆並取出印模用螺絲柱(impression post)之後,將盒蓋與底端分開。接著將留 在塑膠盒中的蠟塊去除,並將塑膠盒的側壁鑿出洞,使得蠟塊留下的空隙對外相 通,就完成了製作實驗用模型的模具(圖12)。
3.2. 實驗用模型的製作
將實驗用的植體與固定在塑膠盒蓋端的impression coping相連,鎖緊
impression post固定後,再將盒蓋與盒身蓋牢並固定,並從塑膠盒側壁的洞中注入 環氧樹脂(EPOXICURETM RESIN, BUEHLER Technologies, Ratingen, Germany),
等待八小時後樹脂硬化,再旋鬆並移除impression post、打開塑膠盒盒蓋、並取出 塑膠盒中的樹脂模型,則可得到一體積為70x20x22mm 的長方體,並且正中央包 埋有一垂直上長寬面、平台高於表面1㎜的人工植體之樹脂模型(圖13)。
3.3實驗用模型設計
實驗選用外、內接式各2種不同平台尺寸的植體,直徑分別為5.0㎜、6.0㎜,長 度均為13mm,共4支植體(OSSEOTITE® Parallel Walled Implants, OSS613, OSS513, IOS613, IOSS513, BIOMET 3i, Palm Beach Gardens, USA)。分別將植體依前述方 法包埋在長寬高分別為70x20x22 mm 的環氧樹脂塊之中,露出至植體平台下1mm 的部分,製作步驟如3.1與3.2所述。再使用合於樹脂塊尺寸的夾具,將所有的實驗 模型分別用樹脂黏著劑固定。接下來取四組單軸電阻應變規(EA-00-031CE-350, terminal tab type; Measurement Group, Raleigh, North Carolina, USA )並使用甲基-2- 氰丙烯酸鹽黏著劑(M-bond 200, Measurement Group, Raleigh,North Carolina, USA ) 於樹脂表面於預黏貼部位經過酸鹼處理後,緊貼於植體平台周圍的近心,舌側、
遠心及頰側的樹脂表面分別將之黏貼並固定(圖14)。總共製作出四個組別模型,
每一組別依其頰舌方向性做對調後分成模型一(mode l)與模型二(mode 2)討 論之(圖17)。
3.4實驗數據的輸出與紀錄
應變計經由焊接墊(soldering pad)接上訊號放大器(2310 Amplifier ;
Measurement Group, Raleigh, North Carolina, USA ) (圖15),將實驗所得的訊號
放大一千倍( Gain = 1000 )後,再經過類比/數位訊號轉換器(A/D converter ; CED 1401, Cambridge Electronic Design, Cambridge, England ) (圖15) 以200 Hz 的採 樣頻率輸入電腦中,以便觀察訊號的產生是否正常,同時監視實驗中所產生雜訊 的大小。
3.5支台齒的製作與施力
在實驗中使用的牙冠是螺絲固持式補綴物(screw-retained prosthesis),長寬 高模擬自然牙下顎第一大臼齒平均尺寸10*10*10.5㎜,牙冠平台直徑在5mm植體 分成二種:5㎜(控制組)、4㎜(實驗組);在6mm植體分成三種:6㎜(控制組)、
5㎜(實驗組一)、4㎜(實驗組二)(圖17);材質為TiAl6V4,製作方式利用TDS 數位齒雕系統(TDS CAD-CAM system, Pou Yuen Technology Co.,LTD,
Taiwan)製作客製化支台(custom-made abutments)(圖16),當金屬冠需固定
在每一組模型以進行實驗時,均對金屬冠施以35N-cm的扭力。之後利用夾具將模 型固定在施力器(loading machine)上。在每一組實驗模型上,分別施以3組不同方向 力量:(1)正中垂直力量:模型正放,在支柱牙冠正中央(screw hole位置)垂直 往下施力,(2)舌側方垂直力量:模型正放,在距離支柱牙舌側邊緣1mm垂直往 下施力,(3)水平力量:模型平放,在距離支柱牙冠側邊緣1mm,由頰側往舌側 施力(圖18)。每組力量分三種不同程度施與,分別是(10N; 30N;50N),每次力量 每次施以五秒鐘,每組力量共施予10次。3.6實驗數據的分析
施力應變計測得的訊號輸入電腦後,利用Spike 2 軟體( Cambridge Electronic Design, Cambridge, England )進行訊號的轉換,將應變計電阻測得的電位類比變化 數位化,在軟體中的力量及應變量均是以伏特(voltage)來表示,四組應變計所得的 數據均加以紀錄,分析施力與應變計的數值變化時,取施力前0.5~0.6秒為基準,
與停止施力前的1 ~ 2秒做比較(圖19),並將兩個區間所得之差異值,記錄後藉 由公式轉換成微應變量(microstrain),公式如下:
ε:量測應變; ε c:校正應變; d p:量測電壓; d c :校正電壓
3.7統計方法
使用「Student’s T test」來比較對植體周圍環氧樹脂表面應變的影響,傳統支 台組別與platform-switching 支台組別是否有統計學上的顯著差異。在 5 ㎜尺寸植 體,P value<0.05 視為具有統計上的差異。在 6 ㎜尺寸植體,為使統計學上型一誤 差(type I error)的機率仍維持在 0.05,使用「Bonferroni 修正」調整各組別個別 比較的顯著水準,P value<0.017 視為有統計學上顯著差異。
第四章 結果
本實驗使用外、內接式各2種不同平台尺寸的BIOMET 3i植體,直徑分別為5.0
㎜、6.0㎜,共四組樹脂模型,牙冠平台直徑在5mm植體分成二種:4.1㎜(實驗組)、
5.0㎜(控制組),在6mm植體分成三種:4.1㎜(實驗組一)、5.0㎜(實驗組二)、
6.0㎜(控制組)(圖17)。以下將依不同力量狀態下,探討各個組別補綴物有無 platform switching在相對於嵴骨區域的位置的應變量的影響。(各組別之raw data 詳列於表29~表88)
4.1正中垂直力量的施力下,補綴物有無platform switching在 相對於嵴骨區域的位置的應變量比較
各組別受力後,四個方向應變規的應變變化量之平均值與標準差列於表1~表 8。由表1~表8可得知在正中垂直力量的施力下,不論施力大小,不論植體尺寸或 組別屬於內接式或外接式,觀察植體平台周圍應變量的方向性,於近遠心側均受 到壓縮應力(compressive force),於頰舌側均呈現伸張應力(tensile force)。在 各個組別中,於正中垂直施力下,有無platform switching設計在植體四周應變量變 化的影響,四組應變規均無法得出platform switching設計、水平偏移程度造成應變 增加或降低的規律性。
4.2舌側方垂直力量的施力下,補綴物有無platform switching 在相對於嵴骨區域的位置的應變量比較
由以往有限元素分析6,給予一側方垂直力量,在側方垂直力量施予處的同側
植體嵴骨交界處將產生壓縮應力,整體應力呈現偏垂直方向的應力集中,施予處 的對側植體嵴骨交界處將產生伸張應力。
表9~表16詳列出各組別受力後,四個方向應變規的應變變化量之平均值與標準 差。觀察植體平台周圍應變量的方向性,於近遠心側呈現壓縮應變,於頰舌側均 呈現伸張應變,整體應變方向的模式與正中垂直施力為一致的。在實驗前,如前
所述的有限元素分析6結果推測在偏舌側給予一垂直力量,頰舌側應變方向應該為 相反,舌側呈壓縮應力,頰側為伸張應力。然而本實驗結果在頰舌側均呈現伸張 應力,推測應該是由於使用的應變規為單軸,在垂直施力下,模型會有一往下的 主應力,該主應力使的四個方向的應變規應變方向與正中垂直施力類似。
由於近遠心側應變規由先前文獻8可推論在舌側方垂直施力下有無platform switching設計對其近遠心側應變並不會造成變化影響,此外,舌側應變規的黏貼方 向無法顯示主應力的方向,因此我們主要比較能呈現主應力方向的「頰側」應變 規。於舌側垂直施力下,不論植體尺寸或組別屬於外接式或內接式,有platform switching設計的支柱牙,植體頰側應變量會較小,且有趨勢當水平偏移程度愈大,
植體頰側測得之應變量會愈小(表9~表18)(圖20~圖27),詳細應變量及p value 值列於圖20~圖27。外接式6㎜植體(模型一),有platform switching設計的支柱,
植體頰側應變量會較沒有platform switching設計小,且在10N、30N和50N力量下均 有統計學上顯著的差異(p value<0.01),但在此組別下,不同程度水平偏移,4
㎜支柱與5㎜支柱其頰側應變量沒有統計學上顯著差異(10N:p value =0.61;30N:
p value =0.82;50N:p value =0.21)(圖20)。外接式6㎜植體(模型二),有 platform switching設計的支柱,植體頰側應變量均較沒有platform switching設計支 柱小,不同程度水平偏移,應變量隨水平偏移變大而愈小,在所有力量下均有統 計學上顯著的差異(p value<0.01)(圖21)。外接式5㎜植體(模型一)在30N和 50N下,platform switching降低應變的趨勢有統計學上顯著的差異(p value<0.01)
(圖22)。外接式5㎜植體(模型二)在50N下,platform switching降低應變的趨勢 有統計學上顯著的差異(p value<0.01)(圖23)。內接式6㎜植體(模型一),
在30N和50N下,platform switching降低應變及應變量隨水平偏移變大而愈小的趨勢 有統計學上顯著的差異(p value<0.01)(圖24)。而內接式6㎜植體(模型二)
僅在50N下有統計學上顯著的差異(p value<0.01)(圖25)。。內接式5㎜植體(模 型一)與內接式5㎜植體(模型二)在30N和50N下,platform switching降低應變的
趨勢有統計學上顯著的差異(p value<0.01)(圖26、圖27)。總而言之,platform switching在各組別均有降低應變的趨勢,且隨水平偏移程度愈大應變降低愈多,此 趨勢在50N力量下,所有組別均有統計學上顯著的差異(p value<0.01),在10N下,
則大多數組別於統計學上沒有顯著的差異。
表25~表26檢視各組別platform switching造成的應變減少量(με)及應變減少百 分比,當力量愈大時,platform switching造成的應變量減少量(με)會更明顯,也 愈容易有統計學上的差異。水平偏移程度愈大,應變減少量也隨之增多的趨勢,
此趨勢當力量愈大時愈容易有統計學上顯著(圖20~圖27)。此外,platform switching 造成的應變減少百分比並未隨著施力愈大而增加。在不同組別,應變減少百分比 也有所差異。水平偏移1.0㎜造成的應變減少百分比均比水平偏移0.5㎜的大。
在本實驗中,於舌側垂直施力下,水平偏移0.5㎜,在外接式5㎜植體(模型 二)、內接式6mm植體(模型一)和內接式6mm植體(模型二)造成的應變減少百 分比小於10%;在外接式5㎜植體(模型一)和內接式5mm植體(模型一)造成的 應變減少百分比小於20%;在外接式6㎜植體(模型二)造成的應變減少百分比小 於30%;在外接式6㎜植體(模型一)造成的應變減少百分比小於40%。水平偏移 1.0㎜在內接式6㎜植體(模型一)和內接式6㎜植體(模型二)造成的應變減少百 分比小於30%;在外接式6㎜植體(模型一)和外接式6㎜(模型二)植體造成的 應變減少百分比小於40%(表25~表26)。比較內、外接式植體的差異,在舌側垂 直施力下,觀察各組別應變減少百分比,顯示出在外接式植體platform switching 造成植體周圍應變減少百分比(%)較內接式植體大的趨勢(表25~表26)。
4.3水平力量的施力下,補綴物有無platform switching在相 對於嵴骨區域的位置的應變量比較
表17~表24詳列出各組別受力後,四個方向應變規的應變變化量之平均值與標 準差。由於推論從頰側往舌側水平施力下,有無platform switching設計對近遠心側 應變規並不會造成變化影響;水平施力下主應變的聚集處發生在靠舌側的應變
規,呈現壓縮應變。因此,在水平力量的施力下,本實驗比較補綴物有無platform switching在相對於嵴骨區域的位置的應變量主要是比較「舌側」應變規。於水平施 力下,不論植體尺寸或組別屬於外接式或內接式,有platform switching設計的支柱 牙,植體舌側應變量會較小,且有趨勢當水平偏移程度愈大,植體舌側測得之應 變量會愈小(表17~表24)(圖28~圖35)。各組別詳細應變量及p value值列於圖28~
圖35。外接式6㎜植體(模型一),有platform switching設計的支柱,植體頰側應 變量會較沒有platform switching設計小,且在10N、30N和50N力量下均有統計學上 顯著的差異(p value<0.01),不同程度水平偏移,4㎜支柱與5㎜支柱其頰側應變 量只在50N下有統計學上顯著差異(10N:p value =0.82;30N:p value =0.52;
50N:p value =<0.01)(圖28)。外接式6㎜植體(模型二),有platform switching 設計的支柱,植體頰側應變量均較沒有platform switching設計支柱小,在所有力量 下均有統計學上顯著的差異(p value<0.01),不同程度水平偏移,應變量隨水平 偏移變大而愈小的趨勢在30N和50N下有統計學上顯著的差異(p value<0.01)(圖 29)。外接式5㎜植體(模型一)在50N下,platform switching降低應變的趨勢有統 計學上顯著的差異(p value<0.01)(圖30)。外接式5㎜植體(模型二)在30N和 50N下,platform switching降低應變的趨勢有統計學上顯著的差異(p value<0.01)
(圖31)。內接式6㎜植體(模型一)和內接式6㎜植體(模型二),在30N和50N 下,platform switching降低應變及應變量隨水平偏移變大而愈小的趨勢有統計學上 顯著的差異(p value<0.01)(圖32、圖33)。內接式5㎜植體(模型一)與內接 式5㎜植體(模型二)platform switching有降低應變的趨勢,但均沒有統計學上顯 著的差異(圖34、圖35)。
表 27~表 28 檢視各組別在水平力量施力下,platform switching 造成的應變減 少量(με)及應變減少百分比,當力量愈大時,platform switching 造成的應變量減 少量(με)會更明顯,也愈容易有統計學上的差異。水平偏移程度愈大,應變減 少量也隨之增多的趨勢,此趨勢當力量愈大時愈容易有統計學上顯著(圖 20~圖