ii
國立臺灣大學醫學院護理學所 碩士論文
Department of Graduate Institute of Nursing College of Medicine
National Taiwan University Master Thesis
音樂治療對改善社區失智症長者行為問題成效之探討 Effect of Music Therapy on Behavioral Problems of the
Community Dwelling Elderly with Dementia
洪雲莉 Yun-Li Hong
指導教授:張媚博士 Advisor: Mei Chang, Ph.D.
中華民國一 0 三年二月 February, 2014
I
II
致謝
我終於畢業了,特別感謝指導教授張媚老師及口試委員邱銘章醫師、黃宗正醫師在論文 進行過程中肯指導。特別感謝指導教授張媚老師的收留,在職進修生涯中,面對工作,生產,
小孩的成長,許多因素的影響,而無心繼續完成此研究,數次有興起放棄的念頭,但張媚老 師從不放棄我,在旁鼓勵及耐心等待,讓一度放空的我重新提筆再來。
感謝先生與家人的包容及支持,讓我得以兼顧工作、家庭與學業,感謝邱銘章醫師及陳 達夫醫師協助個案的轉介,感謝佳慧,家榮夫婦及珮君提供文書處理的技巧,俊吉在統計處 理的協助,更感謝我周遭的朋友與同事們有形無形的鼓勵和相助,在研究歷程中,感謝當年 一起修課的同學,雖然大都已畢業,但至今仍不忘當年一起學習及互相鼓勵的時光。另外要 感謝林麗嬋教授提供 CMAI 躁動量表研究工具,由於各位熱心的協助,才能使我順利完成學 位論文,在此敬上由衷的感謝。
最後致上最真誠的感謝參與此次研究的失智症長者及其家屬,因為有你們的幫忙才能成 就此論文,雖然論文不盡完善,但願這小小的成果能與大家一起分享,期望可幫助更多失智 症長者及其家屬
中文摘要
失智症長者除認知功能障礙外,常伴隨行為問題及精神症狀,其行為問題常是造成照顧 者最主要的壓力源。本研究目的在探討音樂治療對改善社區失智症長者行為問題之成效,本 研究採實驗性研究設計,以立意取樣方式對台北市某醫學中心神經內科門診,選取符合選樣 條件的失智症長者,以隨機分配方式分至實驗組與對照組各 21 人。實驗組及對照組均於研究 開始及結束時接受家訪一次,及每週電訪一次,對照組的指導內容為一般失智症的照護,實 驗組的指導則包括請家屬執行每週 2 次,每次 30 分鐘的音樂治療,研究共為期六週。在研究 開始時對兩組進行前測,6 週後再進行後測,測量工具包含人口學基本資料表、簡易智能量 表、中文版機構型 CMAI 躁動行為量表及中文版神經精神徵量表,實驗組在音樂介入前並以 TES1350A 數位式噪音基測量住家環境外在噪音情形。研究數據資料以 SPSS19.0 for windows 進行分析。
研究結果顯示實驗組後測之行為問題總分,身體攻擊行為、身體非攻擊行為、語言攻擊 行為及語言非攻擊行為分數均較前測時顯著下降。實驗組神經精神病徵量表(Neuropsychiatric Inventory, NPI)總分及其 12 次項目分數顯著低於控制組。聽音樂的次數與行為問題次數無顯 著相關性。
本研究發現音樂治療對減少社區失智症長者的行為問題有成效,建議醫療照護人員將音 樂納入護理照護中,並指導家屬在家也可以自行播放音樂,改善失智症長者的行為問題。
關鍵字:音樂治療、社區、老人、失智症、行為問題、精神行為症狀
IV
Abstract
In addition to cognitive impairment, the senior suffering from dementia usually has to deal with other problems such as a behavioral problem and psychiatric symptoms. Their behavior problem turns out to be the key source of all pressure of those caregivers. This research is based on how to explore music therapy and its result to solve the behavioral problem of the senior suffering from dementia to make more progress. It adopted the empirical research methods by making use of purposive sampling taken from a Neurology Clinic at a particular medical center in Taipei City. The research selected a few more samplings that fit in the requirements of the senior suffering from dementia. The senior was divided into an experimental group and a control group through
randomization and each group consisted of 21 people. Both the experimental group and the control group allow for a home interview once in the beginning of the research and at the end of the
research. A weekly telephone interview is required as well. The content of instruction for the control group was based on regular care of the dementia. The instruction for the experimental group
contains a 30-minute music therapy twice a week. It took about 6 weeks to complete this research.
In the beginning of this research, both groups carried out a pre-test, and then carried out a post-test 6 weeks later. The instrument for evaluation is composed of a basic information sheet of
demography, mini-mental state examination (MMSE), an instructional Cohen-Mansfield Agitation Inventory (CMAI) in Chinese version, and Neuropsychiatric Inventory (NCI) in Chinese version.
The experimental group utilized TES1350A digital noise machine to estimate the external noise in living environment before music is involved. The research data showed that everything is analyzed with SPSS19.0 for windows.
The result showed that there is an abrupt decline in the post-test carried out by the
experimental group on the subject of the total points of behavioral problem, physical aggression,
non-physical aggression, verbal aggression, and non-verbal aggression. The total points of the Neuropsychiatric Inventory (NPI) from the experimental group and its scores from 12 items are lower than the points owned by the control group. The times of listening to music and behavioral problem do not have a significant correlation with each other.
This research finds out that musical therapy will work out at last to reduce the behavioral problem of the senior suffering from dementia in the community. It is suggested that the medical staffs of eldercare shall incorporate music into health care. The staffs are asked to teach the
dependents to play music at home by themselves as well so that the behavior problem of the senior suffering from dementia can be improved.
Key words: music therapy、community、elders、dementia、behavioral problems、
Psychological and behavioural symptoms
VI
目錄
致謝 ... II 中文摘要 ... III 英文摘要 ... IV 目錄 ... VI 圖目錄 ... VIII 表目錄 ... VIII
第一章 緒論
... 1第一節 研究動機及重要性 ... 1
第二節 研究目的 ... 4
第三節 研究假設 ... 4
第四節 名詞界定 ... 4
第二章 文獻查證
... 6第一節 失智症 ... 6
第二節 失智症長者之行為問題 ... 8
第三節 音樂治療的概念與理論 ... 12
第四節 失智症與音樂治療 ... 15
第五節 概念架構 ... 18
第三章 研究方法
... 19第一節 研究設計 ... 19
第二節 研究對象與場所 ... 19
第三節 研究工具 ... 20
第四節 研究步驟 ... 22
第五節 研究倫理考量 ... 23
第六節 資料處理與分析 ... 24
第四章 研究結果
... 25第一節 研究對象之人口學特性之分佈 ... 25
第二節 音樂治療對社區失智症長者行為問題改善成效 ... 36
第三節 音樂治療介入次數的成效 ... 48
第四節 研究假設驗證 ... 49
第五章 討論
... 50第一節 人口學特性分析與討論 ... 50
第二節 音樂治療對社區失智症長者行為問題之探討 ... 52
第三節 研究建議及限制 ... 54
第六章 結論
... 56參考文獻
... 57中文部分 ... 57
英文部分 ... 60
附件
... 67附件一 失智症長者之人口學基本基料 ... 67
附件二 簡易智能量表(mini-mental state examination, MMSE) ... 68
附件三 中文版 CMAI 激動行為量表 ... 69
附件四 NPI 量表 ... 71
附件五 中文版機構用 CMAI 授權書 ... 83
附件六 臨床試驗許可書 ... 84
VIII
圖目錄
圖 2-5-1 概念架構 ... ...18
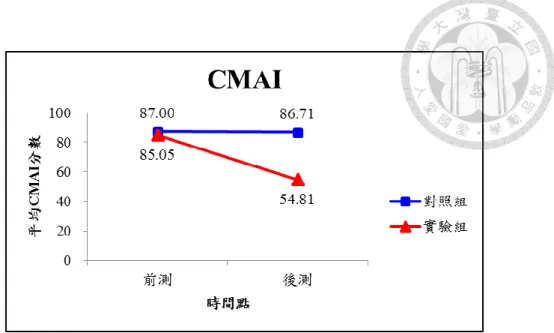
圖 4-2-1 在前測及後測分別比較實驗組與對照組之 CMAI 總分 ... 39
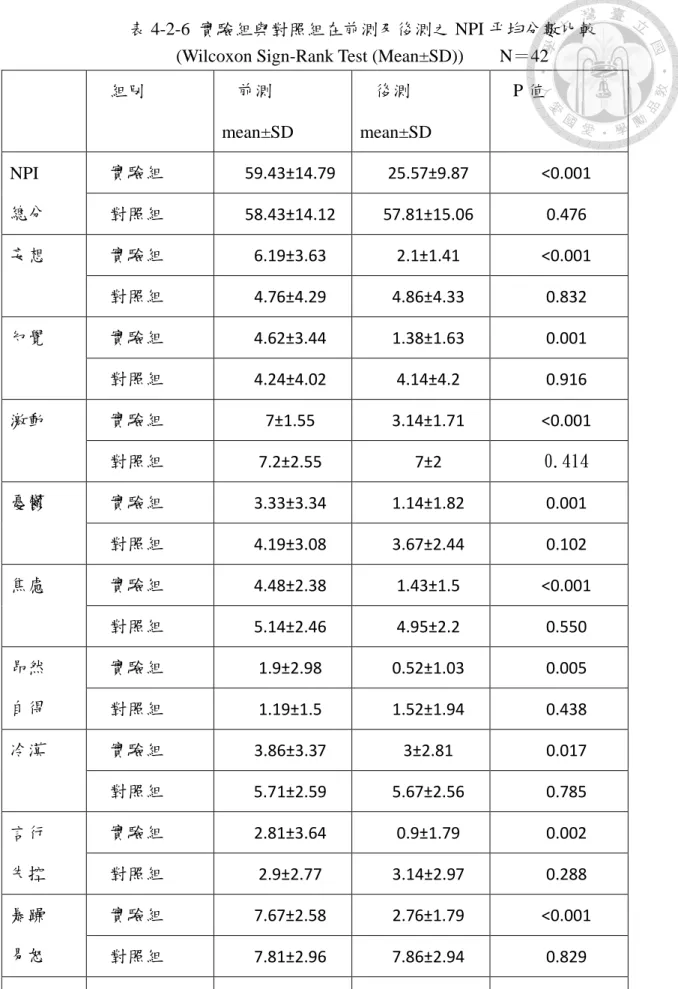
圖 4-2-2 在前測及後測分別比較實驗組與對照組之 NPI 總分 ... 47
表目錄
表 3-1-1 研究設計表 ... 19表 4-1-1 研究對象之基本資料分布情形 ... 26
表 4-1-2 人口學特性與 CMAI 測量行為問題之相關分析 ... 29
表 4-1-3 人口學特性與 CMAI 測量行為問題之差異分析 ... 30
表 4-1-4 人口學特性與 NPI 測量行為問題之相關分析 ... 32
表 4-1-5 人口學特性與 NPI 測量行為問題之差異分析 ... 33
表 4-2-1 CMAI 之常態性檢定 ... 36
表 4-2-2 在前測及後測分別比較實驗組與對照組之 CMAI 分數(獨立樣本 t 檢定) ... 38
表 4-2-3 實驗組與對照組在前測及後測之 CMAI 分數比較(成對樣本 t 檢定) ... 38
表 4-2-4 NPI 之常態性檢定 ... 40
表 4-2-5 比較兩組間 NPI 平均分數 ... 44
表 4-2-6 實驗組與對照組在前測及後測之 NPI 平均分數比較 ... 46
表 4-3-1 各量表與聽音樂次數相關分析 ... 48
第一章 緒論
第一節 研究動機及重要性
隨著現在醫療科技的進步,人類的平均壽命逐漸延長,全球高齡化的社會趨勢,人口老 化已是各國共同關心的議題,根據內政部統計處的統計資料顯示:2012 年底我國 65 歲以上 老年人口 2,694406,占總人口比率的 11.53%,(內政部,2012),相對的慢性疾病罹患率也逐 年增加,(行政院衛生署,2010),這些慢性疾病及老化人口已被證實對家庭、整個社會、健 康照護系統及社會成本帶來莫大的衝擊,而失智症也是一種老年常見的疾病之一,雖然目前 尚未找到治癒失智症的方法,但提供「以人為中心」之照護,協助失智症長者調適疾病,延 緩退化,並提昇失智症長者及其家庭照顧者之生活品質應是社會大眾所需要重視及關心的問 題。
根據統計指出2010年全球估計約有三千500萬失智症患者,每一年會新增四百六十萬失智 症長者,除非可找到預防方法或有效的治療此疾病,否則預估至2050年將會快速增加為一億 人,全世界平均每七秒鐘出現一位失智症長者(國際阿茲海默氏症組織 Alzheimer’s Disease International; ADI, 2012)。在美國,大約有五百三十萬人是阿滋海默氏症長者,65歲以上的 人口中,罹患此病的機率約有13%,而85歲以上的老人,則高達一半得病機會(Alzheimer’s Association, 2010)。
台灣地區盛行率調查結果因研究方法的差異而有差別,65 歲以上老人之失智症盛行率約 為 2-4.07%,其中又以阿滋海默氏症最為常見,約佔半數(李文光,2007;劉景寬,2003)。
根據社團法人台灣失智症協會推估,台灣目前約有 17 萬失智症長者,預計 2050 年將有約 66 萬失智症長者,每年大約增加 4.3 萬位新的失智症長者,依失智症社區盛行率計算,社區中 約有 15 萬失智症長者(台灣失智症協會,2012)。隨著年齡的增加,老人罹患失智症的機率 也明顯上升,所以,就如同 ADI 在 2004 年提出之口號「No Time To Lose」(憶不容遲),我 們沒有多餘的時間猶豫了,因此,失智症已是目前全球研究的重要議題。
失智症長者目前沒有積極有效的治療方法(唐,1999),隨著病情的進展,在照顧失智症 長者過程中,最讓照顧者感到相當棘手的是行為問題的處理,行為問題可能出現在失智症不
2
同的階段,徐(1992)對國內安養中心所做的研究調查發現失智症長者 55%有問題行為,其 中 42%躁動、41%語言攻擊、39%不理人等,而國外研究失智症長者在機構中一週至少一次 或更多次激動行為的盛行率可達 93%(Cohen-Mansfield,Marx & Rosenthal, 1989),社區中,每 週發生攻擊行為一次以上達 31%(Ryden,1988),兩週則可達 91%(Winger,Schirm &
Stewart,1987),且失智症長者常因行為問題而傷害自己或他人與環境的安危,亦是照護者在 居家照顧上最主要壓力來源,家庭成員間也因照顧壓力的提高而增加彼此的衝突,進而影響 家庭生活品質及健康照護資源,也是家屬直接送長者到長期安養機構的主要原因(邱、何、
陳、徐,2004)。目前傳統上在處理行為問題多以使用精神科藥物或身體約束來控制,但這些 措施往往無法有效的改善行為問題,而且常誘發不良的副作用(跌倒、吞嚥困難、藥物中毒 等危險)及負面的身心影響(Bradley,Siddique & Dufton,1995),以及是否符合倫理道德的照 護。
在美國大約有 1 千 1 百萬的家屬、朋友、鄰居提供沒有酬勞的照護這些失智症長者
(Alzheimer’s Association,2010),而國內失智症長者約有 95%是由家人照顧(黃、劉、徐,
2006),這些照顧者都需承受極大的情緒壓力及憂鬱,許多家屬亦會面臨生理健康、職業、收 入與經濟的嚴重損害(Alzheimer’s Association,2010),甚至與社會疏離,有研究發現失智症 照護者就醫的比率比非照護者高出 46%以上,且服藥率也多了 71%(Ernst & Hay,1994)。
護理是以全人為中心,因此,在照顧失智症長者時,除了嘗試減緩認知功能惡化外,其如何 改善生活品質,減少行為問題發生的頻率,亦可減緩照顧者生理、心理方面的壓力及負荷,
進而增進失智症長者的居家照護品質,乃是護理專業所應盡的責任,尋找既簡單又可實行且 不昂貴的護理措施來減少失智症長者行為問題發生的頻率是當務之急。
有關照顧失智症長者照護經濟成本包括直接成本與間接成本(周、張、傅和王,2001),
直接成本是指醫療部分,有金錢的付出,如:診斷費用、所有醫療費用等,而間接成本是指 非醫療部分,非金錢的付出,如:失智症長者之生產力損失、失智症照護者所失去的工作價 值及休閒時間(邱、胡,2003),照顧者人力成本的費用是相當高的,就社區照顧而言,在美 國照顧者大約提供 125 億小時的照顧,也就是每個照顧者每週平均花費 21.9 小時在照顧失智
症長者,以每小時平均照顧費用約 11.5 美元,則每一年在失智症長者至少需花費 1440 億美 元(Alzheimer’s Association,2010)。Moore 和 Clipp(2001)曾調查在社區每位失智症長者在非 正式照護(指照護時間及照護者所損失的收入)上的花費約 18385 美元。根據周等人(2001)
探討台灣地區老人失智症經濟成本的研究結果顯示,老年失智症所帶來的經濟成本主要為間 接照護成本,所以排除醫療上的直接成本,單以間接的照護成本來評估,在照護時間低估計 算(不包含照護者監督病人的時間),每位失智症長者每年平均所花費的總經濟成本約為 206311 至 447486 元,老人失智症全國總經濟成本每年需耗費約介於 51 億至 111 億元。由此 可知,失智症的照護成本對照顧者及整體社會國家是一項沈重的負擔。
雖然,音樂並無治癒疾病的本身,但研究及臨床報告都已證實音樂治療的效果,在臨床 上應用音樂治療於西方國家已被推行多年,在國外應用音樂治療在失智症長者身上,對於緩 解認知惡化,改善情緒,行為問題的控制,語言表達及社交技巧,均有正向顯著之差異(Brotons
&Koger,2000;Clark,Lipe & Bilbrey,1998;Gerdner,2000)。目前國內也漸漸重視音樂治療的 效果,普遍用在減輕焦慮、改善睡眠品質、緩解疼痛、注意力的轉移等。然而,國內研究中 卻很少探討有關應用音樂治療改善社區失智症長者行為問題之成效,音樂除了具有放鬆及鎮 靜的效果外,也可以用來減輕環境的刺激(Gerder & Buckwalter,1999),有些音樂類型可以緩 和噪音及避免不必要的刺激(Sung, 2005),而且音樂治療在執行上既簡單又方便,可由護理 人員、照顧者、長者自行操作。
照顧失智症長者對照顧者無疑是一項沈重的負擔,而又以行為問題更讓家屬感到最困 擾,但目前國內研究失智症長者之照護及相關議題多以機構之長者為主,可能是社區居住的 失智症長者人口較分散,在執行護理措施比機構更易耗時間、人力且需家屬同意配合,所以 對於社區佔較多比率的失智症長者,反而缺乏相關的研究及護理措施。因此,研究者想藉由 音樂治療對改善社區失智症長者行為問題成效上的探討,並提供相關的建議,期望證明音樂 治療的有效性,並廣泛將音樂治療實際應用在失智症長者之照護,提供護理人員及家屬在處 理失智症長者行為問題多了另一項護理措施,以提升家庭照顧者及失智症長者在居家的生活 可達到最佳的調適狀態及品質。
4
第二節 研究目的
1.探討社區失智症長者之人口學特性、認知功能、使用藥物的情形與行為問題之相關性。
2.探討音樂治療對改善社區失智症長者行為問題與精神症狀之成效。
第三節 研究假設
1.接受音樂治療之失智症長者比沒接受音樂治療的失智症長者其行為問題有顯著下降。
2.接受音樂治療之失智症長者比沒接受音樂治療的失智症長者其精神症狀有顯著下降。
3.社區失智症長者之人口學特性、認知功能、使用藥物的情形與行為問題有顯著相關。
第四節 名詞界定
一.失智症長者:65 歲以上的老人,經神經內科或精神科醫師確立診斷為失智症者。
二.行為問題:行為問題是指不適當的語言、聲音或動作,且這些不適當的行為,無法被外在 觀察者解釋是因患者的需要或混亂狀態所造成的,其類型分為四大類:語言的攻擊行為(咒罵 或言語攻擊、言詞上的性侵犯)、身體的攻擊行為(吐口水、打、踢、不適當搶奪他人物品、
推、投擲物品、啃咬、搔抓、傷害自己或他人、撕開物品或破壞所有物、生理上的性侵犯或 暴露生殖器),語言非攻擊行為(持續性無理的要求以吸引注意或幫忙、重複句子或問題、製 造奇怪的聲響、尖叫、不斷抱怨、反對癖)身體非攻擊行為(踱步和漫無目的遊走、不適當的 穿脫衣服、企圖到達另一個地方、故意跌倒、食用或飲用不適當的東西、不適當的處理物品、
藏匿物品、儲藏物品、表現出重複動作、普遍的坐立不安(Cohen-Mansfield & Billig,1986;
Lin,Kao,Tzeng & Lin,2007)。
三.非認知症狀: 為精神病症狀(妄想、幻聽)、睡眠週期異常、情緒障礙(憂鬱、焦慮)等(張、
鍾、簡、劉、陳,2004,黃,2006)。
四.音樂治療:目前音樂治療的定義仍無統一的說法,根據世界音樂治療聯盟(The World Federation of Music Therapy, WFMT)定義音樂治療為經由合格的音樂治療師使用音樂或音樂 的原理(音調、節奏、旋律及和聲)在個案或團體中設計一套可幫助和促進溝通、人際關係、
學習、調動、表達和其他有關治療目標為了生理、心理、情緒、社會和認知的需求。音樂治 療可分為被動音樂治療與主動音樂治療,前者為選擇唱片播放或吟唱音樂的行為,後者為接
受者利用音樂工具主動參與即興創作(Vink, Birks, Bruinsma, & Scholten, 2003)。本研究採被 動音樂治療作為介入措施。
6
第二章 文獻查證
第一節 失智症 一.失智症的定義
失智症(dementia)之定義是指在清醒的意識狀態下,多重認知功能進行性的缺損、記憶 力的缺損,由於失智症是腦部疾病造成的症候群,通常為慢性及廣泛性官能不良之本質,可 造成多種高級皮質功能之障礙,包括記憶力、智力、注意力、思考、定向感、理解能力、計 算、學習能力、語言及判斷能力等方面,另外精神功能包括情緒、人格及社交行為等方面也 會被影響(Sadock & Sadock, 2005);如果病人有意識不清之情形,則應考慮是否有物質使用 誘發或內科疾病所引起的譫妄狀態(唐,1999);此外,診斷失智症要件中,長者必須因為這 些症狀明顯而影響其社交生活或職業功能的損傷,無法維持之前應有的功能程度之表現
(Sadock, et al,2005)。
二.失智症的症狀
失智症的臨床表現常以認知功能及行為問題、精神狀態等三方面的退化為主。在認知功 能方面,當認知功能逐漸產生退化時,記憶力、思考力、推理及判斷能力也逐漸受影響,簡 單的事情都做不好,甚至連自己的姓名,親朋好友都不記得,時間、地點也都搞不清楚,最 後自我照顧能力行為則會完全喪失(侯、李,2003)。在精神方面,失智症長者常有憂鬱症、
焦慮不安、幻想、幻覺、疑心重、被偷或被害妄想及認錯他人等情形(邱等人,2004)。在行 為問題方面包括激動、攻擊行為、睡眠障礙、重複現象、遊走、迷路、多食行為、病態收集,
其行為問題及精神症狀發生頻率占失智症長者 7 成以上,憂鬱情形約 5 成(邱等人,2004;林、
白,2006)。由文獻得知,失智症長者的行為問題比認知功能的退化及精神症狀更易造成照顧 者照護上的負擔(黃,2006)。
三.疾病分類學
失智症是由許多病因引起的,依其臨床病灶的不同可將失智症分為:原發性退化的失智 症、血管型失智症、其他原因引起的失智症(林,1998;李、陳,2000)。
1.原發性退化的失智症
Alzheimer’s disease:最早是於 1907 年由德國心理學家兼病理學家 Alois Alzheimer 首先描述 此疾病病患之臨床特徵(侯等人,2003;Sadock,et al,2005),Alzheimer’s disease 是一種神經系 統逐漸緩慢進行退化性的失智症,是所有失智症中最為常見的一種,約有 60-80%,且據統計 顯示女性約為男性的兩倍,其流行率會隨著年齡的增加而升高(林,1998;劉,2003;Alzheimer’s Association,2010)。疾病早期以認知功能退化最明顯,其臨床表徵以記憶減退,尤其是短期記 憶為主,但有時不易發覺,但隨著疾病的進展長者雖仍有正常的運動及感覺系統,手腳也健全,
但日常生活稍複雜的事務已無法自行料理,如買東西、算錢及外出時會迷路,當疾病進展到中、
重度後,自我照顧能力完全喪失,行動能力開始有困難,大小便失禁,喪失語言和定向感能力,
吞嚥困難,甚至癱瘓無知覺,長期臥床,日常生活起居皆需他人完全照護(邱等人,2004)。 一些神經退化性疾病如巴金森氏症、運動及語言異常的疾病也有可能伴隨失智症,其症狀 常有椎體外症候群,行動遲緩,大約有 15-20%的巴金森氏症病患可能會患有失智症(唐,
1999),另外額顳葉型失智症及路易士氏體失智症亦屬於此類型。
2.血管型失智症
主要與腦血管疾病有關,僅次於Alzheimer’s disease,是造成失智症第二常見類型,約佔 了所有失智症長者的 15-30%。此病發生率會隨年齡增長而增加,男性多於女性。主要是因為 多發性腦梗塞、缺氧、腦出血,大量腦組織被破壞所引起的(Sadock, et al,2005),由於大腦功 能可能有自我修復的能力,所以將這些病因控制住,又經由適當的治療,其症狀會穩定到某種 程度,有些人甚至會緩慢的進步(唐,1999)。
3.其他原因引起的失智症
有些內、外科的疾病也會產生失智症,如甲狀腺功能低下、新陳代謝異常、感染、腦部腫 瘤和外傷、藥物和毒物中毒及引起假性失智症的精神症狀,約佔所有失智症長者的 10%,這些 疾病只要找出病因並適當積極的治療,是可以讓患者恢復其智能(李等人,2000)。因此,在 臨床上,除了確認失智症長者的症狀外,更要仔細的做一系列檢查,評估是否有可治療的失智 症。
8
四.失智症的流行病學
根據WHO及Alzheimer Disease Association International(ADI)2012年估計60歲以上老人失 智症盛行率約4.7%,目前全世界約有3560萬失智症長者,預測每20年會以倍數成長。台灣社 區失智症盛行率,65~69歲為1.2%、70~74歲為2.2%、75~79歲為4.3%、80~84歲為8.4%、
85~89歲為16.3%、90歲以上為30.9%(台灣失智症協會,2012)。此調查結果顯示,失智症 盛行率隨著年齡增加而有上升的趨勢,每5歲約增加一倍。
第二節 失智症長者之行為問題 一.失智症之行為問題
行為問題是失智症長者的特徵之一,也是讓照顧者感到最困擾的問題,因失智症長者對 外在環境的壓力及噪音忍受度降低,當調應不良時易產生行為問題,根據 Cohen-Mansfield 和 Billig(1986)將行為問題定義為「不適當的語言、聲音和肢體動作,而這些不適當語言、聲音 和肢體動作是無法被觀察者判斷是來自患者的需要或因呈現混亂的精神狀態而產生的行 為」。問題行為中指的不適當行為(inappropriate),應包括行為表現與頻率的不適當,且非一 因素情境下所發生的可觀察行為。然而,並不是所有失智症長者都會發生問題行為。由其他 常見文獻得知問題行為(problem behaviors)與躁動行為(agitated behaveiors)、破壞行為
(disruptive behaviors)、干擾行為(disturbing behaveiors)、行為問題(behavioral problems)、
攻擊行為(aggressive behaviors)等,皆被視為相同的意思(林、林,2004;Schreiner,2001)。
二.問題行為的影響因素
行為問題及激動可能意味著潛在的心理或生理的痛苦(Cohen-Mansfield, 1995),而關於問 題行為影響因素,文獻上已有許多探討,包括人口學特性的性別、年齡、婚姻狀況、教育程 度、失智症嚴重程度、罹患慢性疾病的多寡、日常生活功能、身體狀況、認知及情緒程度、
壓力反應、居住環境、人際關係、約束及藥物使用等皆會對問題行為產生不同的影響。
Burgio et al.(2000)針對 46 位護理之家之失智症長者做性別與問題行為之間的相關性,結 果發現女性失智症長者發生語言激動行為比例約為男性失智症長者的三倍,但男性失智症長 者發生身體攻擊行為的頻率明顯高於女性失智症長者,而 Schreiner(2001)對 391 位護理之家
的失智症長者作研究對象,發現除了喊叫行為女性失智症長者明顯高於男性外,在所有問題 行為的總分男性失智症長者明顯高於女性,而男性失智症長者的身體攻擊行為發生的頻率也 明顯高於女性,但 Swearer and Colleagues(1988)發現問題行為的嚴重度和型態與性別在統計上 無明顯的相關性。
Hwang, Yang, Tsai and Liu(1997)針對台灣 75 位阿滋海默氏症長者問題行為的研究中,發 現年齡愈大、愈晚發病者與睡眠障礙呈顯著的正相關,而高教育程度者出現問題行為次數較 多。但 Schreiner(2001)發現其實年齡與問題行為並無統計上的相關性。國內、外研究針對攻 擊行為,發現在性別、教育程度及發病年齡亦無統計學上的意義(張等人,2004;
Cohen-Mansfield et al.,1986)。Cohen-Mansfield、Marx and Werner(1992)研究中發現愈年輕的 失智症長者愈容易出現身體的非攻擊行為,但年紀愈大者則因可能合併較多的疾病診斷及聽 力障礙,所以攻擊行為與語言攻擊行為會較明顯,同時他也發現當失智症長者罹患愈多慢性 疾病時,其語言攻擊行為會明顯增加,慢性疾病愈少者,則以身體的非攻擊行為為主。
婚姻狀態發現已婚失智症男性呈現較多攻擊行為(Cohen-Mansfield、Marx and Werner,
1992)。隨著認知功能愈差及自我照顧能力退化,失智症長者的行為問題也會愈來愈多,尤其 在協助進食或洗澡過程中最常出現身體攻擊行為(Schreiner,2001),Buffum et al(2001)探討 33 位護理之家失智症長者身體不適與問題行為之相關性,結果發現行為問題與認知狀態及身體 不適有顯著正相關,然而身體不適與失智症長者罹患多種慢性病有關。
Burgio et al. (2000)發現有服用抗精神病藥物的失智症長者其行為問題較未服用抗精神 病藥物者有明顯的增加,有研究也發現失智症長者的憂鬱程度與語言激動行為有明顯正相關 (Dwyer et al,2000),且失智症長者會因使用身體約束或被安置在保護室及服用抗精神病藥物 而使行為問題顯著增多(Ryden et al,1999),因此在照顧或治療處置應盡量避免上述的護理行 為。
由上述可知,行為問題乃是失智症長者當無法表達情緒及需求或處理內外在壓力及挫折 時,將會因焦慮情緒而產生失常行為,也可能是一種表達溝通的方式(高,2004),失智症長 者行為問題受到人口學特性、生理、心理、社會環境等不同層面的影響,所以發展一套合宜
10
的護理措施來改善失智症長者行為問題的發生是相當重要。
三.問題行為的評量
一般可分直接觀察法與間接法,直接觀察法是由評估人員實際觀察,紀錄特定問題行為 的類別及頻率,或使用結構性的量表。目前評估失智症的量表有很多種,大部分都是針對身 體功能或精神症狀做評估。常用的量表有Behavioral Pathology in Alzheimer’s
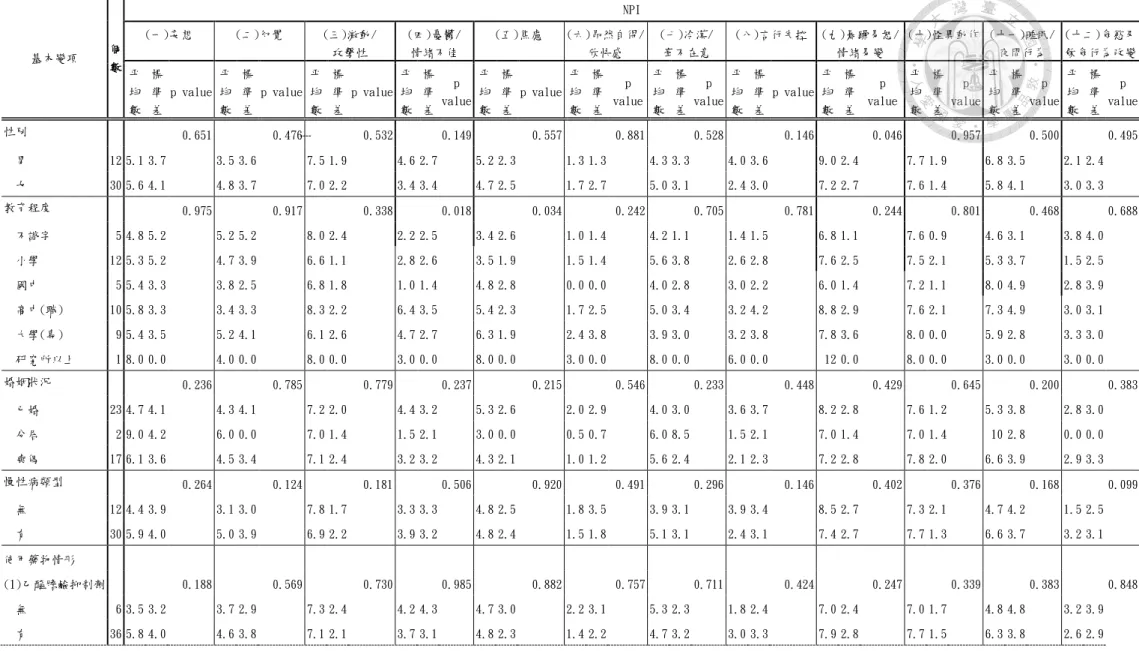
Disease(BEHAVE-AD) Rating Scale、Bebavioral Problems Checklist(BPC)、Revised Memory and Behavior Problems Checklist(RMBPC)、Cohen-Mansfield agtation inventory(CMAI)(Burns, Lawlor, & Craig,2002)、Neuropsychiatric Inventory(NPI)(Cummings,Mega & Gray,1994)。這些 量表都需由照顧者協助填寫,BEHAVE-AD 常用於老年門診病人及護理之家失智症研究中 心,包含精神症狀、混亂行為、攻擊行為及情緒障礙;BPC 用於社區的阿茲海默症長者,RMBPC 用於臨床及研究中心的失智症長者,其內容包括記憶相關問題、憂鬱症狀及破壞行為;CMAI 則用於社區老人或護理之家,其內容只單純的包含行為問題,較符合本研究的需求,為主要 的評估指標,此量表包含 29 項行為問題,採 7 分法計分方式,評估問題行為發生的頻率,當 分數愈高則表示問題行為出現頻率愈多(Cohen-Mansfield et al,1989),因失智症除認知功能 障礙外,亦常伴隨行為問題及精神症狀(謝、劉、劉,2007),故以 NPI 為次要評估指標,NPI 包含 12 個精神行為症狀。
四.行為問題之臨床處理策略
臨床上對失智症長者行為問題之處置策略可分藥物治療、身體約束及非藥物非約束之介 入措施等三方面
(一)藥物治療
目前失智症藥物並無法治癒已經受損的大腦細胞,但是可能改善認知功能障礙或延緩疾 病的進行而間接緩解行為問題,治療阿茲海默症的藥物主要有膽鹼酶抑制劑及 NMDA 受體拮 抗劑,台灣衛生署已通過健保可給付藥物有(一)膽鹼酶抑制劑:1.愛憶欣 donepenzil(Aricept)2.
憶思能 rivastigmine(Exelon) 3.利憶零 galanthamine(Reminyl)。(二) NMDA 受體拮抗劑:1.憶 必佳 Ebixa(memantine)2.威智 Witgen3.減擾 Manotin,這些藥物並非可以治癒失智症,且也不
是每個失智症長者都有效果,在臨床試驗中這些藥物僅對約三分之一患有輕度到中度失智症 之長者的認知功能有輕微的療效(周等人,2001;徐,2004)。對於非認知症狀的治療,早期以 傳統抗精神病藥物,但因失智症長者對於傳統抗精神病藥物較敏感,所引起的藥物副作用也較大,
主要副作用包括錐體外徑症候群、抗乙醯膽鹼副作用、遲發性運動不能、神經藥物惡性症候群、過 渡鎮靜、走路不穩、跌倒及心臟血管副作用等,由於副作用多,所以傳統抗精神病藥物並不是治療 問題行為症狀的優先選擇。在 1990 年代後發展出非典型抗精神病藥物,如:risperdone、olanzapine、
quetiapine 等,與傳統抗精神病藥物比起來,非典型抗精神病藥物有較少錐體外徑症候群之副作用且 耐受性佳且長者不會因錐體外徑症候群之副作用而自行停藥。但仍可能有鎮靜嗜睡、體重增加及姿 位性低血壓等副作用,因非典型抗精神病藥物比傳統抗精神病藥物有較少的副作用,所以很多專家 建議非典型抗精神病藥物為治療問題行為的優先考量(謝、劉、劉,2007;謝、顏,2008)。 (二)身體約束
以目前醫療人權至上的時代,未取得患者同意前就執行約束,在倫理上已危害到患者的 自主權、尊嚴及牽涉到法律問題,然而機構醫療人員也常基於行善及不傷害原則,為了保護 患者的安全,預防患者受傷或傷他人,故將約束視為處理失智症長者行為問題之可行的護理 措施(明、孟、范,2002;高、林,2005),雖然看似維護安全的身體約束但事實上卻隱藏著 許多危機,有許多文獻證實使用身體約束非但不能降低問題行為的發生,反而會增加問題行 為發生的頻率和嚴重性及造成患者生理、心理和社會層面等負面的影響(黃、莊,2002;Werner, Cohen-Mansfield, Braun & Marx,1989),Ryden et al.(1999)研究指出失智症長者發生身體攻擊 行為會因使用身體約束而明顯增多。
雖然如此,臨床醫護人員再處理行為問題時仍廣泛使用藥物控制或身體約束,但衍生出 來的合併症卻又造成處置上的難題與擔心,因此,當患者有行為問題產生時,醫護人員應先 評估行為問題發生的可能原因並致力處理,而非藥物非約束之介入措施勢必會愈來愈重要,
照護者應積極尋找可行之替代藥物控制或身體約束等相關策略之護理措施(高,2004),而最 常被建議有效措施之一為音樂治療,它能夠達到降低失智症長者問題行為發生的頻率。文獻 指出失智症長者若在洗澡期間或進食過程提供音樂的情境下,有明顯正向的情緒表現,配合
12
度也會增加,且身體的非攻擊行為及語言攻擊行為亦有明顯的改善(高等人,2005)。 另外給於熟悉,穩定又有安全感的生活環境、行為治療、活動治療、認知訓練、懷舊療 法、按摩、芳香療法、寵物及藝術治療等非藥物照顧措施,也能改善失智患者精神行為症狀(台 灣失智症協會,2012)。
第三節 音樂治療的概念與理論 一.音樂治療的歷史淵源與發展
自古以來,音樂與人類的生活息息相關,中國「內經」記載:「天有五音,人有五臟…人 與天地相應」,並將五音的角、徵、宮、商、羽與五聲的呼、笑、歌、哭、呻,做為中國音樂 治療的重要醫療模式(吳、黃,2006)。原始時代人們透過巫師運用巫歌的聲音與病人的內心 連結以達到驅病的力量,而這些巫歌通常是由巫師自己設計、使用,這樣的治療方式完全籠 罩在一片神秘的氣氛之中,而巫師在為病人治病時,卻不帶有任何情感,全心只在於驅逐病 魔,對於病人心裡層面,並無任何安慰的作用。這是原始時期運用音樂在醫療的情況(徐,
2000)。
在希臘文化時期,有兩位著名的哲學家柏拉圖(Plato)與亞里斯多德(Aristotle),可說是音樂 治療的先驅者,尤其是亞里斯多德(Aristotle)的「淨化論」之說法,對音樂在醫療價值上具有相當 正面的評價。在十七世紀時很多有關音樂應用於心理疾病及因緊張、焦慮所引起的身心失調之療效 的研究文獻。十八世紀末留聲機的發明,開始在醫院播放音樂,幫助病人入睡,緩和手術相關的焦 慮及協助局部麻醉的執行,1940 後牙醫師也會用耳機來播放音樂,可以有效的轉移病人對鑽孔機聲 音不舒服的注意力(Cook,1986)。
開始發展專業音樂治療是在第一次世界大戰期間及第二次世界大戰末期,醫療人員發現音樂對 這些受傷的軍人不管在生理、情緒及精神上都有相當正向的效果(徐,2000)。之後音樂治療才開 始受到臨床醫護人員的注意,且陸續也出現很多有關證實音樂治療對身心靈在臨床療效的學 術期刊研究。
在台灣音樂治療發展較慢,大約將近二十年的歷史,1991 年張初穗女士在輔仁大學開設 台灣第一個音樂治療選修課程,台灣也在 1996 年成立「中華民國應用音樂推廣協會」,積極
的推動音樂治療相關事宜,並開始由專業人士將音樂治療應用在特殊教育、諮商機構、療養 院及醫療相關其他不同科別之中(吳、黃,2006),「台灣音樂輔助治療學會」亦在 2007 年成 立(黃、施,2007)。
目前台灣醫療相關法規中,並無「音樂治療」這個詞彙,對「音樂治療師」也沒有給予 一個很明確的定位,在台灣執行音樂治療相關人士,可分為二大類(施,2006):
(一)持有國外音樂治療師資格的歸國人士
這些人大多具有音樂背景,之後再出國深造音樂治療相關課程領域,並取得音樂治療師 合格證照者。
(二)健保體制內受過音樂治療相關訓練的醫療人員
必需具有國內衛生署認證資格的醫護相關人員,且在自己的專業領域中,有技巧的執行 音樂治療相關活動,以達到治療目的。由於目前國內音樂治療師不足且缺乏音樂治療相關課 程訓練,多數醫療院所因成本及人力的考量下,常由醫護相關人員來執行音樂治療的活動,
國內有很多醫護人員以「音樂治療」為主題,發表醫療學術期刊論文,且在病人身心靈方面 也證實有正面的效應,可見醫護人員若能善用音樂這方面的技能,未來仍有許多可發展的空 間及其價值性。
二.音樂治療的機轉
文獻指出音樂對人類的影響可從生理、心理、情緒及行為等方面,音樂的節律會使人不 自主改變心跳、血壓及呼吸速率、容積,甚至是交感神經活動、新陳代謝及腦波活動等,進 而達到療效(Alvin, 1975,Levin,1998)。
音樂治療的應用機轉可分兩大部分來探討:1.聽覺的生理機轉-經由聽覺器官的基本構造 來了解聲音與音樂欣賞的關係,2.音樂的非語言本質表現在右大腦半部,尤其影響掌管整合 情緒、情感及感官的大腦邊緣系統(limbic system)。當音樂刺激,經由視丘傳至大腦半球後,
影響想像力、理解力及記憶,進而影響自主神經系統,導致降低促腎上腺皮質激素
(adrenocorticortropic hormone,ACTH)等化學物質的釋放,減少交感神經的活動(徐,2000;
Beck, 1991;Brody, 1984;Cook, 1986)。音樂治療也會減少兒茶酚胺(catecholamines)的
14
分泌(如:腎上腺素 adrenaline),發揮自主神經調節的功能,進而影響體溫、脈搏、呼吸、
血壓、及肌肉緊張度等生理反應並減少體內游離脂肪酸的產生,而降低偏頭痛、高血壓、冠 狀動脈心臟病及中風之風險(Brody, 1984)。
當大腦同時接受音樂的刺激與其他數個傳入的神經刺激時,彼此間相互抗衡作用,便可以 緩解疼痛及不愉快的感覺,產生放鬆反應(Cook, 1986)。研究指出當音樂介入時,腦下垂體 會釋放腦內啡(endorphins),是內生性鴉片劑(opiates),以降低肌肉張力,達到減輕疼痛,
降低焦慮、無力感及無助感(Beck,1991;Brody, 1984),且音樂亦會抑制體內可體松(cortisol)
的分泌,以減輕壓力及促進放鬆,增加安適狀態(Sung, Chang, Lee, & Lee, 2006)。亦有文獻 指出音樂的旋律可增加腦部釋放α波,進而使人感到愉悅,呈現放鬆狀態,並促進冥想(汪,
2002;林等人,2005) 。 三.音樂治療應用的原則
音樂治療是指一種特定聲波的使用,令人愉悅的節拍和旋律,以幫助個體進入一種治療 者想達到的安寧狀態,其目的在緩解個案不適,維持及促進身體和心靈的健康(賴、Good,
2002)。音樂治療是藉由音樂特質及對人的影響,將音樂帶入各種醫療情境,來幫助病患及失 能者在治療過程達到生理、心理及情緒的整合(Munro & Mount,1978)。音樂獨特的作用滲透 人類的心靈,然而個人社會文化背景及經驗不同,在音樂的選擇及喜好上也會全然不同,依 據個人不同的需要給予所需的音樂治療活動,這些活動包括聆聽音樂(使用錄音帶或音樂 CD)、樂器彈奏、唱歌、音樂性遊戲、身體音樂活動、團體音樂性活動或其他音樂感官刺激 的活動等(Clair,1996),所以選擇與應用適合的音樂時,必須完全依賴人們的心理需求,考 慮“同質原理”(Iso principle)的需要,即使用會引起個體有相同心境的音樂(徐,2000)。
音樂治療型態可分團體性音樂治療及個別性音樂治療(孫,2008),依失智症長者的整體 狀況而有所不同,所以在音樂治療執行之前,應尊重個人的個別性及私人的特殊意義(Munro et al, 1978),先瞭解失智老人的聽力、當時的情緒反應及行為、身體狀況,個人對音樂的喜 好及聽音樂的目的。利用聆聽喜歡、熟悉又有意義的音樂,可促進個案心情愉快與輕鬆感,
亦可幫助失智症長者的認知及記憶能力,進而回想過去美好的回憶及正向感覺(張等人,2004;
Gerdner,2000),而產生有效的音樂療效,音樂治療沒有固定的治療的音樂曲子,需考慮每個 人都有不同的社會文化背景、宗教信仰、年齡、人格特質、語言的差異及過去聆聽音樂之經 驗,所以評估老人對音樂的喜好和熟悉度是非常重要,若失智症長者無法表達對音樂的偏好 則可詢問家屬或主要照顧者長者過去對音樂的喜好(Gerdner,2005)。
音樂治療以無歌詞,節奏拍子約每分鐘 60-80 下,較會產生放鬆效果,由於失智症長者 集中注意力的能力較差,所以聆聽的時間最好控制在 20-45 分鐘為宜,以免引起煩躁不安,
建議每週進行 2-3 次(Nilsson,2008;Plaud Moberg & Ferraro, 1998),此外,宜鼓勵照顧 者一起參與失智症長者的音樂治療。音樂活動進行期間,失智症長者若產生不悅不想繼續或 煩躁不安,應尊重其意願,並評估其原因及音樂適當與否。
第四節 失智症與音樂治療 一.音樂治療於失智症長者之臨床應用
近年來已有越來越多文獻指出有關音樂治療對個體身心靈各方面的療效,亦有學者指出 老人族群是音樂治療師最常尋找工作的對象之一,尤其運用音樂治療針對失智症長者更是成 功的措施(Kirkland,2008)。以下將探討近年來音樂治療應用於失智症長者等相關研究。
Sung,Lee,Li 與 Watson(2012)探討音樂治療對台灣機構中 55 位失智症長者行為問題改善 成效,採實驗性研究設計,隨機分為實驗組與對照組,實驗組 27 人接受團體音樂治療活動,
每週 2 次,每次 30 分鐘,為期 6 週。對照組 28 人則維持常規的治療,結果發現實驗組在焦 慮情形有顯著改善,而躁動行為分數有下降,但並不顯著。
董(2007)探討音樂治療於改善機構失智症老人認知、行為問題及憂鬱之成效,採類實驗 性重複測量設計,以方便取樣選取 68 位失智症長者,運用日本加賀谷式「主動性音樂療法」,
介入組 33 位,進行每週 2 次,每次一小時,為期 12 週,比較組 35 人,則維持原有照護模式,
兩組於活動介入前進行前測,並於介入後第 4.8.12 週進行後側,結果顯示介入組之失智症老
16
人於認知狀態有顯著的差異,且於第 8 週及第 12 週達到效果。行為問題顯著低於比較組,在 憂鬱狀態上亦有顯著改善,且於第 12 週達到最大效果。
Goddaer & Abraham(1994)針對護理之家 29 位重度認知缺乏之失智症長者,於用餐時間 提供放鬆音樂(relaxing music),運用類實驗設計法,經四週觀察結果顯示可降低失智症長 者其躁動行為 63.4%,身體非攻擊行為降低 56.3%,語言攻擊行為降低 74.5%。
Park & Pringle Specht(2009)針對 15 位居家的失智症長者,探討個別性的音樂對改善躁 動行為的成效,研究者以第 1.2.5.6 週播放個別性音樂,第 3.4.7.8.週採無音樂方式,提供 一週 2 次,每次 30 分鐘共 8 週的個別性音樂, 結果顯示聆聽個別性音樂時,其躁動行為有 顯著的改善。Sung,Chang & Abbey (2006)以實驗的方式證明讓失智症長者聆聽其所喜愛的音 樂,一週兩次,每次 30 分鐘,經過六週觀察發現,實驗組失智症長者其躁動行為有明顯減少。
Brotons 及 Marti(2003)針對 14 位居家失智症長者及 14 位照顧者,進行團體音樂治療活 動,為期 12 天,共 10 次的音樂治療,結果顯示失智症長者 CMAI 及 NPI 平均分數皆有下降,
躁動行為及精神症狀有顯著改善,且於 2 個月後追蹤測量,發現音樂治療對問題行為及精神 症狀仍有效果。
Raglio et al(2008)探討音樂治療對失智症長者精神症狀行為之成效,採實驗性研究設計,
隨機分實驗組與對照組,實驗組 30 人,給於 30 次音樂治療課程,每次 30 分鐘,為期 16 週。
對照組 29 人,則維持一般日常生活活動。結果發現 NPI 總分及 12 個次項目中妄想、激動、
焦慮、冷漠、暴躁易怒、怪異動作及夜眠行為皆有顯著改善。
由綜合文獻得知,失智症長者對外在環境的壓力耐受能力變低,當環境出現太多刺激超 過失智症長者的壓力閾值時,將發生失序的行為問題,利用音樂修改環境的過渡刺激,且音 樂具有鎮靜和放鬆的效果,以降低失智症長者不安的情緒及躁動行為。許多研究也顯示音樂 治療對改善失智症長者的問題行為有顯著成效,尤其以聆聽個別性音樂對改善失智症長者之
行為問題更為顯著,愈熟悉的音樂愈能發揮治療的效果,所以本研究樣本選取以符合個體之 傾向與愛好。音樂治療常被用於改善機構失智症長者的躁動行為,但對於社區失智症長者的 研究及文獻非常少,本研究於使用合宜的評估工具,探討聆聽個別性音樂對於社區失智症長 者之行為問題之效果。
18
第五節 概念架構
本研究依據研究目的及文獻查證擬定本概念架構,列出可能影響失智症長者問題行為之 因素包括:性別、年齡、婚姻、教育程度、慢性疾病種類、診斷時間、認知狀態、服藥種類,
探討音樂治療對改善失智症長者行為問題及非認知症狀之成效,形成本研究之研究架構(圖 2-5-1)。
圖 2-5-1 概念架構 基本屬性
性別 年齡 婚姻 教育程度 慢性疾病種類 診斷時間
認知狀態
服藥種類
音樂治療
CMAI 總分 身體攻擊行為 身體非攻擊行為 語言攻擊行為 語言非攻擊行為 精神症狀
睡眠週期異常 CMAI 總分
身體攻擊行為 身體非攻擊行為 語言攻擊行為 語言非攻擊行為 精神症狀
睡眠週期異常
第三章 研究方法
本章旨在敘述本研究所採用的研究方法及實施過程,以下就研究設計、研究對象與場所、
研究工具與信效度檢定、研究步驟、研究倫理考量及資料分析分別說明。
第一節 研究設計
本研究採實驗性研究設計,以立意取樣方式,選取符合收案條件之失智症長者,再隨機 分派實驗組與對照組,計收案人數各 21 人,測量方式以前測、後測,探討音樂治療對失智症 長者行為問題之成效。
運用被動性音樂治療活動為介入措施,對於實施音樂療法活動時間的安排,可於早上或 中午用餐時進行,避免於黃昏時段,較容易誘發日落症候群,且必須保持環境安全,在施行 過程中,盡可能固定時間且同一地點,以增加熟悉度。
所使用的音樂是跨地域性自然界的旋律亦是音樂的好題材,古典音樂或輕音樂也大量被 使用,所以如失智症長者無特別喜好的音樂,則統一給予大自然的音樂專輯名稱為「森林漫 步」,其曲子有鋼琴單一樂器,再配合大自然蟲鳴、鳥叫、水聲,沒有忽強忽弱的曲段,其曲 目速度約在每分鐘 60 拍。
表 3-1-1 研究設計表
組別 前測 實驗處理 後測
實驗組 O1 X O2
對照組 O1 O2
註.X:音樂治療
O1:音樂治療開始前用中文版機構型 CMAI 測量行為問題及使用 NPI 測量神經精神症狀 O2: 音樂治療開始後六週用中文版機構型 CMAI 測量問題行為及使用 NPI 測量神經精神症狀
第二節 研究對象與場所 一.研究對象
本研究選擇收案場所是台北市某醫學中心神經內科門診,符合選樣條件以 65 歲以上居住 在家中的失智症長者為研究對象,為家庭訪視的可及性,以居住在台北市及新北市地區的長
20
者為收案對象,考慮流失率為 20%,故欲收 42 人,分為實驗組及控制組,以亂碼表隨機分配 個案受各為 21 人,其他條件為:
1.經醫師診斷(依精神疾病的診斷準則手冊第四版,Quick Reference to the Diagnostic Criteria,
簡稱 DSM-IV)為失智症 2.年齡在 65 歲或以上的老人
3.CDR 分數在等於或大 2 分,作為收案條件
4.中文版機構用 CMAI(C-CMAI,Chinese Cohen-Mansfield Agitation Inventory)躁動行為量表,
分數大於 34 分以上者(Lin et al, 2007);其中一項行為問題出現的頻率需有一天數次。
5.能以國,台語溝通,無聽覺障礙者,一般正常說話的聲音可聽到的距離為 1.5 英尺(45.72 公分)
6.平日在家無聽音樂習慣者
7.有一位固定的照顧者可協助播放音樂並可清楚表達評估個案資料 8.排除有精神疾病(憂鬱症者除外)或嚴重疼痛者及臥床者
9.經解釋與說明後,家屬及失智症長者皆有意願參與本研究,並填妥「研究同意書」
二.音樂介入場所
本研究以音樂治療作為介入措施,其研究場所在居家環境,研究者為了控制外界的干擾 變項,如住家環境外在的噪音,於第一次家訪時,以 TES1350A 數位式噪音機實地進行測量,
測量方式則選在居家失智症長者每天固定用餐的餐桌或客廳,測量期間 10 分鐘,在計算其環 境噪音量的平均值,並依長者居住環境選擇播放音樂音量的分貝數,音樂播放期間勿同時有 其他音樂或電視節目,對於主要照顧者做回覆示教並給予說明每週會電訪一次,給予播放紀 錄表,以觀察其執行度及播放次數的多寡。
第三節 研究工具
本研究之研究工具包括:(一)研究對象基本資料表,(二)臨床失智評量表(Clinical Dementia Rating,CDR),(三)簡易智能評估量表(mini-mental state examination, MMSE),(四)
中文版機構用 CMAI(C-CMAI,Chinese Cohen-Mansfield Agitation Inventory)躁動行為量表,(五)
中文版神經精神病徵量表(Chinese Neuropsychiatric Inventory ,NPI),內容分序如下:
(一)研究對象基本資料表(附件一)
此為自擬之結構性問卷,包含性別、年齡、職業、婚姻狀況、宗教信仰、教育程度、慢 性病種類、診斷時間、失智症相關用藥等、聽音樂的習慣、最喜歡的歌曲名(作為音樂介入的 根據)等。
(二)臨床失智評估量表(Clinical Dementia Rating,CDR)
由 Hughes 等人(1982)所發展出來,目前已有中文版,且具有很好的信度與效度,是用 來評估失智症長者日常生活與認知功能整體性的量表,內容包含六項功能:1.記憶 2.定向感 3.判斷與解決問題 4.社區事務 5.家居與嗜好 6.個人照料。其判讀為 CDR=0 代表正常或無失 智,CDR=0.5 表疑似或輕微失智, CDR=1 表輕度失智, CDR=2 表中度失智, CDR=3 表 重度失智,CDR=4 表極重度失智,CDR=5 表末期失智(林、劉,2003)。由審查病歷取得三 個月內 CDR 的分數,如個案 CDR 分數已超過三個月,則由研究者依中文版重新評估其分數。
(三)簡易智能評估量表(mini-mental state examination, MMSE)
由 Folstein,Folstein 與 McHugh(1975)所設計,以量化方式評估失智症長者認知狀態,內 容包括定向力(orientation)、訊息登錄(registration)、注意力與計算(attention & calculation)、
短期記憶(recall)及語言(language),共計 11 項題目,總分為 30 分,分數愈高表示認知功 能愈好。以 23 分為界斷分數,24 分以上視為正常,19-23 分為輕度失智,10-18 分為中度,
0-9 分為重度(Depaulo & Folstein,1978)。與其他認知功能評估表其效度 r 值為 0.83-0.88;在信 度方面,24 小時內同一評量者之再測信度為 0.89,評量者間為 0.83,28 天內對憂鬱症老人及 失智症長者之再測信度為 0.98 (Folstein et al.,1975)。
中文版的 MMSE 由郭等人於 1988 年修訂建立「簡短式智能評估」之中文施測與常模建 立提到 MMSE 分數會受到受試者年齡及教育程度影響,建議依教育程度決定界斷分數,低教育 組(受教育年數 2 年及以下者或不具讀寫能力,很少用筆)以 15/16 為失智與正常之界斷,
而中高教育組則以 23/24 為界(郭等,1988)。由於 MMSE 的施測簡易,省時,且至目前,已累 積極豐富之信效度研究,因此被廣泛使用,故本研究採用中文版 MMSE 評量失智症長者的認知狀態。
22
(四)中文版 Cohen-Mansfield 激動行為量表(Chinese Cohen-Mansfield Agitation Inventory;
CMAI)
CMAI 為 Cohen-Mansfield 與 Billig(1986)發展,評估紀錄過去兩週觀察失智症長者發生躁 動行為及頻率,共有 29 題,包含四大類問題行為:身體非攻擊行為(physically nonaggressive behavior )、 身 體 攻 擊 行 為 (physically aggressive behavior) 、 語 言 非 攻 擊 行 為 (verbally nonaggressive behavior)、語言攻擊行為( verbally aggressive behavior),計分方式由照顧者依患 者過去每週所發生的躁動行為頻率,按 1~7 級評分,1 分表示從未發生,7 分表示 1 小時發 生數次躁動行為,分數越高表示某種問題行為發生的頻率越高,最低為 29 分,最高為 203 分。
中文版 Cohen-Mansfield 激動行為量表,是由台灣 Lin、Kao、Tzeng 及 Lin(2007)翻譯檢測而 來,其內容效度指標(content validity index,CVI)值為 0.99,中文版及英文版的折半信度為 0.69~0.74,中文版再測信度為 0.63~0.86。
(五)中文版神經精神病徵量表(Chinese Neuropsychiatric Inventory ,NPI)
由 Cummings 等人在 1994 年設計的量表,目前已廣泛被採用於失智症相關之行為精神症 狀的研究中,包含 12 個精神行為症狀:妄想、幻覺、激動/攻擊、冷淡、焦慮、憂鬱、欣快 感、言行失控、暴躁易怒、怪異動作、飲食行為改變及夜間干擾行為,每個症狀勾選嚴重度
(1:輕度;2:中度;3:重度),出現頻率(1=偶然,每週少於一次;2=時常,每週約一次;
3=頻繁,每週數次,但少於每天都有;4=非常頻繁,每天都有或更多次),NPI 分數為嚴重 度 x 頻率。NPI 在失智相關之神經精神症狀評量研究中,已證實有較佳的信度及效度(Cumming et al,1994;Fuh et al,2001)。
第四節 研究步驟
本研究分兩階段進行,第一階段為前驅性研究(pilot study),第二階段為正式施測階段。
一.前驅性研究:目的為預測正式收案時可能會遭遇的問題,包括研究對象及問卷內容是否不 易理解,並讓照顧者熟悉音樂治療流程及撥放方式,確定研究相關措施及因應失智症長者在 音樂治療過程可能發生的突發狀況。在進行正式研究前,先取得機構「臨床研究倫理委員會」
之審核同意後始進行收案,過程預為 2012 年 5 月初至 7 月底止,訪談實驗組及對照組各 2 位
符合收案條件並同意參與本研究者。每週接受兩次音樂治療,每次 30 分鐘,於早上或中午用 餐時段,可讓家人或失智症長者自己決定。
二.正式研究階段:預計收案期間為於 2012 年 9 月 1 日至 2013 年 5 月 31 日進行,研究者自台 北某醫學中心神經內科門診選取符合收案條件之對象,經解釋並取得同意書後,方始進行正 式研究並開始收集資料,以隨機方式取得實驗組及對照組。
研究者於門診先取得人口學基本資料表、簡易智能評估量表、中文版 Cohen-Mansfield 激 動行為量表及 NPI 神經精神量表,由研究者訪談照顧者失智症長者近兩週激動行為情形,並 與家屬約家訪的時間,第一次家訪實驗組時則是正式開始音樂介入,給予由失智症協會提供 的有關失智症長者的衛教資料及提供音樂 CD,並教導操作並回覆示教,選擇聽音樂時適當的 距離及音量,建議其地點在失智症長者每日固定用餐的餐桌,每週兩次,每次 30 分鐘,可由 照顧者或失智症長者決定在早餐或午餐時段播放音樂,持續六週。對照組家訪時則只給予家 屬有關失智症的衛教資料。兩組每週電訪各一次,傾聽並個別衛教家屬在照護上的困惑及追 蹤介入措施之執行確實性並給予紀錄表。
第五週常規電訪時與家屬約第六週家訪時間做評值,由研究生依 CAMI 及 NPI 量表詢問 主要照顧者,失智症長者近兩週行為問題之情形。
第五節 研究倫理考量
本研究基於醫學倫理的考量,需取得機構審查委員會(institutional Review Boar,IRB)審 核通過後始進行研究,符合收案條件的個案,向失智症長者及監護人或主要照顧者詳盡說明 研究目的、過程,徵得研究對象或家屬同意,並填寫「參與研究同意書」後才進行相關研究 資料的收集。
向研究對象及其家屬保證所填寫的問卷採不計名方式,且研究對象之資料僅限於本學術 研究使用,不對外公開個人資料或挪做他用,其相關資料將會妥善保存處理,並在研究結束 完成後銷毀。研究過程不會危害其身心健康亦不會停止原有的藥物治療,並附上含有研究者 學校及服務機關之住址和電話,隨時提供諮詢與協助。失智症長者及家屬有權隨時可提出拒 絕繼續參與本研究,且不會影響其治療與其他權益。
24
第六節 資料處理與分析
資料經收集、譯碼及登錄建檔後,以 SPSS 19.0 for Windows 套裝軟體進行統計分析,依 研究目的進行描述性及推論性統計分析,且以α=0.05 訂為顯著差異之標準,各項統計方法 分述如下:
一.描述性統計
1.描述性統計量:分析研究對象之人口學特性(年齡、診斷時間、罹患慢性疾病數、CDR、
MMSE),並以平均值及標準差描述。
2.次數分配及百分比:分析研究對象之人口學特性(性別、教育程度、婚姻狀況、宗教信仰、
用藥名等類別變項),並以個數及百分比呈現其分布情形。
二.推論性統計
1.Spearman Correlation:適用於兩個變數間相關性之檢定,分析聽音樂次數與 CMAI 及 NPI 之相關性。
2.卡方檢定:分析對照組與實驗組間類別變項資料同質性是否一致。
3.獨立樣本 t 檢定:適用於兩組平均數差異之檢定,比較不同組別間之 CMAI 之平均數是否有 差異。
4.成對樣本 t 檢定:分別比較對照組與實驗組之前測與後測對 CMAI 之平均數是否有差異。
5.Mann-Whitney U test:適用於兩組平均數差異之檢定(當資料不符合常態分配之基本假設),
比較不同組間之 NPI 之平均數是否有差異。
6.Wilcoxon Sign-Rank Test:當資料不符合常態分配之基本假設,且需分別比較對照組與實驗 組之前測與後測對 NPI 之平均數是否有差異。
第四章 研究結果
本研究在探討音樂治療對社區失智症長者行為問題之成效,其結果共分四節:第一節研究 對象之人口學特性之分佈;第二節音樂治療對社區失智症長行為問題改善成效;第三節音樂 治療介入次數的成效;第四節研究假設驗證。
第一節 研究對象之人口學特性之分佈 一.人口學特性之分析
本研究收案 42 人,對照組及實驗組各為 21 人,研究對象年齡分布為 65~100 歲,平均年 齡 81.2 歲,而實驗組平均年齡 82.3 歲,標準差 9.6,對照組平均年齡 80.1 歲,標準差 8.9,
女性多於男性,女性有 30 人(71%),男性有 12 人(29%),婚姻狀況為 42 人(100%)皆已婚,但 其中有 2 位分居,17 位喪偶,宗教信仰以佛教 20 人(47.62%)佔最多,過去職業以家管 17 人 (40.48%)佔最多,主要照顧者以看護 21 人(50%)佔最多,教育程度以小學畢 12 人(28.57%) 佔最多,罹患一種以上的慢性病(不包括失智症)佔 30 人(71.43%);發病時間平均約 6 年,在 失智症相關用藥方面分別為乙醯膽鹼抑制劑佔最多 36 人(85.71%),其次抗精神病藥者佔 24 人(57.14%)、服抗憂鬱劑則佔 9 人(21.43%),抗焦慮劑佔 5 人(11.9%),安眠藥佔 4 人(9.52%),
在人口學特性及服藥情形兩組間皆無顯著差異(如表 4-1-1)。
研究對象之簡易智能量表(MMSE),所測 MMSE 得分分布在 4-20 分,平均分數為 11.9 分,標準差為 4.3,其中對照組平均分數為 11.6 分,標準差為 4,實驗組平均分數為 12.3 分,
標準差為 4.8,兩組間在簡易智能量表(MMSE)上並無顯著差異(如表 4-1-1)。
26
表 4-1-1 研究對象之基本資料分布情形
變項 總計 (n=42) 對照組 (n=21) 實驗組 (n=21)
P Value 人數 百分比 人數 百分比 人數 百分比
年齡 42 81.2±9.1 21 80.1±8.7 21 82.3±9.6 0.364
性別 0.306
男 12 28.57 4 19.05 8 38.10
女 30 71.43 17 80.95 13 61.90
教育程度 0.517
不識字 5 11.90 4 19.05 1 4.76 小學 12 28.57 6 28.57 6 28.57 國中 5 11.90 1 4.76 4 19.05 高中(職) 10 23.81 5 23.81 5 23.81 大學(專)以上 10 23.81 5 23.81 5 23.81
宗教信仰 0.929
無 8 19.05 5 23.81 3 14.29 佛教 20 47.62 9 42.86 11 52.38 道教 8 19.05 4 19.05 4 19.05 天主教 3 7.14 1 4.76 2 9.52 基督教 2 4.76 1 4.76 1 4.76
其他 1 2.38 1 4.76 0 0.00
過去職業 0.520
無 1 2.38 0 0.00 1 4.76 家管 17 40.48 8 38.10 9 42.86 公教 15 35.71 8 38.10 7 33.33 農 1 2.38 1 4.76 0 0.00 工 4 9.52 3 14.29 1 4.76 商 2 4.76 0 0.00 2 9.52 警 1 2.38 1 4.76 0 0.00 其他 1 2.38 0 0.00 1 4.76
婚姻狀況 0.753
已婚/分居 25 59.52 13 61.90 12 57.14 喪偶 17 40.48 8 38.10 9 42.86 主要照顧者 >0.999 配偶 13 30.95 7 33.33 6 28.57
子女 8 19.05 4 19.05 4 19.05
看護 21 50.00 10 47.62 11 52.38 發病時間(年) 42 6±2.4 21 5.6±2.4 21 6.5±2.3 0.217
慢性病類型 0.734 無 12 28.57 7 33.33 5 23.81
有 30 71.43 14 66.67 16 76.19 罹患慢性疾病數 30 1.7±1.1 14 2±1.4 16 1.5±0.7 0.271
使用藥物情形
(1) 乙醯膽鹼抑制劑 0.663 無 6 14.29 4 19.05 2 9.52 有 36 85.71 17 80.95 19 90.48 (2) Nootropil >0.999 無 39 92.86 19 90.48 20 95.24
有 3 7.14 2 9.52 1 4.76 (3) 心血管藥 0.204 無 26 61.90 15 71.43 11 52.38 有 16 38.10 6 28.57 10 47.62 (4) 安眠藥 0.606 無 38 90.48 20 95.24 18 85.71
有 4 9.52 1 4.76 3 14.29 (5) 抗焦慮藥 >0.999 無 37 88.10 18 85.71 19 90.48
有 5 11.90 3 14.29 2 9.52
(6) 抗憂鬱藥 >0.999
無 33 78.57 16 76.19 17 80.95 有 9 21.43 5 23.81 4 19.05
(7) 抗癲癇藥 >0.999 無 41 97.62 21 100.00 20 95.24
有 1 2.38 0 0.00 1 4.76
(8) 降血脂藥 0.488
無 40 95.24 19 90.48 21 100.00 有 2 4.76 2 9.52 0 0.00
(9) 降血糖藥 0.410 無 35 83.33 16 76.19 19 90.48
有 7 16.67 5 23.81 2 9.52 (10) 降血壓藥 0.734 無 30 71.43 14 66.67 16 76.19 有 12 28.57 7 33.33 5 23.81 (11) 風濕免疫藥 >0.999 無 41 97.62 20 95.24 21 100.00
28
有 1 2.38 1 4.76 0 0.00 (12) 抗精神病藥 0.118 無 18 42.86 6 28.57 12 57.14
有 24 57.14 15 71.43 9 42.86
音樂喜好類型 0.013
無 32 76.19 20 95.24 12 57.14 國語歌曲 1 2.38 0 0.00 1 4.76 台語歌曲 3 7.14 0 0.00 3 14.29 日語歌曲 2 4.76 1 4.76 1 4.76 英文歌曲 1 2.38 0 0.00 1 4.76 宗教音樂 2 4.76 0 0.00 2 9.52 古典音樂 1 2.38 0 0.00 1 4.76
最喜歡的歌曲名(作為音樂介入的依據) 0.232 無 39 92.86 21 100.00 18 85.71
國語歌曲 1 2.38 0 0.00 1 4.76 台語歌曲 1 2.38 0 0.00 1 4.76 日語歌曲 1 2.38 0 0.00 1 4.76
曾受過有關音樂或樂器之訓練 >0.999 無 41 97.62 21 100.00 20 95.24
有 1 2.38 0 0.00 1 4.76 有受過音樂或樂器之訓練(年) 1 3±0 ─ ─ 1 3±0 ─ 臨床失智評估量表(CDR) 42 2.1±0.4 21 2.1±0.4 21 2.1±0.4 >0.999 簡易智能量表(MMSE) 42 11.9±4.3 21 11.6±4 21 12.3±4.8 0.640 a. 平均數 ± 標準差
b. 類別型資料使用 Fisher’s exact test,連續型資料使用 Mann-Whitney U test
二.人口學特性與問題行為分析
主要探討 CMAI 問題行為與人口學特性、認知功能(MMSE)及使用藥物情形之相關性;
NPI 問題行為與人口學特性、認知功能(MMSE)及使用藥物情形之相關性。
(一)人口學特性與 CMAI 問題行為分析
年齡、診斷時間及認知功能(MMSE)皆與 CMAI 無顯著相關性存在(p>0.05)(表 4-1-2)。性 別、教育程度、婚姻狀況、慢性病類型及使用藥物情形皆與 CMAI 無顯著相關性存在
(p>0.05)(表 4-1-3)。
表 4-1-2 人口學特性與 CMAI 測量行為問題之相關分析(N=42)
基本變項 CMAI
年齡 -0.199
診斷時間(年) -0.291
MMSE 0.013
註: Spearman 相關係數
*:p value<0.05 **:p value<0.01 ***:p value<0.001
30
表 4-1-3 人口學特性與 CMAI 測量行為問題之差異分析 (N=42)
基本變項 個數 CMAI
平均數 標準差 p value
性別 0.889
男 12 85.42 13.65 女 30 86.27 19.90
教育程度 0.647
不識字 5 85.80 27.51 小學 12 87.17 17.99 國中 5 81.00 20.70 高中(職) 10 92.40 15.61 大學(專)以上 10 80.90 15.75
婚姻狀況 0.710
已婚/分居 25 86.00 16.54 喪偶 17 86.06 20.87
慢性病類型 0.606 無 12 89.42 18.49
有 30 84.67 18.18
使用藥物情形
(1) 乙醯膽鹼抑制劑 0.494 無 6 92.17 20.70
有 36 85.00 17.83 (2) Nootropil 0.942 無 39 86.00 18.58
有 3 86.33 14.57
(3) 心血管藥 0.351
無 26 87.50 17.84 有 16 83.63 19.03
(4) 安眠藥 0.198 無 38 84.50 17.74
有 4 100.50 17.92 (5) 抗焦慮藥 0.786 無 37 85.57 17.11
有 5 89.40 27.07
(6) 抗憂鬱藥 0.064
無 33 88.73 18.13
有 9 76.11 15.37
(7) 抗癲癇藥 0.386 無 41 86.39 18.24
有 1 71.00
(8) 降血脂藥 0.288
無 40 86.70 18.24 有 2 72.50 13.44
(9) 降血糖藥 0.478 無 35 85.43 18.66
有 7 89.00 16.42
(10) 降血壓藥 0.388
無 30 87.47 17.06 有 12 82.42 21.05
(11) 風濕免疫藥 0.650 無 41 85.88 18.37
有 1 92.00 (12) 抗精神病藥 0.137 無 18 81.28 16.72
有 24 89.58 18.74 a: Mann-Whitney U test
b: Kruskal-Wallis test