1
行政院國家科學委員會專題研究計畫成果報告
我國衛生署醫療評鑑對醫院醫療品質及財務收支結構影響之研究
Effect of Domestic Medical Evaluation by the Depar tment of
Health on Medical Quality and Financial Str uctur e: an
Empir ical Investigation
計畫編號:NSC89-2416-H004-029-EA
執行期限:民國 88 年 8 月 1 日至 89 年 7 月 31 日
主持人:吳安妮
共同主持人:劉正田
執行機構及單位名稱:國立政治大學會計系
中文摘要
我國衛生主管機關規畫民眾衛生 服務之三大目標為:(1) 提升醫療方 便性(access), (2)降低醫療負擔 ( cost ), 及 ( 3 ) 提 升 醫 療 品 質 (quality)。衛生主管機關於民國 74 年 實施醫療網計畫,期能均衡各地區之 醫療資源,以利民眾就醫,因而於民 國 77 年開辦醫院評鑑,希望提升醫療 服務的品質。又民國 84 年實施全民健 康保險,藉由危險分攤之作法,大幅 降低就醫民眾之經濟負擔。但醫療品 質是否提升了呢?此值得深入了解。 醫療品質可經由三個指標來評估:結 構(structure)、過程(process)與結 果 ( outcome ) 指 標 等 來 評 估 (Donnabedian,1980)。「結構指標」是 評估醫院是否有充足之資源提供良好 的醫療照護;「過程指標」是評估醫院 診療行為或提供照護之標準;「結果指 標」是評估病患接受醫療照護後,所 發生預期性或非預期性事件的頻率。 其中「結構指標」與「結果指標」較 為客觀且易量化,而「過程指標」則 不易衡量。 我國以「結構指標」為主,建立 醫院評鑑制度,而結構指標並不能保 證醫療品質之提昇,我國目前則進行 結構及結果指標的發展。此外,由於 醫療市場之激烈競爭,加上全民健保 降低了民眾之就醫支出,醫院之醫療 品質也影響民眾就醫意願,進而影響 醫院服務量之多寡,及財務收支之狀 況。尤其在全民健保實施後,不僅健 保局,連醫院都面臨著財務收支結構 改變之情況。雖然醫院為非營利事業 單位,但健全之財務結構能提供良好 醫療品質之奧援,由此可知醫療評鑑 推動醫療品質之提升,醫療品質又影 響 醫 療之 服 務 數 量 及 財 務 收 支。 另 外,財務收支也會影響醫療品質之改 善,此三者實具相當大的關係。本研 究擬探討醫療評鑑、醫療品質、及醫 院財務收支結構之關係,俾作為衛生 主管機關規劃醫療評鑑項目,要求醫 療品質提升,改善醫院財務結構,全 民健康保險局審核及支付醫療院所醫 療費用之參考。 經過本研究訪談、個案研究、實證 研究、及田野實證研究,發現以下結 論: 1、依據個案研究,發現: (1)在歷次評鑑結構品質中,醫 師數有明顯增加,病床數則無增加, 89 年評鑑表有「其他醫療設施」及「昂 貴或具有危險性之醫療儀器」資料, 或許會影響以後醫院購置醫療設施支 出之數額,並影響醫院財務情形。 (2)在歷次評鑑結果品質中,門診人次遞增,急診人次較往年少,平 均每日住院人數較往年增加,住院病 人粗死亡率略為下降。又隨著環境變 化與健保制度之實施,評鑑增加醫療 結果品質資訊,亦可能會影響以後醫 院之醫療措施。 (3)個案醫院財務比率變化如 下:流動比率甚高;負債比率不超過 10%;部份年度純益成長率為負成長, 84 年全民健保開辦後,個案醫院實施 「績效獎勵制度」;作業收入及作業支 出呈現溫和的成長趨勢,且在評鑑年 度之前一、二年之作業支出皆較高。 2、依據實證研究,發現 84 至 88 年財團法人醫院財務比率之變化:流動 比率尚屬健全;近 5 年負債比率有升高 趨勢;純益成長率有衰退現象;營運收 入成長率及營運成本成長率二比率近 年下降,二者成長幅度約略相同;資本 支出則呈隔數年成長的特性。 3、依據實證研究,發現財團法 人醫院接受醫療評鑑之前後時間財務 比率之變化:評鑑後流動比率呈顯著 的下降;評鑑後負債比率有上升現 象,但並不顯著;評鑑後純益成長率 有顯著的差異(增加),但幅度不大; 評鑑後營運收入成長率及營運成本成 長率呈且顯著之下降;評鑑後資本支 出成長率呈下降趨勢,但並不顯著。 4、依據田野實證研究,發現在感 染率方面,動脈導管置入次數愈多, 愈不易造成感染率;住院日數愈多 時,愈容易造成感染。在死亡率方面, 中央靜脈導管置入次數愈多、肺動脈 導管置入次數愈多、心肺復甦術次數 愈多或病患愈嚴重時,則病患之死亡 率愈高;但緊急手術及重大手術發生 對死亡率有減少的效果。在出院後死 亡期間方面,當醫師之執業年齡愈 多,或是氣管切管置入次數愈多時, 則出院後死亡時間愈短。醫療評鑑之 後,對於醫療品質並無顯著影響。 關鍵詞:醫院評鑑、醫療品質、結構指 標、過程指標、結果指標、財 務收支結構。
3
Abstr act
The department of public health in our country set three goals for the public health service: (1) medical accessibility, (2) low medical cost and (3) high medical quality. The authorities concerned implemented the plan of building medical network in 1985 to balance medical resources among areas and to further make those resources accessible to the public. In addition, hospital accreditation was implemented in 1988 to improve the quality of medical service. And the National Health Insurance Program was introduced in 1995 to greatly reduce the financial burden by risk-sharing. After implementing the above programs, what we want to know is whether medical quality has been improved. And this requires a comprehensive study. Medical quality can be evaluated by three categories of indicators: structure, process and outcome ( Donnabedian, 1980) . Structural indicators aim to measure whether hospitals have sufficient resources to provide good medical nursing. Process indicators are used to evaluate the medical diagnosis behavior or standard of nursing. Outcome indicators are used to measure the frequency of expected or unexpected events happening after the medical nursing. Among the three categories of indicators, structural indicators and outcome indicators could be relatively object and easily quantified, as opposed to process indicators.
Structural indicators are the key content of our hospital accreditation system. However, because structural indicators could not assure the medical quality improvement, the development of process and outcome indicators are proceeding recently. Besides, due to the keen competition of medical market, and the fewer medical expenditure of the
public after National Health Insurance Program, medical quality of hospitals affects whether them want to have medical care, which further influences the quantity of medical services and the financial condition of hospitals. In particular, not only Bureau of National Health Insurance but the general hospitals face financial income and expenditure structure change after National Health Insurance Program. Though Hospitals are non-profit organizations, strong financial structure is also critical to have good medical quality. Therefore, hospital accreditation is helpful in improving the medical quality, which affects the amount of medical service, and financial income and expenditure structure of hospitals. The three aspects interacts with each other. This study wants to explore the relationship of medical accreditation, medical quality and financial structure, for the reference of the authorities concerned to plan the medical accreditation items, requires the medical quality improvement, improve the financial structure of hospitals and to evaluate the payment of medical service to hospitals.
We conclude the follows via interviews, case study, empirical study, and field empirical study:
1. According to case study, we find that: (1) In the previous medical
accreditation of structural quality, the number of doctors increased significantly, but the number of beds did not. In 1990, “other medical equipment” and “expensive or damageable medical instruments” were shown on the accreditation table, which may affect the hospital expenditure on medical equipment and its financial condition.
(2) In the previous medical accreditation of structural quality, the number of outpatients increased, the number of patients with emergency care was fewer than the previous year, the average daily inpatients increased from the previous year, and the gross death rate of inpatients slightly decreased. In addition, with the environmental change and implementation of National Health Insurance Program, the additional information of medical outcome quality required in accreditation plan may influence medical procedures of hospitals hereof. (3) The financial ratio of the case
hospital changed as follows: liquidity ratio was high; liability ratio was under 10%; net income growth in some years was negative; after National Health Insurance Program was implemented in 1995, the case hospital implemented “performance compensation scheme”; activity income and expenditure had a smooth growth trend; and activity expenditure was higher in one and two years before the accreditation year.
2. According to the empirical study, we find the financial ratio change of fundational hospitals in 1995 to 1999 were: liquidity ratio is healthy; liability ratio increased in the 5 years; net income growth recessed; operating income growth and operating cost growth decreased in recent years, and the growth rate equaled roughly; capital expenditure would grow in every specific years. 3. According to the empirical study, we
find the financial ratio change of fundational hospitals before and after the medical accreditation were: liquidity ratio decreased significantly; liability ratio increased after the accreditation, but not significantly; net income growth increased significantly with small range; operating income growth and operating cost growth decreased significantly after the accreditation; capital expenditure decreased insignificantly.
4. According to the field empirical study, we find that:
(1) With infection rate, the frequency of artery catheter insertion contributes negatively to it; when the stays in intensive care units increase, patients are more likely to get infection. (2) With death rate, the frequency of
insertion of central venous pressure catheter, Swan-Guans catheter and the number of CPR episode contribute positively to it; when patients have higher APACAH II scores, it’s more likely to die; the emergency operation and major operation have great effect on lowering death rate.
(3) With period to death after leaving intensive care units, when doctors have more work experience or the frequency of tracheostomy tube increases, the period would shorten. After medical accreditation, medical quality did not be affected.
Keywor ds:hospital accr editation.
medical quality. str uctur al5 indicator s. pr ocess indicator s. outcome indicator s. financial
str uctur e.
一、前言
我國衛生主管機關規畫民眾衛生 服務之三大目標與政策為:(1)增加 醫療方便性(access),因而於民國 74 年實施醫療網計畫,期望能均衡各地 區 之 醫 療 資 源, 提 高 醫 療 服 務 之 普 遍,以利民眾就醫。(2)降低醫療負 擔(cost),因而於民國 84 年實施全民 健康保險,藉由危險分攤之作法,大 幅降低就醫民眾之經濟負擔。(3)提 升醫療品質(quality),因而於民國 77 年辦理醫療評鑑,直接提升醫療服務 的品質。然而隨著經濟、教育水準的 提升,醫療環境隨之變化,醫療市場 之競爭亦日益激烈,民眾關心醫療品 質與何處就醫的問題,進而影響醫院 服務量之多寡及財務收支情形。尤其 在施行全民健保以來,醫院面臨新的 醫療環境及支付制度,因而醫院之經 營哲學可能會受到相當大的衝擊。 美國醫院聯合評鑑委員會(Joint Commission on Accreditation of Hospital, JCAHO)曾宣示:「醫院應 有一套制度,不斷努力為病患提供最 合宜、有效,與能達成目標的服務, 而運用之原則,最主要就是實行品質 保 證 計 劃 」。 美 國 健 康 照 護 財 務 署 (HCFA)於 1986 年公佈醫院死亡率 作為品質的參考指標後,醫療品質的 衡量逐漸獲得各相關機構的重視, 1988 年世界衛生組織更在哥本哈根 舉行醫療保證研討會,期望國家或地 方的衛生組織能提供經費、時間及人 力,支持醫療品質保證的實行。 然而,何為醫療品質?如何界定 與測量?一直是醫界討論的焦點。事 實上,整體品質是內在品質、醫療行 為和外在品質的總和,最後必須由消 費者觀點來做評判。品質政策不僅取 決於管制技術而已,品質必須在組織 達到某種成熟度後才能引進。醫療品 質的好壞更是全體醫療機構每一份子 的責任。一般而言,醫療品質可經由 三個指標來評估,結構(structure)、 過程(process)、與結果(outcome) 指標(Donnabedian,1980)。「結構指 標」是評估醫院是否有充足之資源提 供良好的醫療照護,如硬體構造、設 施、設備、服務大小及範圍、組織屬 性、政策結構、人員數量、類型及資 格、財物資源、付費方式和地理因素 等。「過程指標」是評估醫院診療行為 或提供照護之標準,如方便性、提供 者的成效(例如醫院服務的可利用 性、預防疾病之程度、診斷工作的適 當性)、持續性、協調性、團隊工作及 適當的工作順序等。「結果指標」是評 估病患接受醫療照護後,所發生預期 性或非預期性事件的發生頻率,如開 刀數、住院日、罹病率及死亡率等。 我國於民國 64 年施行醫師法, 規範了醫師資格,而後的醫療法規範 了醫療機構的資格。民國 74 年以「結 構指標」為主,建立醫療評鑑制度, 國內目前由衛生署每三年舉辦一次 「醫療評鑑」,希望藉由評鑑,達到監 督之效果。然而,提昇醫療品質不能 流於口號而無實際的行動,因此建立 一套醫療評鑑的方法,是提昇醫療品 質的首要任務。醫療評鑑可以上述三 個指標為層次,第一個層次是醫療結 構的評鑑,如專任醫師的人數、醫護 人員與病床比、儀器設備等,這方面 的評鑑在國內已行之多年。第二個層 次是醫療過程的評鑑,醫療過程的評 鑑非常專業化,不易獲得客觀之標 準。第三個層次是醫療結果的評鑑, 醫療結果可再分成五個項目:(1)生 命成效,如存活率、無病存活率等;(2) 功能成效,如病人的生活品質;(3) 病人的滿意度;(4)醫療費用;(5) 醫療效益等。其實醫療評鑑是否能促進醫療品質及影響醫院之財務收支結 構皆是值得探討的課題。 本研究認為醫療評鑑會影響醫 療品質,又目前之醫療評鑑因著重於 結構指標,所以會影響醫院之財務收 支結構情況,且醫療品質與財務收支 結構會互相地影響,所以本研究之目 的在探討三者間之關係,其中醫療評 鑑為事前指標,而醫療品質及財務收 支結構為事後指標。 本研究即先從瞭解醫療評鑑制度 著手,然後透過(一)個案醫院探討、 (二)實證研究、及(三)田野實證研 究,探討醫療評鑑制度、醫療品質及醫 院財務收支結構之關係,進而提出結論 與建議。
二、文獻回顧
國內外文獻有探討醫療評鑑與醫 療品質關係者,亦有探討醫院財務與 經營管理主題者,然而同時探討醫療 評鑑、醫療品質、及醫院財務主題者 尚不多見,以下就國外、國內文獻分 述之: (一)國外部份Cheung and Koch(1994)認為可 藉手術品質及訓練,以提升醫療品 質 。 Potter, Morgan, and Thompson (1994)探討醫院品質持續改進之建 立 有 賴 全 體 員 工 的 參 與 。 Kim and Johnson(1994)認為提升病患滿意度 是提升品質的方法。Kohli, Kerns, and Forgionne(1995)認為品質提升可在 防止問題發生、改進流程以及顧客滿 意度方面多投入。Carman, Shortell, Foster, Hughes, Boerstler, O’Brien, and O’Connor (1996)提出醫院品質之五 個成功關鍵為:資源與環境、執行方 法、醫師參與、文化與團隊關係。 Chang(1998)探討國營醫院效率性 之決定因素,發現服務範圍與退役軍 人比率與效率呈負相關,住院率與效
率 呈 正 相 關 。 Eastman and Fulop (1996)認為公立醫院應實施全面品 質改進,Li(1997)探討醫院全面品 質管理(TQM)之績效改進,認為品 質 與 服 務 過 程 相 關 。 Rapert and Babakus(1996)發現品質與績效具相 關性。Skelton(1997)探討醫院成本、 品質與競爭之關係,認為加強市場競 爭力可以改善品質及成本。 (二)國內部份 官錦鳳(民 77)探討醫院品質之 保證,認為醫院品質保證計劃有助於 提高醫療品質。潘麗玲(民 79)就醫 院統計中探討省(市)立醫院醫療品 質之現況,發現省市立醫院之經營績 效有待大幅提升,且我國醫療資源分 佈不均之情形。闕廷諭(民 81)由受 評醫院立場,探討醫院評鑑制度的衝 擊,發現大型及公立醫院比私人醫院 對評鑑制度之態度較持正面看法。陳 玉寧(民 86)探討醫院評鑑對醫療品 質之影響,發現評鑑可使醫院「結構 品質」改善,「結果品質」之改善則 不顯著。曾小楨(民 79)探討台中縣 (市)公私立地區醫院會計部門之管 理功能,發現地區醫院會計制度不被 重視,應建立完善的會計制度以加強 管理功能。林澤森(民 80)從財務分 析面比較區域級省市立醫院和私立醫 院經營績效,認為省(市)立醫院應 加強內部管理及成本控制。游進邦(民 81)以財務管理角度評估台灣地區醫 院之資本成本,認為醫療保險機構尚 不具支付醫院資本成本的必要性。李 紫娟(民 84)探討醫療儀器資本預算 與財務績效之關係,發現醫院組織預 算技術與財務績效有部份相關。黃海 寧(民 86)以問卷調查方式探討損益 兩平概念應用於醫院之財務管理,發 現個案醫院固定成本費用上升幅度高 於收入面。劉淳儀(民 86)探討全民 健康保險特約醫院之經營策略,發現 在財務管理策略上,目前醫院執行成
7 本分析建立會計制度較多,其次為實 施責任中心制。 由上述國內外文獻之探討後,吾 人可知至目前為止,甚少文獻探討醫 療評鑑、醫療品質、及財務收支結構 三者間之關係,故本研究除了在政策 上具有實務上的價值外,在理論上亦 可補文獻不足之處。
三、觀念性架構與實證假說
本研究 主 要 在 探 討 我 國 醫 院 評 鑑、醫療品質與醫院財務收支結構三 者間之關係,醫療評鑑推動醫療品質 之提升,醫療品質提升則影響服務量 及財務收支,財務收支繼而影響醫療 品質之改善,三者互相關連,本研究 之觀念性架構如圖 1: 依據觀念性架構,本研究依(一) 個案研究、(二)實證研究、及(三) 田野實證研究,分別建立研究問題及 實證假說如下: (一)個案研究 研究問題 1、衛生署實施醫療評鑑對個 案醫院醫療品質之影響為何? 問題 1.1、醫療評鑑後對個案醫院醫 療結構品質有何影響? 問題 1.2、醫療評鑑後對個案醫院醫 療結果品質有何影響? 研究問題 2、衛生署實施醫療評鑑後 對個案醫院財務收支結構之影響為 何? 問題 2.1、評鑑前後個案醫院流動比 率有何差異? 問題 2.2、評鑑前後個案醫院負債比 率有何差異? 問題 2.3、評鑑前後個案醫院純益成 長率有有何差異? 問題 2.4、評鑑前後個案醫院營運收 入成長率有何差異? 問題 2.5、評鑑前後個案醫院營運成 本成長率有何差異? 問題 2.6、評鑑前後個案醫院資本支 出成長率有何差異? (二)實證研究,採取樣本統計分析, 實證假說如下: 假說 1、評鑑前後醫院流動比率有 差異。 假說 2、評鑑前後醫院負債比率有 差異。 醫療品質 結構品質 結果品質 財務結構 流動性結構 資本結構 收益力分析醫療評鑑
人員設施 、醫務管理、內外科 系醫療品質審查 、縷床檢驗品 質審查等 圖 1:本研究觀念性架構圖假說 3、評鑑前後醫院純益成長率 有有差異。 假說 4、評鑑前後醫院營運收入成 長率有差異。 假說 5、評鑑前後醫院營運成本成 長率有差異。 假說 6、評鑑前後醫院資本支出成 長率有差異。 (三)田野實証研究 本研究以國內某醫學中心的加護 病房為證對象,選擇 89 年 2 月醫院評 鑑前後自 88 年 6 月至 9 月及 89 年 8 月 至 89 年 11 月期間,品質的衡量則以醫 院評鑑所選擇的品質指標為依據,及就 個案醫院之各項品質的影響因素之關 係性作一探討,就實地蒐集之資料加以 從事實證研究。 1、 研究假說 (1) 醫師因素之相關假說 根據 Donabedian 的架構中,醫療 人員的素質及數量等皆會影響醫療品 質的好壞, Sedatole(1999)認為醫 師的經驗越豐富則醫療結果品質越 佳。Foster, Sjoblom (1996)以電子 工廠為例,探討學習曲線與品質改進 的關係中,累計生產的數量作為學習 的成果代表,則認為累積生產數量無 法增進品質改善。 本研究中擬以四項品質指標來 衡量醫療結果品質。本研究中的四項 品質指標分別:1. 感染率、2. 死亡 率、3. 再入院率、及 4. 出院後發生 死亡的期間。探討醫師的經驗,對於 此四項指標的影響。 根據與個案醫院訪談的結果認 為,醫師的經驗越多,則對於病患的 病情判斷及治療方法的選擇準確率較 佳。 本研究中則以專科醫師執業的 年齡代表醫師學習經驗,探就在醫療 服務業中,醫師的經驗是否會影響結 果品質,所以形成本研究的第一組假 說: (2) 醫療因素相關假說 醫療服務的過程則會視病患疾病 程度與醫師的判斷、處置而有所不同, 整個服務過程的不同則服務的品質即 會不同,有關服務過程中的因素即列入 此 醫 療 因 素 的 構 面 中 。 Datear et.al. (1993),以汽車燈罩公司為例,發現 流程的複雜度會影響品質成本。Banker and Johnston(1993)以航空業為樣本, 證明產品多樣化會影響經常費用。所以 服務過程的複雜度,應是醫療結果品質 的影響因素之一。 對於加護病房的病患所接受的醫 療處置越多,則表示服務過程的複雜度 則對於加護病房病患結果品質有所影 響。 a.侵入性醫療處置 由於加護病房的病患病情嚴重為 了病情監測的需要常會有一些侵入性 的醫療處置。例如:動脈導管、中央靜 脈導管。而這些侵入性的醫療處置放置 的次數的多寡,會增加感染的機會,影 響病患的結果品質,例如:感染率。所 以我們蒐集每一病患的的侵入性醫療 處置放置的次數為影響醫療結果品質 的因素。 動脈導管用於監測病患的血壓變 化及用於抽取病患的血液進行生化及 H1a:醫師經驗越豐富,則病患感染率 發生機率較少。 H1b:醫師經驗越豐富,則死亡率發生 機率較少。 H1c:醫師經驗越豐富,則再入院率發 生機率較少 H1d:醫師經驗越豐富,則病患出院後 發生死亡的期間越長。
9 血液因子的測量之用,所以次數越多則 除了感染率越高增加醫療的併發症,也 表示病患病情變化是較為嚴重的。因此 本研究的第二組假說,如下: 氣 管 插 管 用 於 輔 助 病 患 呼 吸 之 用,通常用於病患無法自行呼吸或是呼 吸功能不佳時,給與氣管插管的醫療處 置。所以次數越多則除了感染率越高, 也 會 增 加 氣 管 插 管 的 併 發 症 發 生 機 率,也表示病患病情變化是較為嚴重 的,而無法自行完成呼吸功能,因此此 病患發生死亡率的機會較高。因此本研 究的第三組假說,如下: 中央靜脈導管用於監測病患的中 央靜脈血壓的變化,並且可以給予病患 靜脈輸液。所以次數越多,除了感染率 越高,中央靜脈導管放置本身,即有醫 療的併發症的危險性,中央靜脈導管次 數越多,醫療的併發症發生的機率越 高,中央靜脈導管次數越多,也表示病 患病情變化是較為嚴重複雜的。因此此 病患發生死亡率的機會較高。此本研究 的第四組假說,如下: 肺動脈導管用於監測病患的肺動 脈的變化,也用於了解病患的監測心臟 功能。通常是用於心臟功能不佳的病 患,例如:急性心臟缺血症。肺動脈導 管放置的位置深入心臟內,即放置導管 有較易的醫療處置相關併發症的危險 性,所以次數越多,除了感染率越高, 肺動脈導管放置次數越多,也表示病患 病情變化是最為嚴重複雜的,所以需要 最侵入性的醫療處置,因此此病患發生 死亡率的機會較高。此本研究的第五組 假說,如下: 尿管用於監測病患的尿液量變化 及用於初步觀察病患的腎臟及心臟功 能之用,所以次數越多,則除了感染率 越高,也表示病患病情變化是較為嚴重 的。因此本研究的第六組假說,如下: 氣管切管用於病患無法自行完成 呼吸功能,而長期需要氣管插管為避免 氣管插管造成的後遺症,所以改以氣管 切管,次數越多,則除了感染率越高, 也表示病患病情變化是較為嚴重的。因 此本研究的第七組假說,如下: H3a:氣管插管放置次數越少,則病患感 染率發生機率較少。 H3b:氣管插管放置次數越少,則死亡率 發生機率較少。 H3c:氣管插管放置次數越少,則再入院 率發生機率較少 H3d:氣管插管放置次數越少,則病患出 院後發生死亡的期間越長。 H4a:中央靜脈導管放置次數越少,則病 患感染率發生機率較少。 H4b:中央靜脈導管放置次數越少,則死 亡率發生機率較少。 H4c:中央靜脈導管放置次數越少,則再 入院率發生機率較少 H4d:中央靜脈導管放置次數越少,則病 患出院後發生死亡的期間越長。 H5a:肺動脈導管放置次數越少,則病患 感染率發生機率較少。 H5b:肺動脈導管導管放置次數越少,則 死亡率發生機率較少。 H5c:肺動脈導管放置次數越少,則再入 院率發生機率較少 H5d:肺動脈導管放置次數越少,則病患 出院後發生死亡的期間越長。 H6a:尿管放置次數越少,則病患感染率 發生機率較少。 H6b:尿管放置次數越少,則死亡率發生 機率較少。 H6c:尿管放置次數越少,則再入院率發 生機率較少 H6d:尿管放置次數越少,則病患出院後 發生死亡的期間越長。 H7a:氣管切管放置次數越少,則病患感 染率發生機率較少。 H7b:氣管切管放置次數越少,則死亡率 發生機率較少。 H7c:氣管切管放置次數越少,則再入院 率發生機率較少 H7d:氣管切管放置次數越少,則病患出 院後發生死亡的期間越長。 H2a:動脈導管放置次數越少,則病患 感染率發生機率較少。 H2b:動脈導管放置次數越少,則死亡 率發生機率較少。 H2c:動脈導管放置次數越少,則再入 院率發生機率較少 H2d:動脈導管放置次數越少,則病患 出院後發生死亡的期間越長。
b. 心肺復甦術 許 多 病 患 會 進 入 加 護 病 房 的 原 因,是因為病患因為心肺功能嚴重惡化 而需要緊急的心肺復甦術急救,進入加 護病房做進一步的密集照護。因此加護 病房前所經歷的心肺復甦術次數會影 響此加護病房病患的結果品質。因此本 研究的第八組假說,如下: c. 進入加護病房前手術 有些病患是因為接受重大手術或 是緊急手術後,病情需要而住進加護病 房。由於重大手術,尤其是緊急手術對 於病患是一個相當重大的醫療處置,手 術本身會增加病患感染及死亡等併發 症的發生,所以對於此病患進入加護病 房前有手術重大手術或緊急手術,使會 影響病患的結果品質。因此本研究的第 九組假說,如下: d. 住院日數 病患住在加護病房的天數越多,則 可能發生的院內感染機會越大。並且也 因為病情嚴重需要,而長期住在加護病 房,則表示此病人死亡機率越大,出院 後死亡的期間越短。因此本研究的第十 組假說,如下: (3) 病患的因素相關假說 對於服務業而言,服務的過程皆會 因顧客的不同而有差異,由於醫療過程 是由病患與醫師共同互動完成的,所以 病 患 也 是 影 響 醫 療 品 質 的 因 素 之 一 (如:病患是否依照醫師指示服藥), 所以病患的因素也應列入探討。進入加 護病房前病患本身的嚴重度,應會影響 病患住在加護病房的結果品質。 此研究是以 APACHII 的分類方式 分別計算生理功能(如心跳速率、血 壓、血氧濃度等)、年齡及本身長期慢 性疾病與否三個構面,而計算出來的分 數代表其本病患的嚴重度。因此本研究 的第十一組假說,如下: (4) 醫院評鑑因素相關假設 醫院評鑑定期皆會接受衛生署所 屬的評鑑團體,對於醫院及醫院中的 特殊單位進行評鑑,並將其結果排名 及分等級。所以在評鑑後將評鑑的結 H8a:加護病房前所經歷的心肺復甦術次數 越少,則病患感染率發生機率較少。 H8b:加護病房前所經歷的心肺復甦術次數 越少,則死亡率發生機率較少。 H8c:加護病房前所經歷的心肺復甦術次數 越少,則再入院率發生機率較少 H8d:加護病房前所經歷的心肺復甦術次數 越少,則病患出院後發生死亡的期間越 長。 H11a:進入加護病房前病患嚴重度越低, 則病患感染率發生機率較少。 H11b:進入加護病房前病患嚴重度越低, 則死亡率發生機率較少。 H11c:進入加護病房前病患嚴重度越低, 則再入院率發生機率較少 H11d:進入加護病房前病患嚴重度越低, 則病患出院後發生死亡的期間越長。 H10a:住院日數越少,則病患感染率發 生機率較少。 H10b:住院日數越少,則死亡率發生機 率較少。 H10c:住院日數越少,則再入院率發生 機率較少 H10d:住院日數越少,則病患出院後發 生死亡的期間越長。 H9a:加護病房前手術越緊急,則病患 感染率發生機率較少。 H9b:加護病房前手術越緊急,則死亡 率發生機率較少。 H9c:加護病房前手術越緊急,則再入 院率發生機率較少 H9d:加護病房前手術越緊急,則病患 出院後發生死亡的期間越長。
11 果告知該醫院,使醫院得以改進。醫 院評鑑後應會改進醫院之結果品質, 因此本研究的第十二組假說,如下: 2、 變數衡量 (1) 應變數--品質指標的衡量 本研究中主要探討加護病房的 結果品質,經由與個案醫院的加護病 房醫護人員及探討本國醫院評鑑對於 加護病房品質的要求,而選擇的加護 病房品質指標,指標如下: a. 感染率(INF)指標 由於醫院感染控制管理委員會定 期監測每一位病患在加護病房內是否 發生院內感染,針對第一點的應變數, 若病患發生院內感染,則 INF 為 1,病 患未發生院內感染則 INF 為 0。此為虛 擬變數。 b. 死亡率(MORTAL)指標 針對第二點的應變數,若病患於 加護病房內發生死亡,則 MORTAL 為 1,病患於加護病房內未發生死 亡,則 MORTAL 為 0。此為虛擬變數。 c. 再入院率(READM)指標 針對第三點的應變數,若病患於 加護病房出院後,又因病情需要於 14 天內再次進入加護病房,則 READM 為 1,病患於加護病房出院後,於 14 天內未再進入加護病房,則 READM 為 0。此為虛擬變數。 d. 出 院 後 發 生 死 亡 的 期 間 (DISCHA) 針對第四點的應變數,若病患於加 護病房出院後,又病情惡化以致死亡, 自 其 加 護 病 房 出 院 日 至 死 亡 日 的 期 間,若小於 10 天,則 DSICHA 為 2, 11 天至 30 天,則 DSICHA 為 1,30 天以 後死亡,則 DSICHA 為 0。此為虛擬變 數。 (2) 自變數— 結果品質影響因素的衡量 a. 醫 師 因 素 -- 醫 師 執 業 經 驗 (EXP) 本研究以醫師專科醫師後的執業 時間代表醫師經驗的多寡,由於學習曲 線的關係,醫師經驗越豐富,則可以提 供病患的越妥善的治療判斷,則病患結 果品質越好。本研究將醫師的經驗以自 醫師考上專科醫師到病患住院日的執 業時間,以年為單位。 b. 醫療因素 (a)動脈導管放置次數(ART) 由於病患因為病情需要而放置動 INF=0, 為病患未發生院內感染, INF=1, 為病患發生院內感染。 EXP=病患住院日期-考上專科醫師的時 間 MORTAL=0,為病患於加護病房內未 死亡,MORTAL=1,為病患於加護病 房內發生死亡。 H12a:醫院評鑑之後,則病患感染率發 生機率較少。 H12b:醫院評鑑之後,則死亡率發生機 率較少。 H12c:醫院評鑑之後,則再入院率發生 機率較少 H12d:醫院評鑑之後,則病患出院後發 生死亡的期間越長。 READM=0,為病患於加護病房內未 死亡,READM=1,為病患於加護病 房內發生死亡。 DISCHA=0,自加護病房出院日至死亡日 的期間,大於 30 天, DISCHA=1,自加護病房出院日至死亡日 的期間,11-30 天, DISCHA=2,自加護病房出院日至死亡日 的期間,小於 10 天。
脈導管,長期放置動脈導管可能會因發 感染的機率,所以需要定期更換導管以 減少感染的機會,另外因為導管阻塞或 滑脫而也可能重新更換,本研究計算加 護病房內動脈導管放置次數,以其找出 動脈導管放置次數對於加護病房結果 品質的影響。 (b)氣管插管放置次數(INTUB) 由於病患因為病情需要而放置氣 管插管,長期放置氣管插管可能會因發 感染的機率,所以需要定期更換氣管插 管以減少感染的機會,另外因為氣管插 管阻塞或滑脫而也可能重新更換,本研 究 計 算 加 護 病 房 內 氣 管 插 管 放 置 次 數,以其找出氣管插管放置次數對於加 護病房結果品質的影響。 (c)氣管切管放置次數(TRA) 由於病患因為病情需要而放置氣 管切管,長期放置氣管切管可能會因發 感染的機率,所以需要定期更換氣管切 管以減少感染的機會,另外因為導管阻 塞或滑脫而也可能重新更換,本研究計 算加護病房內氣管切管放置次數,以其 找出氣管切管放置次數對於加護病房 結果品質的影響。 (d)中央靜脈導管放置次數(CVP) 由於病患因為病情需要而放置中 央靜脈導管,長期放置中央靜脈導管可 能會因發感染的機率,所以需要定期更 換中央靜脈導管以減少感染的機會,另 外因為導管阻塞或滑脫而也可能重新 更換,本研究計算加護病房內中央靜脈 導管放置次數,以其找出中央靜脈導管 放置次數對於加護病房結果品質的影 響。 (e)肺動脈導管放置次數(SWAN) 由於病患因為病情需要而放置肺 動脈導管,長期放置肺動脈導管可能會 因發感染的機率,所以需要定期更換肺 動脈導管以減少感染的機會,另外因為 導管阻塞或滑脫而也可能重新更換,本 研究計算加護病房內肺動脈導管放置 次數,以其找出肺動脈導管放置次數對 於加護病房結果品質的影響。 (f)尿管放置次數(FOL) 由於病患因為病情需要而放置尿 管,長期放置尿管可能會因發感染的機 率,所以需要定期更換尿管以減少感染 的機會,另外因為導管阻塞或滑脫而也 可能重新更換,本研究計算加護病房內 尿管放置次數,以其找出尿管放置次數 對於加護病房結果品質的影響。 (g)住院日數(DUR) 由於病患因為病情需要而長期住 在加護病房,所以住入加護病房日數越 多,表示其病情較難控制,則會影響此 病患的醫療結果品質。 (h)加護病房前經歷的心肺復甦術 次數(CPR) 由於病患因為生理功能嚴重惡化 而瀕臨死亡邊緣而需要高級的急救術--心肺復甦術來拯救病患。所以加護病房 前經歷的心肺復甦術次數,表示其病情 較為嚴重,則會影響此病患的醫療結果 品質。 ART=動脈導管放置次數 INTUB=氣管插管放置次數 SWAN=肺動脈導管放置次數 FOL=尿管放置次數 DUR=住入加護病房院日數 TRA=氣管切管放置次數
13 (i)加護病房前手術(OP) 由於病患因為病情需要而接受重 大手術或甚至因為突然發生急症而需 要緊急手術,由於手術本身是有一些手 術相關的併發症,尤其緊急手術由於醫 院及病患的準備期間短,所以可能影響 此病患的醫療結果品質。若此病患於加 護病房前接受緊急重大手術,則 OP 為 2,若此病患於加護病房前接受排定的 重大手術,則 OP 為 1,若此病患於加 護病房前未接受手術,則 OP 為 0。 c. 病患因素 (a)病患進入加護病房的病情嚴重 度(APACH) 病患進入加護病房前的病情嚴 重度,應會影響病患在加護病房中的 結果品質。病患進入加護病房的病情 嚴重度是以 APACHII 的分析方式分 別蒐集病患生理功能的因素(如:血 氧濃度、血壓、心跳速率、呼吸頻率 等),加上病患是否具有其他的長期疾 病以致生理功能不良,及病患的年 齡,共 12 項依其嚴重程度而給予不等 的分數,,並且加總其各項分數而成 為病患的嚴重度分數。 d.評鑑因素 (a) 加 護 病 房 評 鑑 前 後 期 (EVALU) 本研究也希望探討評鑑後是否 會增進加護病房的結果品質,所以分 別收集評鑑前後六個月的病患,評鑑 前期則 EVALU 為 0,評鑑後期則 EVALU 為 1。 3、實證模式 (1) 感染率(INF)指標之影響因素實 證模式 根據與個案醫院訪談的結果,認為 此 結 果 品 質 指 標 會 受 醫 師 因 素 的 影 響,因為醫師的經驗越多,則對於病情 的判斷越正確,且可與病患即時的治 療。除了醫師因素外,醫療因素是影響 感染率最大。侵入性的治療次數越多增 加感染的機會。發生緊急手術及重大手 術,由於手術本身其併發症之一為傷口 感染,所以接受緊急手術的病患的感染 機率增加。病患本身住入加護病房前病 情的病情嚴重度越高,則可能其生理功 能不佳以致抵抗力低,較易於發生感染 的機率越高。
INF=β0 +β1EXP +β2 ART +β3
INTUB+ β4 TRA + β5 CVP + β6
SWAN +β8FOL + β9DUR +β10 CPR
+β11 OP+β12 APA +β13 EVALU
(2) 死亡率(MORTAL)指標之影響因 素實證模式 根據與個案醫院訪談的結果,認為 此 結 果 品 質 指 標 會 受 醫 師 因 素 的 影 響,因為醫師的經驗越多,則對於病情 的判斷越正確,且可與病患即時的治 療。除了醫師因素外,醫療因素是影響 死亡率最大。侵入性的治療次數越多也 表示病患的病情惡化,因此死亡率發生 機會越大。發生緊急手術及重大手術, 由於手術本身即有其併發症發生的危 險,並且對於病患是一大生理壓力的挑 戰,所以較為可能發生死亡率。由於心 肺 復 甦 術 本 身 即 是 一 種 高 級 的 急 救 APACH=病患的嚴重度分數 OP=0,病患加護病房前未接受手術, OP=1,病患加護病房前接受排定的重大 手術, OP=2,病患加護病房前接受緊急的重大 手術。 EVALU=0,評鑑前期, EVALU=1,評鑑後期。
術,所以加護病房前發生心肺復甦術, 表示此病患已經歷死亡邊緣,發生心肺 復甦術次數越多,則此病患可能的死亡 的機率越高。病患本身住入加護病房前 病情的病情嚴重度越高則發生死亡的 機率越高。 MORTAL = β0 + β1 EXP + β2
ART +β3 INTUB+β4 TRA + β5 CVP
+β6 SWAN +β8FOL + β9DUR +β10
CPR +β11 OP+β12 APA+β13 EVALU
(3) 再入院率(READM)指標之影響 因素實證模式 根據與個案醫院訪談的結果,認為 此 結 果 品 質 指 標 會 受 醫 師 因 素 的 影 響,因為醫師的經驗越多,則對於病情 的判斷越正確,且可與病患完整的治療 以減少再住院的機率。除了醫師因素 外,醫療因素是影響再住院最大。侵入 性的治療次數越多也表示病患的病情 惡化,因此再住院發生機會越大。發生 緊急手術及重大手術,由於手術本身即 有其併發症發生的危險,所以可能發生 再次住入加護病房。加護病房前發生心 肺復甦術,表示此病患已經歷死亡邊 緣,發生心肺復甦術次數越多,則此病 患 本 身 的 生 理 功 能 缺 陷 已 經 相 當 嚴 重,可能的再住院的機率越高。病患本 身住入加護病房前病情的病情嚴重度 越高則發生再次注入加護病房的機率 越高。
READM=β0 +β1EXP +β2 ART
+β3 INTUB+β4 TRA + β5 CVP +β6
SWAN +β8FOL + β9DUR +β10 CPR
+β11 OP+β12 APA+β13 EVALU
(4)出院後發生死亡的期間(DISCHA) 影響因素實證模式 根據與個案醫院訪談的結果,認為 此 結 果 品 質 指 標 會 受 醫 師 因 素 的 影 響,因為醫師的經驗越多,則對於病情 的判斷越正確,且可與病患完整的治療 及追蹤,以病患出院後發生死亡的期間 越長。除了醫師因素外,醫療因素是影 響出院後發生死亡的期間。侵入性的治 療次數越多也表示病患的病情惡化,因 此再住院發生機會越大。發生緊急手術 及重大手術,由於手術本身即有其併發 症發生的危險,所以可能發生再住院。 加護病房前發生心肺復甦術,表示此病 患已經歷死亡邊緣,發生心肺復甦術次 數越多,則此病患本身的生理功能缺陷 已經相當嚴重,可能的出院後再發生需 要急救狀況的機率越高,則死亡的機率 越高。病患本身住入加護病房前病情的 病情嚴重度越高,許多因素是病患本身 長期疾病的惡化,則出院後再發生病情 惡化以致於死亡的機率越高。
DISCHA=β0 +β1EXP +β2ART
+β3 INTUB+β4 TRA + β5 CVP +β6
SWAN +β8FOL + β9DUR +β10 CPR
+β11 OP+β12 APA+β13 EVALU
上述四項結果品質指標構與其影 響因素之預期關係,綜合如下表 6,並 彙總各品質指標之影響因素的預期符 號。
15 表 6:實證研究之自變數預期符號表
四、研究方法與結果
本文進行個案研究、實證研究、與 田野實證研究。(1)個案研究:本文首 先進行個案醫院訪談,個案研究之目 的在幫助本研究觀念性架構、研究問 題與實證假說之建立。本文依據個案 醫院之評鑑資料及財務報告,以瞭解 個案醫院受評鑑後,對醫院之醫療品 質及財務收支結構之影響為何,也可 瞭解醫療評鑑對醫院造成何種困難及 待解決之問題。(2)實證研究:本文以 民國 84 至 88 年度財團法人醫院之財 務資料,包含醫學中心、教學醫院、 地區教學醫院等,以統計方法分析探 討醫療評鑑及醫院財務收支結構間之 關係。(3)田野實證研究:本文以國內 某醫學中心的加護病房為證對象,選 擇 89 年 2 月醫院評鑑前後自 88 年 6 月至 9 月及 89 年 8 月至 89 年 11 月期 間,品質的衡量則以醫院評鑑所選擇 的品質指標為依據,及就個案醫院之 各項品質的影響因素之關係性作一探 討,就實地蒐集之資料加以實證。 (一)個案研究 本研究以某一醫學中心為案例, 以初步瞭解醫院評鑑對醫院醫療品質 及財務收支結構之影響,及全民健保 制度所帶來之問題及因應之道,該醫 學中心之受評鑑年度分別為 83、86 及 89 年度,依據本研究觀念性架構, 感染率 死亡率 再入院率 出院後發生 死亡的期間INF MORTAL READM DISCHA
醫師經驗 EXP 負 負 負 負 動脈導管放置次數 ART 正 正 正 正 氣管插管放置次數 INTUB 正 正 正 正 氣管切管放置次數 TRA 正 正 正 正 中央靜脈導管放置次數 CVP 正 正 正 正 肺動脈導管放置次數 SWAN 正 正 正 正 尿管放置次數 FOL 正 正 正 正 住院日數 DUR 正 正 正 正 心肺復甦術次數 CPR 正 正 正 正 加護病房前手術次數 OP 正 正 正 正 病患嚴重度 APACH 正 正 正 正 加護病房評鑑 EVALU 負 負 負 負 品 質 指 標 預 期 符 號 自 變 數
敘述說明如下: 1.訪談要點: (1) 個案醫院係政府所屬醫學中心,過 去經營績效甚佳,財務結構亦稱良 好。 (2) 全民健保於 84 年 3 月 1 日開辦, 對個案醫院衝擊頗劇,84 年 3 月至 6 月平均門診較上年度同期減少 7.9%,住院亦減少 7.61%,占床率 減少 4.87%,每月平均作業短絀遽 增至 11,400 萬元,為因應虧損狀 況,個案醫院採取降低成本等節約 措施,亦調高病床費、掛號費、伙 食費等以增加收入,並爭取人事費 由公務預算支應。並實施「績效獎 勵制度」,希能增進人員效率,提 高工作效能,以激勵員工士氣,改 善營運。 (3) 84 年 10 月調高病房費,85 年 1 月 實施專勤醫師費及員工績效獎金 制度,並配合成本中心實施「績效 預算管理」,以提昇醫療品質,而 門診及住院率、占床率亦提昇。 (4) 歷次評鑑皆能符合要求,堪為表 率。 2.醫療評鑑對個案醫院醫療品質之影 響: (1) 醫療評鑑對個案醫院醫療結構品 質之影響 個案醫院之結構品質係指醫院提 供醫療照護之人員設備程度,如醫師數 目、病床數等。 表 1:個案醫院評鑑基本資料-結構品質 年* 80 81 82 83 84 85 86 87 88 醫師數 839 831 911 838 902 護產 1681 1750 1823 2134 藥劑 131 1131 130 142 醫檢 104 109 115 160 營養師 16 19 20 16 物理職能治療 38 39 45 38 放射線技術 104 109 105 95 病床數 2774 2849 2830 其他醫療設施 408 昂貴設備 27 * 資料來源:個案醫院歷次「醫院評鑑暨教學醫院評鑑資料表-基本資料」。 為該年 6 月 30 日統計資料。 醫師數包含主治醫師以上及住院醫師。 病床數包含急、慢性及特殊病床。 其他醫療設施包含手術台、產台、牙科治療台、門診治療室、精神治療設施及救護車。 昂貴設備指「昂貴或具有危險性之醫療儀器」,包含電腦斷層攝影掃瞄儀、放射性同位 素診斷及治療設備、高能遠距放射治療設備等 10 項儀器設備。 由表 1 中可知個案醫院在 83 評鑑 中,82 年之醫師數較 80 及 81 年明顯 增加,89 年中,評鑑之 88 年醫師數亦 較 82 及 85 年增加。但由於歷次衛生 署之「醫院評鑑暨教學醫院評鑑資料 表-基本資料」(簡稱「基本資料」) 之格式有相當差異,故「基本資料」 缺乏歷年完整資料,故其他年度之醫 師 人 數無 法 知 悉 是 否 較 前 二 年 度 增 加。另外,病床數則無增加,值得探 究原因。 值得一提的是 89 年評鑑之「基本
17 資料」有「其他醫療設施」及「昂貴 或具有危險性之醫療儀器」資料,此 或許會影響以後醫院購置醫療設施支 出 之 數額 , 並 影 響 個 案 醫 院 財 務 情 形。 (2)醫療評鑑對個案醫院醫療結果品質 之影響 個案醫院之結果品質係指醫院提 供醫療照護之結果,如平均每日門診 人次、平均每日急診人次、平均每日 住院人數、病床佔床率、住院病人粗 死亡率、門診健檢、住院健檢人次、 洗腎人次、轉診人次、病理解剖數、 精神治療、昂貴設備使用人次等醫師數 目、病床數等。 表 2 為 80 至 88 年個案醫院之醫 療統計結果,其中 82、85 及 88 年為 為 1 月 1 日至 6 月 30 日之統計數字, 其餘年度為 1 月 1 日至 12 月 31 日。 本研究比較基礎相同之 5 組數據: a.平均每日門診人次:除 84 及 85 二 年 略 微 下 降 外 , 呈 遞 增 趨 勢,尤其 89 年每日平均門診已 達一萬人,較 80 年多達二千餘 人。 b.平均每日急診人次:其中 80 至 83 年之四年平均較 84 至 88 年 平均多出約 40 人次。 c.平均每日住院人數:由於計算基 礎不一致,83 及 86 年評鑑與 89 年評鑑無法比較;在 83 年評鑑 中,82 年之平均每日住院人數 較 80 及 81 年平均每日住院人 數增加,89 年評鑑之 88 年平均 每日住院人數亦較 86 及 87 年 增加。 d.病床佔床率:從 80 年至 88 年 觀察病床佔床率,無法發現規 則之變化。 e.住院病人粗死亡率:由表約略可 得 前 期 遞 增 而 後 期 遞 減 之 趨 勢,表示近年來病人之死亡率 下降。 另外,隨著環境變化與健保制度 之實施,89 年評鑑之「基本資料」中, 增加了門診健檢、住院健檢人次、洗 腎人次、轉診人次、病理解剖數、精 神治療、昂貴設備使用人次等醫療結 果品質之資訊,亦可能會影響以後醫 院實施之醫療措施。 表 2:個案醫院結果品質之評鑑資料 80 年 81 年 82 年* 83 年 84 年 85 年* 86 年 87 年 88 年* 門診人次 2125835 2185975 1088375 2258675 2155914 1032801* 2264865 2462757 1320101* 平均每日門診 人次 7873 8096 8062 8365 7985 7650 8417 8936 10199 門診健檢 5855 5269 2168 急診人次 97870 98389 48414 96173 84036 41490 80941 79454 43979 平均每日急診 人次 268.1 269.6 267.05 263 230 227 221 217 224 住院人次 88127 90292 46280 93216 72411 36608 77378 81005 41162 平均每日住院 人數 2205 2265 2323 2373 2255 2290 228 239 248 住院健檢人次 6124 6616 3782 住院人日 804962 826657 420498 866022 823249 416761 835817 847657 416793 病床佔床率% 88.20 86.14 85.73 82.72 85.23 84.21 83.77 85.23 85.45 平均住院日 13.09 13.06 13.07 13.26 12.90 12.67 14.65 14.12 13.44 手術人次 43716 66408 35467 72786 68149 38515 72278 72984 37445 接生人次 3977 3830 1900 3375 3425 1391 2082 1776 949 洗腎人次 32013 31563 17232 轉診人次(轉入 及轉出) 1188 975 548 住院病人粗死 亡率% 2.97 3.01 3.25 2.93 4.00 3.92 3.21 3.07 3.03
病理解剖數 53 41 11 22 10 6 11 12 9 精神治療 69 75 19 昂貴設備使用 人次 103798 108617 60838 * 資料來源:個案醫院歷次「醫院評鑑暨教學醫院評鑑資料表-基本資料」。 82、85 及 88 年為 1 月 1 日至 6 月 30 日之統計數字,其餘年為 1 月 1 日至 12 月 31 日。 3、醫療評鑑對個案醫院財務收支結構 之影響 財務收支結構係以財務比率分 析為基礎,即流動比率、負債比率、 純益成長率、作業收入成長率、作業 支出成長率等作為分析之基礎。 表 3 為 81 至 88 年度之個案醫院 作業收支決算表之流動比率、負債比 率、純益成長率、作業收入成長率、 作業支出成長率之統計結果,其中年 度為政府會計年度。本研究比較各年 財務比率: a. 流動比率:流動比率為流動資 產與流動負債之比值。由表 3 可 知 個 案 醫 院 之 償 債 能 力 甚 佳。表 3 中 81、82 及 83 年度 之 300-400%左右劇增至 84 年 之 821%,85、86 及 87 年亦超 過 600% , 88 年 度 又 降 至 456%,但仍甚佳。 b.負債比率:負債比率為負債總 額與淨值之比值。由表 3 可知 個案醫院之負債比率,除了 86 年度外,皆不超過 10%,顯示 個案醫院負債輕,淨值高,財 務結構良好。 c.純益成長率:係指當年之賸餘數 與上年度賸餘數之比值,82、 83 及 87 年度為雖然為負成長, 僅是年度賸餘數增加較前一年 度減少而已,令人注意的是民 國 84 年全民健保開辦後,對個 案醫院之衝擊,平均門診,住 院及占床率皆減少,每月平均 作業短絀遽增,為因應虧損狀 況,個案醫院採取降低成本、 增加收入等措施,並實施「績 效獎勵制度」,希能改善營運, 目前個案醫院純益成長率已恢 復正常。 d.作業收入成長率:係當年度作業 收入與上年度作業收入之差額 對上年度作業收入之比值,由 表可知個案醫院之作業收入呈 現溫和的成長趨勢。 e.作業支出成長率:係當年度作業 支出與上年度作業支出之差額 對上年度作業支出之比值,由 表可知個案醫院之作業支出與 作業收入相似,呈現溫和的成 長趨勢,值得一提的是個案醫 院在評鑑年度之前一、二年之 作業支出皆較高,如 82、84、 85、及 88 年度,是否因為準備 評鑑之故,值得深入分析。 表 3:個案醫院作業收支決算表財務比率 年度* 81 82 83 84* 85 86 87 88 流動比率% 288.40 414.27 359.88 821.90 713.38 677.17 713.50 456.01 負債比率% 10.20 8.39 9.77 3.99 5.46 10.27 6.54 8.61 純益成長率% 11.19 (39.99) (91.86) 51.03 176.91 12.93 (18.00) 49.07 作業收入成長率% 7.79 7.42 0.18 8.62 0.31 4.64 15.56 10.04 作業支出成長率% --- 11.95 4.74 8.18 6.8 5.53 4.92 9.91 資料來源:個案醫院歷年作業收支決算表。 資料說明:流動比率(%)=當年度流動資產/當年度流動負債(%) 負債比率(%)=當年度負債總額/當年度淨值(%)
19 純益成長率(%)=當年度賸餘數/上年度度賸餘數(%) 作業收入成長率(%)=當年度作業收入/上年度作業收入(%) 作業支出成長率(%)=當年度作業支出/上年度作業支出(%) * :實施全民健保年度 年度係指政府會計年度,如 81 年度為民國 80 年 7 月 1 日至 81 年 6 月 30 日。 (二)實證研究 1、實證樣本與研究期間:本研究搜集 樣本時由於考慮樣本會計原理方 法之一致性及財務變數之可比較 性,故由行政院衛生署提供財團法 人醫院共 21 家。研究期間為民國 84 年至 88 年之財務變數,其中醫 院資料不全者 6 家,本研究逐一篩 選有效樣本,並分別列出樣本家 數,如表 4。 2、財務變數:本文研究上述財團法人 醫院之流動比率、負債比率、純益 成長率、營運收入成長率、營運成 本成長率、資本支出成長率之變 化,各財務變數定義如下:(1)流 動比率=當年度流動資產/當年度 流動負債,(2)負債比率=當年度 負債總額/當年度基金餘額,(3) 純益成長率=(當年度本期損益- 上年度本期損益)/上年度本期損 益,(4)營運收入成長率=(當年 度營運收入-上年度營運收入)/ 上年度營運收入,(5)營運成本成 長率=(當年度營運成本-上年度 營運成本)/上年度營運成本,(6) 資本支出成長率=(當年度資本支 出-上年度資本支出)/上年度資 本支出。 3、民國 84 年至 88 年之財務變數統計 如表 4,以下分析之。 (1) 流動比率:樣本醫院 84 年之流動 比率高達 4 以上,85 年後開始下 降,是否與實施全民健保有關,尚 需探討,唯 88 年又回升,且流動 比率平均值皆為 2 以上,故流動性 尚屬健全。 (2) 負債比率:近 5 年負債比率有升高 趨勢,且已超過淨值 25%,實值 得注意。 (3) 純益成長率:近 4 年約在-3%至 0% 左右,有衰退現象。 (4) 營運收入成長率及營運成本成長 率:二比率 85 年較高,近 3 年下 降,二者成長幅度約略相同,反應 醫療收入與成本之同步增加。 (5) 資本支出成長率:85 及 87 年資本 支出成長率高達 7 成及 5 成,88 年成長率下降 3 成,顯示財團法人 醫 院 資 本 支 出 隔 數 年 成 長 的 特 性。 4、本文欲瞭解各醫院接受醫療評鑑之 前後時間財務比率之變化,由於衛 生署每三年進行一次評鑑,但各醫 院評鑑年度並不一致,故必須以就 各 醫 院接 受 醫療 評 鑑 年 度 為 基 準 年,比較評鑑前後年度之財務變化 之顯著性,表 5 列出醫療評鑑之前、 後第一年之財務比率,前、後第二 年之財務比率及前後一、二年之財 務比率平均數,並分別列出財務比 率之平均數、標準差、相關係數、 差異顯著性檢定之 t 檢定(t 值)及 F 檢定(F 值),以下分析之。 (1) 流動比率:由表 5A 知,評鑑前、 後第一年流動比率之有效成對樣 本共 17 組,相關係數達 0.94,由 表知評鑑後流動比率由 5.32 下降 至 3.15,變化顯著性之 F 檢定達 20.99,故知評鑑前、後第一年流 動比率有顯著之差異(下降)。另 由表 5B 及表 5C 知評鑑前、後第 二年及兩年平均流動比率亦是下 降,但 F 檢定並不顯著。 (2) 負債比率:由表 5A、表 5B 及表
5C 知,評鑑前、後負債比率有上 升現象,但 F 檢定並不顯著。 (3) 純益成長率:由表 5A 及表 5C 知, 評鑑前、後純益成長率有顯著的差 異(改善),但幅度並不大。 (4) 營運收入成長率及營運成本成長 率:由表 5A 及表 5C 知,評鑑前、 後營運收入成長率及營運成本成 長率皆呈顯著之下降。 (5) 資本支出成長率:由表 5A 及表 5C 知,評鑑前、後資本支出成長率呈 下降趨勢,但並不顯著。 以上之財務分析,由於研究期間涵 蓋實施全民健保後之數年,故各項比率 比率是否因醫療評鑑之原因有關,或是 與全民健保之原因有關,尚需深入探 討。 表 4:樣本醫院各年財務比率統計 年度 88 87 86 85 84 流動比率平均值 (標準差) (樣本數) 2.76 (3.07) (n=15) 2.34 (2.46) (n=18) 2.42 (2.77) (n=19) 2.69 (3.93) (n=18) 4.28 (8.21) (n=16) 負債比率平均值 (標準差) (樣本數) 1.25 (1.58) (n=17) 1.04 (1.18) (n=20) 1.00 (1.14) (n=21) 1.06 (1.22) (n=20) 0.78 (0.91) (n=18) 純益成長率平均值﹪ (標準差) (樣本數) -1.56 (4.08) (n=16) 0.10 (2.71) (n=19) -2.32 (6.77) (n=19) -0.63 (4.16) (n=16) --營運收入成長率平均值﹪ (標準差) (樣本數) 0.10 (0.20) (n=17) 0.13 (0.14) (n=20) 0.14 (0.19) (n=19) 0.40 (0.65) (n=17) --營運成本成長率平均值﹪ (標準差) (樣本數) 0.11 (0.17) (n=17) 0.12 (0.14) (n=20) 0.11 (0.12) (n=19) 0.39 (0.67) (n=17) --資本支出成長率平均值﹪ (標準差) (樣本數) -0.33 (2.68) (n=17) 0.52 (2.77) (n=19) 0.03 (1.28) (n=18) 0.78 (1.99) (n=17) 資料來源:行政院衛生署財團法人醫院資料。 資料說明:流動比率=當年度流動資產/當年度流動負債 負債比率=當年度負債總額/當年度基金餘額 純益成長率=(當年度本期損益-上年度本期損益)/上年度本期損益 營運收入成長率=(當年度營運收入-上年度營運收入)/上年度營運收入 營運成本成長率=(當年度營運成本-上年度營運成本)/上年度營運成本 資本支出成長率=(當年度資本支出-上年度資本支出)/上年度資本支出 表 5:醫療評鑑前後年度財務比率變化顯著性檢定 A. 評鑑前後第一年度 醫院家數 (有效成對 樣本) 相關 係數 評鑑前 平均數 (標準差) 評鑑後 平均數 (標準差) 差異顯著 性 t 檢定 (t 值) 差異顯著 性 F 檢定 (F 值) 流動比率 17 0.94 5.32 (9.35) 3.15 (3.50) 1.45 20.99 負債比率 18 0.92 0.91 (1.13) 0.97 (1.00) 0.52 0.26 純益成長率﹪ 10 -0.60 -1.41 (4.66) -0.01 (1.34) 0.79 22.74 營運收入成長率﹪ 10 -0.02 0.26 (0.26) 0.10 (0.05) 1.93 55.18
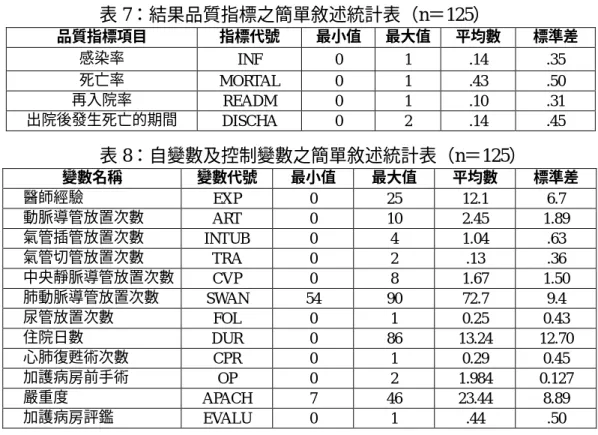
21 營運成本成長率﹪ 10 -0.03 0.23 (0.21) 0.07 (0.06) 2.36 20.37 資本支出成長率﹪ 11 -0.02 0.38 (1.21) 0.18 (1.94) 0.29 2.42 B. 評鑑前後第二年度 前第二年度 平均數 (標準差) 後第二年度 平均數 (標準差) 流動比率 10 0.83 2.76 (2.28) 2.35 (1.67) 1.01 0.89 負債比率 10 0.78 0.85 (1.17) 1.14 (1.47) 0.98 0.47 C. 評鑑前後兩年度平均 流動比率 15 0.95 2.23 (1.82) 2.00 (1.50) 1.52 0.51 負債比率 18 0.83 0.86 (1.00) 1.08 (1.13) 1.48 0.26 純益成長率﹪ 10 -0.38 -1.34 (4.64) -0.23 (1.25) 0.67 26.43 營運收入成長率﹪ 10 -0.14 0.26 (0.26) 0.08 (0.04) 2.07 96.86 營運成本成長率﹪ 10 -0.13 0.23 (0.21) 0.08 (0.04) 2.28 46.10 資本支出成長率﹪ 11 0.02 0.73 (1.34) -0.25 (1.45) 1.68 0.06 資料來源:行政院衛生署財團法人醫院資料。 資料說明:流動比率=當年度流動資產/當年度流動負債 負債比率=當年度負債總額/當年度基金餘額 純益成長率=(當年度本期損益-上年度本期損益)/上年度本期損益﹪ 營運收入成長率=(當年度營運收入-上年度營運收入)/上年度營運收入﹪ 營運成本成長率=(當年度營運成本-上年度營運成本)/上年度營運成本﹪ 資本支出成長率=(當年度資本支出-上年度資本支出)/上年度資本支出﹪ (三) 田野實證研究 1、 基本資料分析 本研究以國內某醫學中心的加護 病房為證對象,選擇 89 年 2 月醫院評 鑑前後自 88 年 6 月至 9 月及 89 年 8 月 至 89 年 11 月期間,品質的衡量則以醫 院評鑑所選擇的品質指標為依據,及就 個案醫院之各項品質的影響因素之關 係性作一探討,就實地蒐集之資料加以 實證。本研究是探討醫師因素(醫師經 驗),醫療因素(動脈導管放置次數、 氣管插管放置次數、氣管切管放置次 數、中央靜脈導管放置次數、肺動脈導 管放置次數、尿管放置次數、住院日 數、心肺復甦術次數、加護病房前手術 次數),及病患的因素(病患嚴重度), 分別影響四種品質指標:1.感染率、2. 死亡率、3.再入院率、及 4.出院後發生 死亡的期間。 以下摘要各項應變數及自變數 的基本資料。有關結果品質指標(應 變數)中(見表 7)。 有關品質影響因素(自變數)中 (見表 8)。
表 7:結果品質指標之簡單敘述統計表(n=125) 品質指標項目 指標代號 最小值 最大值 平均數 標準差 感染率 INF 0 1 .14 .35 死亡率 MORTAL 0 1 .43 .50 再入院率 READM 0 1 .10 .31 出院後發生死亡的期間 DISCHA 0 2 .14 .45 表 8:自變數及控制變數之簡單敘述統計表(n=125) 變數名稱 變數代號 最小值 最大值 平均數 標準差 醫師經驗 EXP 0 25 12.1 6.7 動脈導管放置次數 ART 0 10 2.45 1.89 氣管插管放置次數 INTUB 0 4 1.04 .63 氣管切管放置次數 TRA 0 2 .13 .36 中央靜脈導管放置次數 CVP 0 8 1.67 1.50 肺動脈導管放置次數 SWAN 54 90 72.7 9.4 尿管放置次數 FOL 0 1 0.25 0.43 住院日數 DUR 0 86 13.24 12.70 心肺復甦術次數 CPR 0 1 0.29 0.45 加護病房前手術 OP 0 2 1.984 0.127 嚴重度 APACH 7 46 23.44 8.89 加護病房評鑑 EVALU 0 1 .44 .50 2、 品質指標迴歸分析假設檢定 在對於四項結果品質指標之進 行迴歸分析之前,必須先就整個迴歸 模式的假設加以檢定,以期獲得較正 確的迴歸分結果。 3、 感染率之品質指標實證結果 (1) 共線性測試 為避免迴歸方程式中自變數存 在高度的共線性,導致方程式扭曲, 故進行迴歸分析前,先進行共線性測 試,以 Variance Inflation Factor(VIF) 是否大於 10,作為共線性是否成立之 標準,列於表 10,表 10 顯示,除控 制變數 LEN1 被排除在外,其他變數 之 VIF 值皆小於 10,故品質影響因素 之迴歸模式不存在共線性。 (2) 自我相關測試 本研究以檢定值,驗證樣本資料 間是否存在自我相關的現象,由表 9 看出 Durbin-Watson 值為 2.104,介於 1.7 至 2.3 之間,故自我相關程度不顯 著。 表 9:共線性與自我相關係數值-感染率之品 質指標
變數名稱 變數代號 Toler ance VIF 醫師經驗 EXP 0.882 1.134 動脈導管放置次 數 ART 0..130 7.710 氣管插管放置次數 INTUB 0.711 1.407 氣管切管放置次數 TRA 0.711 1.406 中央靜脈導管放置 次數 CVP 0.256 3.907 肺動脈導管放置次 數 SWAN 0.630 1.586 尿管放置次數 FOL 0.500 2.002 住院日數 DUR 0.096 10.440 心肺復甦次數 CPR 0.872 1.147 加護病房前手術 OP 0.744 1.343 嚴重度 APACH 0.858 1.165 加護病房評鑑 EVALU 0.847 1.181
23 Adjusted R Square = 0.216 DW= 2.104 (3) 感染率的結果品質指標迴歸分析 結果 本 研 究 透 過 迴 歸 係 數 值 之 符 號,來驗證自變數與感染率之品質指 標之關係。以表 10 彙總感染率之品質 指標迴歸分析中,各項變數之迴歸係 數值。
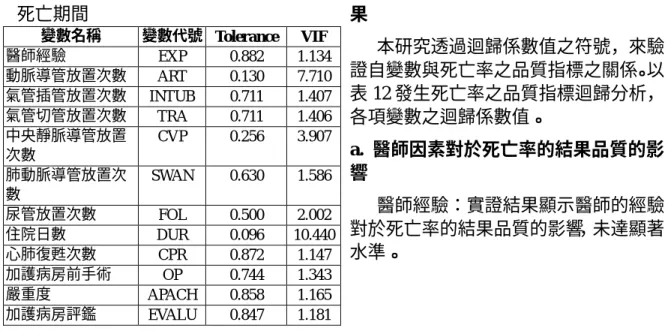
表 10:迴歸分析結果-感染率之品質指標(n=125) 自變數 變數代號 預期符號 迴歸係數 T 值 P 值 截距 INTERCEPT .598 .551 醫師經驗 EXP - -.055 -.650 .517 動脈導管放置次數 ART + -.585 -2.652 .009** 氣管插管放置次數 INTUB + -.119 -1.266 .208 氣管切管放置次數 TRA + -.031 -.327 .744 中央靜脈導管放置次數 CVP + .094 .595 .553 肺動脈導管放置次數 SWAN + -.036 -.361 .718 尿管放置次數 FOL + .158 1.403 .164 住院日數 DUR + .823 3.206 .002** 心肺復甦術次數 CPR + -.009 -.109 .913 加護病房前手術次數 OP + -.074 -.800 .425 嚴重度 APACH + .020 .235 .815 加護病房評鑑 EVALU - -.032 -.372 .710 F-Value=3.635, Prob>F=.000**, R-sqaure=.299, Adj R-sq. =.216 *:5﹪的顯著水準; **:1% 的顯著水準 a. 醫師因素對於感染率的結果品質的 影響 醫師長期的經驗:實證結果顯示醫 師的經驗對於感染率的結果品質未達 顯著水準。 b. 醫療因素對於感染率的結果品質的 影響 (a)動脈導管置入次數:實證結果顯 示動脈導管置入次數,對於感染率的結 果品質成負相關,且達顯著水準,與預 期結果不相符。可能是因為動脈導管置 入次數多可能增加感染機會,但由於該 醫院在置入導管時,所做的消毒準備工 作完善而減少感染。 (b)住院日數:實證結果顯示住院日 數,對於感染率的結果品質成正相關, 且達顯著水準,與預期結果相符。 c. 病患因素對於感染率的結果品質的 影響 病患的嚴重度:實證結果顯示病患 的嚴重度,對於感染率的結果品質成正 相關,與預期結果相符,但未達顯著水 準。 d. 評鑑因素對於感染率的結果品質的 影響 評鑑前期與後期:實證結果顯示評 鑑前期與後期,對於感染率的結果品質 成負相關,與預期結果相符,但未達顯 著水準。 4、 死亡率之品質指標實證結果 (1) 共線性測試及自我相關測試 結果列於表 11, Durbin-Watson 值 為 0.829。
25
表 11:共線性與自我相關係數值-出院後 死亡期間
變數名稱 變數代號 Toler ance VIF 醫師經驗 EXP 0.882 1.134 動脈導管放置次數 ART 0.130 7.710 氣管插管放置次數 INTUB 0.711 1.407 氣管切管放置次數 TRA 0.711 1.406 中央靜脈導管放置 次數 CVP 0.256 3.907 肺動脈導管放置次 數 SWAN 0.630 1.586 尿管放置次數 FOL 0.500 2.002 住院日數 DUR 0.096 10.440 心肺復甦次數 CPR 0.872 1.147 加護病房前手術 OP 0.744 1.343 嚴重度 APACH 0.858 1.165 加護病房評鑑 EVALU 0.847 1.181 Adjusted R Square = 0.310 DW= 0.829 (2) 死亡率的結果品質指標迴歸分析結 果 本研究透過迴歸係數值之符號,來驗 證自變數與死亡率之品質指標之關係。以 表 12 發生死亡率之品質指標迴歸分析, 各項變數之迴歸係數值。 a. 醫師因素對於死亡率的結果品質的影 響 醫師經驗:實證結果顯示醫師的經驗 對於死亡率的結果品質的影響,未達顯著 水準。 表 12:迴歸分析結果-發生死亡率之品質指標(n=125) 自變數 變數代號 預期符號 迴歸係數 Wald 值 P 值 截距 INTERCEPT -1.742 .084 醫師經驗 EXP - .067 .841 .402 動脈導管放置次數 ART + -.155 -.749 .455 氣管插管放置次數 INTUB + .161 1.815 .072 氣管切管放置次數 TRA + -.149 -1.685 .095 中央靜脈導管放置次數 CVP + .375 2.545 .012* 肺動脈導管放置次數 SWAN + .341 3.629 .000** 尿管放置次數 FOL + .196 1.860 .066 住院日數 DUR + -.406 -1.682 .095 心肺復甦術次數 CPR + .177 2.217 .029* 加護病房前手術 OP + -.197 -2.282 .024* 嚴重度 APACH + .244 3.033 .003** 加護病房評鑑 EVALU - .132 1.627 .107 F-Value=5.276, Prob>F=.000**, R-sqaure=.382, Adj R-sq. =.310 *:5﹪的顯著水準; **:1% 的顯著水準
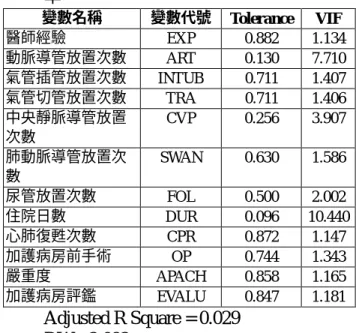
b.醫療因素對於死亡率的結果品質的影 響 (a)中央靜脈導管置入次數:實證結果 顯示中央靜脈導管置入次數對於死亡率 的結果品質成正相關,且達顯著水準,與 預期結果相符。 (b)肺動脈導管置入次數:實證結果顯 示肺動脈導管置入次數對於死亡率的結 果品質成正相關,且達顯著水準,與預期 結果相符。由於此導管通常用於心肺功能 極不佳的病患,所以肺動脈導管置入次數 多,此類病患通常表示心肺功能一直無法 恢復至正常,因此死亡率應高。 (c)加護病房前手術:實證結果顯示緊 急手術及重大手術發生對於死亡率的結 果品質成負相關,且達顯著水準,與預期 結果不相符。 (d)加護病房前心肺復甦術次數:實證 結果顯示心肺復甦術次數越多對於死亡 機率越高,且達顯著水準,與預期結果相 符。 c.病患因素對於發生死亡率的結果品質 的影響 (a)病患的嚴重度:實證結果顯示病患 的嚴重度,對於發生死亡率的結果品質成 正相關,與預期結果相符,且達顯著水 準。 d.評鑑因素對於發生死亡率的結果品質 的影響 (a)評鑑前期與後期:實證結果顯示評 鑑前期與後期,對於加護病房病患死亡率 的結果品質未達顯著水準。 5、出院後死亡期間之品質指標實證結果 (1) 共線性測試及自我相關測試 結果列於表 13,Durbin-Watson 值為 1.877。 表 13:共線性與自我相關係數值-出院後 死亡期間
變數名稱 變數代號 Toler ance VIF 醫師經驗 EXP 0.882 1.134 動脈導管放置次數 ART 0.130 7.710 氣管插管放置次數 INTUB 0.711 1.407 氣管切管放置次數 TRA 0.711 1.406 中央靜脈導管放置次數 CVP 0.256 3.907 肺動脈導管放置次數 SWAN 0.630 1.586 尿管放置次數 FOL 0.500 2.002 住院日數 DUR 0.096 10.440 心肺復甦次數 CPR 0.872 1.147 加護病房前手術 OP 0.744 1.343 嚴重度 APACH 0.858 1.165 加護病房評鑑 EVALU 0.847 1.181 Adjusted R Square = 0.154 DW= 1.877 (2) 病患出院後死亡期間的結果品質指 標迴歸分析結果 本研究透過迴歸係數值之符號,來 驗證自變數與手術時間之品質指標之關 係。以表 14 病患出院後死亡期間之各項 變數之迴歸係數值。