行政院國家科學委員會專題研究計畫 成果報告
老年失智患者躁動行為之研究
計畫類別: 個別型計畫 計畫編號: NSC92-2314-B-002-283- 執行期間: 92 年 08 月 01 日至 93 年 07 月 31 日 執行單位: 國立臺灣大學醫學院護理學系暨研究所 計畫主持人: 羅美芳 共同主持人: 戴玉慈 報告類型: 精簡報告 處理方式: 本計畫可公開查詢中 華 民 國 93 年 12 月 1 日
中文摘要
關鍵詞:躁動行為、失智患者、老人護理 躁動行為是失智症患者常出現的問題,也是最令照護者困擾的問題之一,其結果不只造 成照護者的負荷,同時也會影響患者的生活品質,使患者住入機構的可能性大為提高,瞭解 躁動行為的型態,發展適當的護理措施以減少躁動行為發生的頻率及強度是一個重要的研究 重點。本研究之目的為(1)瞭解安養養護機構老年失智患者之躁動行為,(2)瞭解照護者對老年 失智患者躁動行為之處理,(3)瞭解照護者對老年失智患者躁動行為之經驗。資料於北部地區 某二家專門收容失智症老人之安養養護機構及日間照護中心進行。收案對象包括該機構之老 年失智患者及照護者,採觀察、照護者評量來瞭解失智患者躁動行為出現的種類,並與照護 者會談以瞭解照護者對患者躁動行為之照護,共收集 55 位老年失智患者資料,其中 2 位屬養 護機構個案,13 位屬日間照護個案;男性 29 位(52.7﹪)、女性 26 位(47.3﹪);平均 80.31 ±6.55 歲;個案屬多重慢性疾病老人及多重藥物使用者,個案的身體功能(Barthel scale) 得分介於 0-100 分,平均 47.54±35.17 分,屬中重度之依賴程度,個案之心智功能(MMSE) 得分介於 8-28 間,平均為 17.33±6.48。簡易心智功能檢查表(BCRS)之得分介於 0-22 分, 平均為 9.92±6.46,個案最近兩星期出現之躁動行為(CMAI)得分介於 0-28 分,平均 10.00± 9.00,出現頻率最高之行為依序為重複動作、重複句子或問題、漫無目地的遊走;進食過程 中,個案出現之躁動行為依 CMAI 之觀察,出現最多之躁動行為為重複動作、試圖走到不同的 地方、漫無目地的遊走、重複句子或問題、吐口水。另外不在 CMAI 之觀察項目中,但個案於 進食中常出現之行為為:食物含在口中,進食緩慢;進食快速、不適當。有 8 位照護者接受 訪談,其中 2 位為佐理員,6 位為護理人員,大部份認為躁動行不會對自己造成困擾,但仍會 擔心個案之干擾行為是否會影響到其他病友,也擔心他們走丟了或跌倒等安全問題難以維 護。個案出現躁動行為的原因,有 7 人認為是疾病及退化造成的,有 5 人提出是因有所需求 或缺乏安全感而產生的。一般處理個案躁動行為的方法包括:需求評估,找出原因、注意安 全、建立規律性、鼓勵及嘗試不同方式等。照顧者提出常見且不易處理的困擾行為包括:肢 體暴力、遊走、語言暴力、重複問問題、傷害自己或別人,並提出對應之處理方式。本研究 所得之結果可作為下一步護理介入措施之主要依據。英文摘要
Keywords:Agitated Behaviors, Demented Elderly, Geriatric Nursing
The presence of agitated behaviors is a major problem for demented elderly persons and their caregivers, affecting the quality of their lives, and their likelihood to be institutionalized. To
understand the relative frequency of specific behaviors, develop effective intervention to prevent or decrease the occurrence of agitated behaviors are research priorities for demented care. The
purposes of this study are (1) to understand the relative frequency of agitated behaviors presented among institutionalized demented elderly residents, (2) to understand the strategies used by caregivers to manage agitated behaviors, (3) to understand caregivers’ perceptions of agitated behaviors to the demented elderly persons. Data were collected from two long-term care facilities for demented elderly residents in Taipei area. Observation and caregiver report were used to understand the frequency of the agitated behaviors presented by the demented elderly persons. Interviewing caregivers with probe questions were used to understand the perceptions of agitated behaviors to caregivers. Fifty-five demented elderly persons with a mean age of 80 years were recruited to this study. They were poly-pharmacy user with multiple diagnoses of chronic diseases. Their functional status (Barthel score) ranged from 0 to 100 with a mean of 47.5. Their cognitive function (MMSE score) ranged from 8-28 with a mean of 17.3. The most frequently reported agitated behaviors in recent two weeks were repeated behaviors, repeated question, wandering. Their average score on agitated inventory (CMAI) was 10.00. The most frequently presented agitated behaviors during meal time were repeated behavior, wandering, going to another place, repeated sentence or question, and spitting. Eight caregivers, 6 nurses and 2 NAs, were interviewed. Most of them mentioned that the person’s agitated behaviors not bothered to them at all. But they worried about these behaviors bothered to other residents. They also worried the difficulty of maintaining agitated person’s safety such as fall or get lost. They main causes for agitated behaviors were disease progress and the signal for unmet needs. The strategies to manage agitated behaviors included needs assessment, found out underlying causes, safety precaution, fixed the daily schedule, and tried and error with different strategies. The most frequently reported but difficult handled agitated behaviors were physical aggressive behavior, wandering, verbally aggressive behaviors, repeated question, do harm to oneself or other person. The results of the study not only can used to set up effective interventions for persons with agitated behaviors for next step study but also broaden the knowledge base of geriatric nursing.
前言
世界各國老年人口比率皆是上升的趨勢,台灣於 1999 年時 65 歲及以上之人口數已佔總 人口數之 8.44%,根據 Yip, Shyu, Liu, Lee, Chou,及 Chen(1992)在台北市的研究,老年失智 症之盛行率為 1.9%,發生失智症之比率隨年齡增加而增加,在 85 歲以上之老人族群中 11.1 %罹患失智症,美國 65 歲以上之人口佔總人口數之 12.8% (Treas & Longino, 1997),其中 2-4% 之老人罹患阿型失智症(Dementia, Alzheimer type)。在 85 歲以上之老人族群中有 20%以上罹患 失智症(APA, 1994)。失智症為一進行性失能且無法回復之神經退化性障礙,其主要特徵包括 記憶減退、定向感喪失、知覺、感覺改變、及執行日常生活自我照顧能力之減退(APA, 1994; 林 & 林, 1987, 錢, 2001)。Reisberg, Borenstein, Salob, Ferris, Franssen 及 Georgortas (1987) 回顧 57 位失智患者之病歷,結果發現一半以上(58%)患者有行為問題,其中躁動行為佔所有行為問 題的第一位(48%),而干擾行為(disruptive behavior)或躁動行為(agitated behavior)之處理 也是最困擾照護者的問題之一,這些問題行為的出現和照護者之社交功能、精神士氣、及身 心症狀均有高度相關(Cohen-Mansfield, 1999)。 研究目的 本研究之目的包括: (1)瞭解安養養護機構老年失智患者之躁動行為。 (2)瞭解照護者對老年失智患者躁動行為之處理。 (3)瞭解照護者對老年失智患者躁動行為之感受及經驗。 文獻探討 干擾行為或躁動行為常被認為是同義字,在失智症患者當中,依不同的定義、特殊的躁 動行為及研究方法,躁動行為的發生率約 42.8%∼86.3%(Cohen-Mansfield, 2000;
Cohen-Mansfield & Billig, 1986; Goddaer & Abraham, 1994; Lou, 2001, Miller, Snowdon, & Vaugban, 1995; Taft & Cronin-Stubbs, 1995; Weinrich, Egbert, Eleazer, & Haddock, 1995)。這些行 為的發生不論患者是居家或在機構中均會造成照護上的困難,提高照護者對患者在安全、跌 倒及睡眠品質之顧慮,影響患者及照護者之生活品質,同時也使患者住入機構的可能性大為 提高,而且會形成惡性循環,因為患者之行為問題加上對外溝通能力的缺失,使患者可能無 法獲得適當的評估及處置,更進一步加重其躁動程度(Cohen-Mansfield, 1999; Cohen-Mansfield, 2000; Cohen-Mansfield & Billig, 1986; 錢, 2001)。
【定義與分類】
躁動行為之定義為:不適當的口語或動作,且這些行為被認為是不需要或是混亂所造成 (Cohen-Mansfield & Billig, 1986)。躁動行為是一種不適當的行為,其特點為:1對自己或他
人之攻擊行為,2可能為正常行為但出現之頻率異常,3依社會標準來看是不正常的行為,4
這些所謂的不正常行為完全是由外在觀察者所判斷的,而非來自病患的自我體認 (Cohen-Mansfield & Billig, 1986; 林,1995)。
躁動行為依是否有攻擊性及行為的來源為肢體或言語可分為下列四大類
(Cohen-Mansfield, 2000; Cohen-Mansfield, Marx & Rosenthal, 1989):1 肢體之攻擊性行為 (physically aggressive behavior),如:踢、咬。2 肢體之非攻擊性行為(physically non-aggressive
behavior),如:不適當之穿脫衣物。3 口語之攻擊性行為(verbally aggressive behavior),如:
尖叫、發出怪聲。4 口語之非攻擊性行為(verbally non-aggressive behavior),如:一再重覆 問題、抱怨。這些行為之特性為:1 危害自己之行為,2 危害他人之行為,3 干擾他人之 行為,4 不屬危害或干擾行為,但依一般社會標準屬不正常行為(Cohen-Mansfield & Billig,
自己或他人,2行為之頻率,3行為出現之場所,如公共場所或私室,及4行為出現之社交環 境,如病患是獨自一人或有其他人在場。 研究顯示不同躁動行為代表不同的意義,大多數的躁動行為和身體之不舒適如疼痛、被 約束有關。有些行為雖然不會傷害到他人,但也不能輕忽,因為這些行為是失智症患者對其 內在情況之呈現,只是患者無法完整的表達出來(Cohen-Mansfield, 2000)。 Cohen-Mansfield(1986)以 15 項躁動行為查核表,調查 66 位機構內住民之照護者,以了解 這些老年住民異常行為出現的頻率,每個行為出現的頻率由完全沒有至一小時內數次,共分 七個等級,結果發現有 48 位住民發生躁動行為,各類躁動行為之間有高度相關,最常見的躁 動行為屬非攻擊性行為,如踱步、持續詢問同一問題,發生躁動之住民使用較多藥物且較易 發生跌倒,最常使用的藥物為 Thioridazine(35%) & Haloperidol(27%)。照護者對於住民躁動行
為發生的原因可歸類為 1和情緒及需求有關:例如挫折、無聊、尋求注意,2和事件有關: 例如受其他住民行為的影響、在餵食、沐浴或有人靠近病患或進入病患房間,3和失能有關: 例如無法自我照顧、失聰、便秘,及4和過去事件有關,例如因事件尚未解決而持續困擾著 個案。 【躁動行為之處置】 當病患發生躁動行為時,常見的處置為藥物(58%)、約束(47%)、現實療法(47%)、 照會精神科(38%),藥物的使用是最常見的方式,但效果不好,可能引起更大的副作用,而
且藥物不是用來直接治療行為問題(Cohen-Mansfield & Billig, 1986; Cohen-Mansfield, 2000;
Taft & Cronin-Stubbs, 1995; Weinrich, et al., 1995),約束也是常用的處置之一,但目前並無研究
結果顯示,約束患者可以降低躁動行為的發生(Weinrich, et al., 1995)。有些則是針對特殊的躁 動行為所設計之處置,例如對於口語之攻擊行為,照護者最常用的方法是與患者交談、提供
關注(91%)、口頭譴責(78%)、藥物使用(67%)、觸摸(59%)(Cohen-Mansfield & Werner,
1997)。其它的處置方式還包括行為治療、音樂治療、現實療法、知覺刺激、改變環境降低環
境壓力源及提供結構式的活動,提供高比率之人力,提高照護者對高危險病人之敏感度,促 進病患及照護者之社會支持系統等(Cohen-Mansfield & Billig, 1986; Taft & Cronin-Stubbs,1995;
Weinrich, et al., 1995; 林,1995)。例如,研究顯示,躁動行為於結構性的活動中,有音樂時或
可以和其他人員互動時較少出現(Cohen-Mansfield, 2000),Synder, Egan 及 Burns(1999)探討 手部按摩、治療性觸摸及陪伴在側三種方式對機構內失智患者躁動行為之成效,結果發現手 部按摩及治療性觸摸對病患有顯著的鬆弛效果,但病患之躁動行為卻沒有減少。Ostwald, Hepburn, Caron, Burns 及 Mantell(1999)提供主要照護者對患者躁動行為之處理知識及技巧之 指導和家庭支持,結果發現此項介入措施可以降低照護者對患者躁動行為之負向感受,相對 減少照護者之負荷。 由以上文獻查證可知,失智患者的躁動行為會造成照護者極大的負擔,療養機構可能為 了防止意外而約束患者,或相對須提高員額來避免可能的傷害,家庭照護者因不堪負荷可能 同意將失智患者送入長期安養機構,所以對於患者行為之評估及了解以能適當的預防或處置 躁動行為是很重要的。如何預防及處理患者躁動行為的發生已是目前的研究重點(Weinrich, et al., 1995),雖然大多數之研究屬橫斷性的,對於躁動行為之過程及後果未能清楚描述。在國 內對於失智症患者的研究大多集中在主要照顧者的負荷,對於躁動行為之行為特徵、行為間 之相互關係、及行為及與疾病間之關係則很少被提及,若能加以探討,應更能瞭解國內老年 失智患者躁動行為之現象,藉以設計有效之介入措施,經由適當的介入措施,減少躁動行為 發生的頻率及強度,相對降低照護者之負荷。 研究方法 研究設計
本研究為橫斷式之研究設計,採立意取樣,利用觀察、病歷查閱及會談方式收集資料。 研究場所 本研究計劃於北部地區二家專門收容失智症老人之安養養護機構及日間照護中心進行。 收案對象 收案對象包括以下 2 類:1)北部地區二家專門收容失智症之安養養護機構內上之老年失智 住民,住入時間在一個月以上,非短期暫住者均為潛在對象,2)安養養護機構之護理人員及佐 理員,在該機構工作滿三個月,不分國籍均為潛在對象。 研究工具 下列之工具用來收集本研究資料,此外失智老人之基本資料、藥物使用、身體功能、心 智功能也會在收案過程中一併收集。 失智嚴重度
患者之失智嚴重度將以 Haycox Rating Scale(Haycox, 1984; Snyder, et al., 1995)來決定,此 量表包括 8 項行為(語言、社交、注意力、定向力、活動協調、大小便控制、及著裝盥洗能
力),每一項行為分 6 個等級測量,總分介於 0∼48,分數愈高表示嚴重度愈高。
身體活動功能
患者之身體活動功能由巴氏量表(Barthel Index)來測量,Barthel Index 有十項評估項目總分 為 100 分,來評估個案住院時之身體功能(Guccione, Cullen & O'Sullivan, 1988; Mahoney & Barthel, 1965; Resnick & Daly, 1998)。
心智功能
患者之心智功能由迷你精神狀態檢查量表(Mini-Mental State Examination, MMSE, Folstein, Folstein, & McHugh, 1975)及(2)簡易心智功能檢查表(Brief Cognitive Rating Scale, BCRS)來測 量。MMSE 包括 30 個問題,簡易心智功能檢查表是由照護者評量而不需直接測試個案問題, 包含四個面向之心智功能:注意力、近期記憶、遠期記憶及定向力,每項功能都分為 7 個等 級,分數愈高表示心智功能愈差(Cohen-Mansfield & Werner, 1998; Reisberg, Schneck, Ferris, Schwarz, & deLeon, 1983)。
躁動行為之評估
患者之躁動行為將以(1)Cohen-Mansfield Agitation Inventory(CMAI)評估。
CMAI 是由照護者評量患者最近 2 星期內出現該項行為之頻率,CMAI 為最常用之躁動行 為評估表,本量表共包含 29 項躁動行為,由護理人員或照護者圈選病患出現該項行為之頻率, 共分為 7 個等級。 會談指引 以下題目將用來和照護者會談,瞭解其照顧老年失智患者發生躁動行為之感受及原因, 例如:請談一談您個人在照顧老年失智患者發生躁動行為之經驗,那些原因造成這些失智症 老年患者發生這些行為?您如何處理有身體攻擊性行為的患者?您如何處理有口語攻擊性行 為的患者?如何讓這些失智症老年患者表達及達成他們的需求?想像您自己是一位罹患失智 症之老人,並有一些行為問題,您希望如何被照顧? 收集資料過程 在資料收集之前,研究者將先和機構負責人、單位護理人員說明研究目的、收集資料過 程、所需之行政協助,並取得其同意之後才開始接觸個案,經說明之後取得個案同意,若個 案無法表示意見則需取得家屬之同意才開始資料之收集,符合資格之後將由研究者評估其身 體功能及心智功能,並經由病歷查閱了解其用藥及治療狀況。再由符合資格個案之照護者依 CMAI 躁動行為,填寫這些行為最近二星期出現的頻率,並於個案進食時,以 CMAI 所列之 躁動行為,實際觀察個案於進食之行為。 個案評估之後再以半結構式之會談指引和照護者會談,但不需按照會談指引的順序,研
究者主要的作用在讓會談過程順利進行,讓照護者能自由表達他們的想法、態度、意見並能 涵蓋所有會談指引之主題。會談時間以照護者方便時間為主,大約需一小時,會談地點在機 構之討論室或任何照護者覺得方便且不受干擾的地點,整個會談過程將全程錄音。 所有的資料之收集將由研究者及一位研究助理執行。為了避免造成失智症個案因研究者 〈陌生人〉之突然介入而影響其注意力及行為表現,在評估之前,研究者即先至機構瞭解環 境、認識個案和工作人員,以使人員之影響力降至最低。 資料分析 所得之量性資料在編碼後輸入電腦系統並以 SPSS 統計軟體加以分析,包括描述性統計及 推論性統計;所有之錄音會談資料逐字寫成書面資料後,再以內容分析法將會談資料歸納出 照護者對躁動之看法及經驗。 結果 一、案基本資料 本研究共收集 55 位失智個案及 8 位照護者的資料,55 位失智患者中,男性 29 位(52.7%)、 女性 26 位(47.3%);年齡介於 64-97 歲,平均為 80.31±6.55 歲;平均入住機構時間為 1 年 半。 個案屬多重慢性疾病老人,其診斷除失智症外,最常見之診斷為:高血壓、腎衰竭、糖 尿病、腦中風;每位個案平均之慢性病診斷有 2.64±1.46 個。個案也屬多重藥物使用者,服 用最多的種類為: 輕瀉劑(Laxatives) 抗高血壓劑(antihypertensive) 維他命(vitamin)
制酸劑(antacids) 抗凝血劑(anticoagulants) 利尿劑(Diuretics) 鎮定劑(Sedative)
腦代謝改善劑(cerebral metabolic drug),平均每位服用 4.18±2.75 類之藥物。
二、失智嚴重程度
日間照護個案之失智嚴重程度(Haycox Rating Scale)得分為 16.07±10.40,失能情形
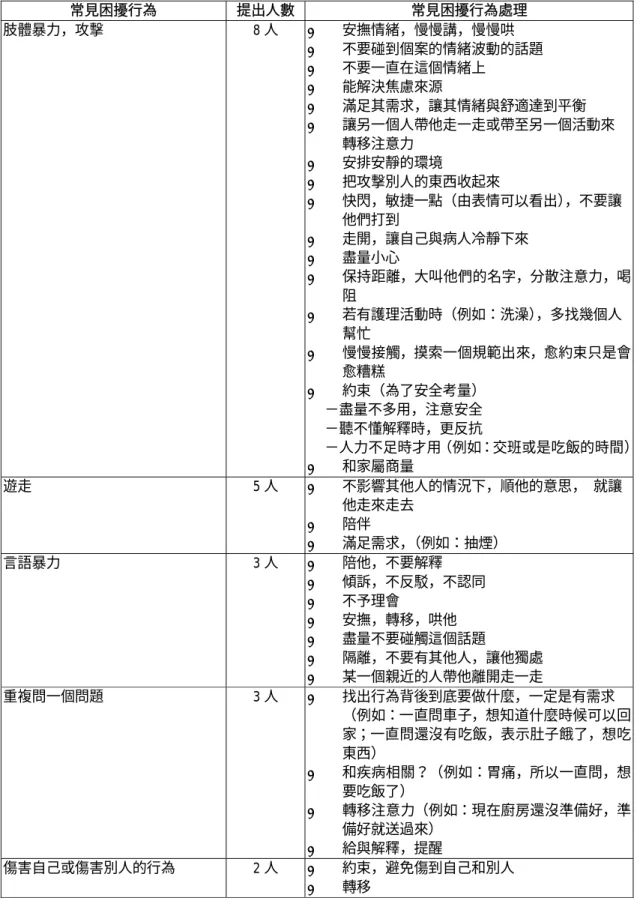
最嚴重的項目為:盥洗能力(3.62±2.40)、社交活動(3.15±1.86)及定向力(2.38±2.35)。 三、身體功能 個案的身體功能(Barthel scale)得分介於 0-100 分,平均為 47.54±35.17,屬中重度 之依賴程度,失能情況較嚴重之項目為:衛生修飾、如廁、洗澡及上下樓梯。 四、心智功能 個案之心智功能(MMSE)得分介於 8-28 間,平均為 17.33±6.48。簡易心智功能檢查表(BCRS) 之得分介於 0-22 分,平均為 9.92±6.46,得分最差的項目為:近期記憶(3.31±1.60)。 五、躁動行為評估 個案最近兩星期出現之躁動行為(CMAI)得分介於 0-28 分,平均 10.00(±9.00),出現 頻率最高之行為依序為:重複動作、重複句子或問題、漫無目地的遊走、不斷的引起注意、 試圖走到不同的地方。 進食過程中,個案出現之躁動行為依 CMAI 之觀察,出現最多之躁動行為為:重複動作、 試圖走到不同的地方、漫無目地的遊走、重複句子或問題、吐口水。另外不在 CMAI 之觀察項 目中,但個案於進食中常出現之行為包括:食物含在口中,進食緩慢;進食快速、不適當。 六、照顧老年失智患者躁動行為之經驗 接受訪談之 8 位照顧者,其中 2 位為佐理員,6 位為護理人員,教育程度皆在高中以上, 護理人員有 1 位護校畢業,3 位二專畢業,2 位大學畢業,平均在機構服務的時間為 2.5 年。 有躁動行為的老年住民是否造成照顧者的困擾,大部份皆認為不會造成困擾,因為已經 見怪不怪,且要自己不要太鑽牛角尖。甚至提到,對於個案之言語攻擊,當作耳邊風就好了。 雖然不會造成個人之干擾,但仍會擔心個案之干擾行為會影響到其他病友,也擔心個案走丟 了或跌倒等安全問題之維護。個案出現躁動行為的原因,有 7 人認為是疾病及退化造成的,
有 5 人提出是因有所需求或缺乏安全感而產生的。其他的原因包括有壓力、恐慌、環境改變、 語言不通或因為照顧者不知道他們的習性,碰觸到不能碰觸的議題。 一般處理個案躁動行為的方法包括:需求評估,找出原因、注意安全、建立規律性、鼓 勵及嘗試不同方式等。照顧者提出常見且不易處理的困擾行為包括下列 5 種行為:肢體暴力、 遊走、語言暴力、重複問問題、傷害自己或別人,其處理方式請見附表 1。 討論 躁動行為和病患之個人因素、及心智功能、身體功能及社會、心理、環境因素皆有關 (Cohen-Mansfield, 2000; Cohen-Mansfield, et al., 1990; Taft & Cronin-Stubbs, 1995),本研究之 個案平均年齡高,屬多重慢性疾病及多重藥物使用者,心智功能及身體功能缺失,具備多項 躁動行為之危險因子。本研究常見之躁動行為為重複動作、重複句子或問題、漫無目地的遊 走、不斷的引起注意、試圖走到不同的地方,此和 Cohen-Mansfield, Marx 及 Rosenthal(1989) 之研究結果類似,他們發現老年住民最常見的躁動行為為不安、遊走、重覆字句、一再要求 尋求注意、抱怨、及拒絕治療,因此躁動行為的處置應為安養養護機構照護者照顧失智老年 住民之基本能力,對於患者行為之評估及了解以能適當的預防或處置躁動行為是很重要的。 研究顯示不同躁動行為代表不同的意義,本研究之照護者對個案出現躁動行為的原因, 主要認為是疾病及退化造成的,次為需求未滿足或缺乏安全感而產生的,其他的原因包括有 壓力、恐慌、環境改變、語言不通或因為照顧者不知道他們的習性等,此和 Cohen-Mansfield, (1986)之研究指出,照護者對於住民躁動行為發生的原因可歸類為和情緒及需求、和事件有 關、和失能有關、及和過去事件有關;以及 Cohen-Mansfield (2000)所提出大多數的躁動行為 和身體之不舒適如疼痛、被約束有關等研究結果類似。這些研究共同提出未滿足需求(unmet needs)及不舒適(discomfort)為引起個案躁動行為之主要原因,有些行為雖然不會傷害到他人, 但也不能輕忽,因為這些行為是失智症患者對其內在情況之呈現,只是患者無法完整的表達 出來(Cohen-Mansfield, 2000),所以對於個案之需求評估並儘量給予滿足,應能降低躁動行 為發生之比率,這些也是護理人員介入措施之處(Cohen-Mansfield, 2000; Cohen-Mansfield, & Werner, 1998)。
當病患發生躁動行為時,約束是常用的處置之一(Cohen-Mansfield & Billig, 1986;
Cohen-Mansfield, 2000; Taft & Cronin-Stubbs, 1995),且有高比例之使用率(47%),但其效果如
何仍存疑(Weinrich, et al., 1995)。本研究之照護者,在提及約束使用時,大多提到非不得已時 才使用,主要為安全考量,有時個案聽不懂解釋,反而更反抗,雖然本研究沒有統計機構使 用約束之比例,但至少得知機構內之照護者對約束之使用有正確的概念。針對躁動行為之處 置,本研究之照護者提出之一般方法包括需求評估,找出原因、注意安全、建立規律性、及 鼓勵等方式,及對特定躁動行為之處理方式,機構也提供現實治療、知覺刺激、行為治療等 活動,這些和文獻所提出之建議類似(Cohen-Mansfield & Billig, 1986; Cohen-Mansfield & Werner, 1997; Taft & Cronin-Stubbs, 1995; Weinrich, et al., 1995; 林,1995)
本研究對躁動行為之瞭解,只探討最近二星期出現之頻率,缺乏對躁動行為發生之時機 及持續時間做進一步之記錄,此為本研究之限制,也為未來進一步研究之基礎。
參考文獻 林信男、林憲. (1987). 老人精神醫學. 台北:聯經
林麗嬋•(1995)•老年痴呆患者的躁動行為•醫學繼續教育,5(5),666-670。 錢添發•(2001)•痴呆病人的攻擊行為探討•中國中醫臨床醫學雜誌,(6),3-4。
American Psychiatric Society. (1994). Diagnostic and statistical manual of mental disorders, 4th edn. Washington DC: Author.
Cohen-Mansfield, J. (1986). Agitated behaviors in the elderly: Preliminary results in the cognitively deteriorated. Journal of the American Geriatrics Society, 34(10), 722-727.
Cohen-Mansfield, J. (1999). Measurement of inappropriate behavior associated with dementia. Journal of Gerontological Nursing, 25(2), 42-51.
Cohen-Mansfield, J. (2000). Approaches to the management of disruptive behaviors. In M.P. Lawton & R.L. Rubinstein (eds.), Interventions in dementia care. New York: Springer (pp. 39-63). Cohen-Mansfield, J., & Billig, N. (1986). Agitated behaviors in the elderly: A conceptual review.
Journal of the American Geriatrics Society, 34(10), 711-721.
Cohen-Mansfield, J., Billig, N., Lipson, S., Rosenthal, A.S., & Pawlson, L.G. (1990). Medical correlates of agitation in nursing home residents. Gerontology, 36, 150-158.
Cohen-Mansfield, J., Marx, M.S., & Rosenthal, A.S. (1989). A description of agitation in a nursing home. Journal of Gerontology: Medical Sciences, 44(3), M77-M84.
Cohen-Mansfield, J., & Werner, P. (1997). Management of verbally disruptive behaviors in nursing home residents. Journal of Gerontology: Medical Sciences, 52A(6), M369-M377.
Cohen-Mansfield, J. & Werner, P. (1998). Predictors of aggressive behaviors: A longitudinal study in senior day care centers. Journal of Gerontology: Psychological Sciences, 53B(5), P300-P310. Colenda, C.C., Rapp, S.R., Leist, J.C, & Poses, R.M. (1996). Clinical variables influencing
treatment decisions for agitated dementia patients: Survey of physician judgments. Journal of the American Geriatrics Society, 44(11), 1375-1379.
Davis, L.L., Buckwalter, K., & Burgio, L.D. (1997). Measuring problem behaviors in dementia: Developing a methodological agenda. Advances in Nursing Science, 20(1), 40-45.
Day, N., Musallam, K., & Wells, M. (1999). Observed behaviors of patients with probable Alzheimer’s disease who are hospitalized for diagnostic tests. Journal of Gerontological Nursing, 25(11), 35-39.
Finkel, S.I., Lyons, J.S., & Anderson, R.L. 91993). A brief agitation rating scale (BARS) for nursing home elderly. Journal of the American Geriatrics Society, 41(1), 50-52.
Folstein, M., Folstein, S, & McHugh, P. (1975). Mini-Mental State: A practical method for grading the cognitive state of patients for the clinician. Journal of Psychiatric Research, 12, 189-198. Goddaer, J., & Abraham, I.L. (1994). Effects of relaxing music on agitation during meals among
nursing home residents with severe cognitive impairment. Archives of Psychiatric Nursing, 8, 150-158.
Guccione, A.A., Cullen, K.E. & O'Sullivan, S.B. (1988). Functional assessment. In O'Sullivan S.B., Schemitz T.J. (eds.). Physical rehabilitation: Assessment and treatment. (2nd ed.). Philadelphia: F.A. Davis. pp.219-236
Haycox, J.A. (1984). A simple, reliable clinical behavioral scale for assessing demented patients. Journal of Clinical Psychiatry, 45(1), 23-24.
Logsdon, R.G., Teri, L, Weiner, M.F., Gibbons, L.E., Raskind, M., & Peskind, E. et al. (1999). Assessment of agitation in Alzheimer’s disease: The agitated behavioral in dementia scale. Journal of the American Geriatrics Society, 47(11), 1354-1358.
Lou, M.F. (2001). The use of music to decrease agitated behavior of the demented elderly: The state of the science. Scandinavian Journal of Caring Sciences, 15, 165-173.
Mahoney F.I. & Barthel D.W. (1965). Functional evaluation: the Barthel index. Maryland State Medical Journal, 14(2), 61-65.
McCann, J.J., Gilley, D.W., Hebert, L.E., Beckett, L.A., & Evans, D.A. (1997). Concordance between direct observation and staff rating of behavior in nursing home residents with Alzheimer’s disease. Journal of Gerontology: Psychological Sciences, 52B(2), P63-P72. Miller, R.J., Snowdon, J., & Vaughan, R. (1995). The use of the Cohen-Mansfield Agitation
Inventory in the assessment of behavioral disorders in nursing homes. Journal of the American Geriatrics Society, 43(5), 546-549.
Ostwald, S.K., Hepburn, K.W., Caron, W, Burns, T., & Mantell, R. (1999). Reducing caregiver burden: A randomized psychoeducational intervention for caregivers of persons with dementia. The Gerontologist, 39(3), 299-309.
Resberg, B., Borenstein, J., Salob, S.P., Ferris, S.H., Franssen, E., & Georgotas, A. (1997).
Behavioral symptoms in Alzheimer’s disease: Phenomenology and treatment. The Journal of Clinical Psychiatry, 48(5, suppl.), 9-15.
Reisberg, B., Schneck, M.K., Ferris, S.H., Schwartz, G.E. deLeon M.K. (1983). The brief cognitive ration scale (BCRS): Findings in primary degenerative dementia(PDD). Psychopharmacology Bulletin, 19(1), 47-50.
Resnick, B. & Daly, M.P. (1998). Predictors of functional ability in geriatric rehabilitation patients. Rehabilitation Nursing, 23(1), 21-29.
Snyder, M., Egan, E.C., Burns, K.R. (1995). Interventions for decreasing agitation behaviors in persons with Dementia. Journal of Gerontological Nursing, 21(7), 34-40.
Taft, L.B., & Cronin-Stubbs, D. (1995). Behavioral symptoms in dementia: An update. Research in Nursing & Health, 18(2), 143-163.
Treas, J. & Longino, C.F.(1997). Demography of aging in the United States. In Ferraro, K.F., ed. Gerontology: Perspectives and Issues. New York: Springer
Weinrich, S., Egbert, C., Eleazer, G.P., & Haddock, K.S. (1995). Agitation: Measurement, management, and intervention research. Archives of Psychiatric Nursing, 11(5), 251-260. Whall, A.L., Gillis, G.L., Yankou, D., Booth, D.E., & Beel-Bates, C.A. (1992). Disruptive behavior
in elderly nursing home residents: A survey of nursing staff. Journal of Gerontological Nursing, 18(10), 13-17.
Yip, P.K., Shyu, Y.I., Liu, S.I., Lee, J.Y., Chou, C.F., & Chen, R.C. (1992). An epidemiological survey of dementia among elderly in an urban district of Taipei. Acta Neurologica Sinica, 1(4), 347-354.
表 1. 常見困擾行為及處理 常見困擾行為 提出人數 常見困擾行為處理 肢體暴力,攻擊 8 人 安撫情緒,慢慢講,慢慢哄 不要碰到個案的情緒波動的話題 不要一直在這個情緒上 能解決焦慮來源 滿足其需求,讓其情緒與舒適達到平衡 讓另一個人帶他走一走或帶至另一個活動來 轉移注意力 安排安靜的環境 把攻擊別人的東西收起來 快閃,敏捷一點(由表情可以看出),不要讓 他們打到 走開,讓自己與病人冷靜下來 盡量小心 保持距離,大叫他們的名字,分散注意力,喝 阻 若有護理活動時(例如:洗澡),多找幾個人 幫忙 慢慢接觸,摸索一個規範出來,愈約束只是會 愈糟糕 約束(為了安全考量) -盡量不多用,注意安全 -聽不懂解釋時,更反抗 -人力不足時才用(例如:交班或是吃飯的時間) 和家屬商量 遊走 5 人 不影響其他人的情況下,順他的意思, 就讓 他走來走去 陪伴 滿足需求,(例如:抽煙) 言語暴力 3 人 陪他,不要解釋 傾訴,不反駁,不認同 不予理會 安撫,轉移,哄他 盡量不要碰觸這個話題 隔離,不要有其他人,讓他獨處 某一個親近的人帶他離開走一走 重複問一個問題 3 人 找出行為背後到底要做什麼,一定是有需求 (例如:一直問車子,想知道什麼時候可以回 家;一直問還沒有吃飯,表示肚子餓了,想吃 東西) 和疾病相關?(例如:胃痛,所以一直問,想 要吃飯了) 轉移注意力(例如:現在廚房還沒準備好,準 備好就送過來) 給與解釋,提醒 傷害自己或傷害別人的行為 2 人 約束,避免傷到自己和別人 轉移